виды, гормоны после гистерэктомии, экстирпация матки, секс, лапароскопия
Гистерэктомия — операция, во время которой удаляют матку. Её другое название — ампутация матки. Ежегодно российские хирурги-гинекологи выполняют сотни тысяч гистерэктомий, из них лишь 10% связаны с онкологическими заболеваниями. Остальные 90% проводятся по поводу доброкачественных патологий, в первую очередь — миомы матки.
Гистерэктомия составляет до 38% среди всех гинекологических операций в России. Средний возраст прооперированных женщин — 40 лет.
И это притом, что в настоящее время существуют другие, органосохраняющие методы лечения миомы. Ими можно обойтись в большинстве случаев. К сожалению, многие гинекологи всё еще действуют по старинке. Поговорим о том, при каких состояниях на самом деле нужно удалять матку, какими осложнениями это грозит, и как можно избавиться от миомы, сохранив важный орган женской репродуктивной системы.
Показания и противопоказания к гистерэктомии
Среди показаний к удалению матки на первом месте все еще часто упоминают миомы. По некоторым данным, до 40% всех гистерэктомий выполняется по поводу этого заболевания.
В первую очередь это связано с неправильным пониманием природы миомы и функций матки в прошлом. Раньше считалось, что миома — доброкачественная опухоль, которая возникает в результате гормонального дисбаланса. Матку же воспринимали как орган, предназначенный исключительно для вынашивания плода. Поэтому гинекологи зачастую предпочитали действовать радикально и предлагали сразу удалить орган, особенно женщинам, которые не планировали в будущем беременность. Сейчас стало ясно, что причины возникновения миомы куда сложнее, а матка — важный орган, который влияет на общее здоровье женщины. Согласно современным подходам, в большинстве случаев при миомах гистерэктомия не показана. Это крайняя мера. Всегда нужно стараться сохранить матку — и сегодня существуют эффективные органосохраняющие методы лечения. О них мы поговорим ниже.
По большому счету, при миомах существует лишь два абсолютных показания к удалению матки:
- Если есть подозрение на злокачественную опухоль.
- Если у женщины с миомой имеется выпадение или опущение матки.
Другие показания к удалению матки (по данным Американского колледжа акушерства и гинекологии — American College of Obstetricians and Gynecologists):
- Эндометриоз.
- Выпадение матки.
- Аномальные маточные кровотечения.
- Хроническая тазовая боль.
- Злокачественные опухоли матки и яичников.
Не все эти показания являются абсолютными. При патологиях, не связанных с онкологическими заболеваниями, доступны другие, органосохраняющие методы лечения. Гистерэктомия показана, когда другие меры не помогают, и операция нужна, чтобы предотвратить осложнения, сохранить жизнь пациентки.
Основные противопоказания к плановой операции гистерэктомии: тяжелые расстройства со стороны дыхательной и сердечно-сосудистой системы, нарушение свертываемости крови и риск тяжелого кровотечения во время операции, перитонит, воспаление, инфекционные процессы брюшной стенки.
Типы операций по удалению матки
В зависимости от объема хирургического вмешательства, выделяют три типа гистерэктомии:
- Радикальная. Как правило, такую операцию выполняют только при раке. Хирург удаляет матку, её шейку, часть влагалища, окружающие ткани, лимфатические узлы. Зачастую одновременно иссекают яичники и маточные трубы — выполняют сальпингоовариэктомию.
- Тотальная. Это самый распространенный вариант вмешательства. Удаляют матку с её шейкой, яичники оставляют.
- Субтотальная. Удаляют только тело матки, шейку оставляют.

Предоперационное обследование
Предоперационное обследование перед удалением матки включает:
- Общий анализ крови, мочи.
- Исследование свертываемости крови (коагулограмма), группы крови, резус-фактора, биохимический анализ крови.
- Ультразвуковое исследование органов таза, почек.
- Мазок на флору, цитологический мазок.
- УЗИ вен ног.
- ЭКГ.
- Анализ крови на инфекции: сифилис, вирусные гепатиты, ВИЧ.
- Флюорографию.
- Маммографию.
- Биопсию эндометрия (слизистой оболочки матки).
- Консультацию терапевта, по показаниям — других врачей-специалистов.
При необходимости гинеколог может назначить другие методы диагностики.
Подготовка к операции
Женщину госпитализируют в стационар за день до хирургического вмешательства. До этого никакой подготовки дома не нужно, врач лишь порекомендует диету, чтобы кишечник своевременно опорожнялся.
Накануне и утром проводят очистительную клизму. Предварительно с женщиной беседует анестезиолог, выясняет, есть ли у нее хронические заболевания, аллергия на лекарства. В день операции нужно принять душ и сбрить волосы в области половых органов. Затем проводят
Как проводится гистерэктомия?
Наиболее распространены открытые хирургические вмешательства через разрез, который может проходить горизонтально по линии бикини или вертикально по срединной линии. В среднем длина разреза составляет от 12 до 17 см. Преимущества такого подхода в том, что он обеспечивает хороший обзор для хирурга и не требует сложного оборудования. Минусы — относительно высокий риск осложнений и длительный восстановительный период.

Удалить матку можно лапароскопически, через проколы в брюшной стенке. Эта операция менее травматична, после нее ниже риск некоторых осложнений, женщина быстрее возвращается к привычной жизни. Но лапароскопическая гистерэктомия может быть выполнена не всегда, играют роль такие факторы, как размер матки, наличие рубцов после ранее перенесенных операций, ожирение и сопутствующие заболевания.
В некоторых клиниках выполняют робот-ассистированные вмешательства. Через проколы в стенке живота вводят инструменты, соединенные с «руками» робота, а врач управляет ими с помощью специального пульта и наблюдает за процессом на экране аппарата.
В некоторых случаях возможна влагалищная гистерэктомия. Разрез выполняют внутри влагалища, на коже не остается никаких рубцов. Иногда для контроля одновременно проводят лапароскопию.
Послеоперационный период
После операции врач наблюдает за состоянием женщины, периодически проводят перевязки, вводят обезболивающие и другие препараты. В мочевом пузыре на некоторое время остается катетер — трубка для отвода мочи. После полостной операции на 1–2 дня в брюшную полость устанавливают дренаж — трубку для оттока крови и сукровицы. После вагинальной гистерэктомии во влагалище на 24 часа оставляют марлевый тампон.
В послеоперационном периоде важно проводить профилактику тромбоза глубоких вен ног. Для этого женщину стараются как можно раньше (сроки зависят от вида операции) поднять на ноги, показано ношение компрессионного белья.
Риски и осложнения гистерэктомии
Гистерэктомия — серьезное хирургическое вмешательство, оно несет некоторые риски.
Способность иметь детей
После гистерэктомии женщина лишается органа, предназначенного для вынашивания плода, поэтому беременность становится невозможна. Месячных больше не будет. Если вместе с маткой удалены яичники, наступает менопауза.
Постгистерэктомический синдром
Матка — важный орган женской репродуктивной системы, после ее удаления в организме развивается ряд нарушений. Их объединяют термином «постгистерэктомический синдром». Даже если яичники остаются, в них нарушается кровообращение, и это сказывается на их функции.
Постгистерэктомический синдром включает следующие симптомы:
- Нарушения в эмоциональной сфере, депрессия.
- Расстройство работы вегетативной нервной системы, которое проявляется в виде приливов, потливости, плохой переносимости высоких температур, приступов сердцебиения, ознобов, плохого сна, повышения артериального давления.
- Повышенная утомляемость, низкая работоспособность.
- Повышенная тревожность, страх смерти.
- Склонность к отекам.
- Отложение жировой ткани в области живота, талии.
- Потеря костной массы, остеопороз.
- Если женщина ранее страдала артериальной гипертензией, течение заболевания усугубляется.
Секс после гистерэктомии
Обычно после гистерэктомии женщина может заниматься сексом, как и раньше, и получать от этого удовольствие. Многие женщины отмечают, что их половая жизнь даже улучшилось. Скорее всего, это происходит из-за того, что больше не беспокоят боли и другие мучительные симптомы, которые вызывало заболевание.
Реабилитация после удаления матки
Сроки госпитализации зависят от вида операции. После лапароскопической гистерэктомии женщину выписывают из стационара через 1–4 дня, после открытого вмешательства — через 5 дней.
Полное восстановление после лапароскопической операции происходит через 3–4 недели, после открытой — через 6–8 недель. В течение этого времени нужно соблюдать некоторые ограничения:
- Больше отдыхать, не заниматься интенсивной физической работой.
- Не поднимать тяжестей.
- Поддерживать умеренную физическую активность, рекомендованную врачом.
- Воздержаться от половых контактов.
Безоперационные методы лечения
При некоторых заболеваниях удаление матки необходимо. Но при миоме это устаревший подход. Большинству женщин не нужна такая по сути калечащая операция. Существуют другие виды лечения, позволяющие сохранить орган и возможность иметь в будущем детей.
Органосохраняющая операция, во время которой удаляют только миоматозный узел, называется миомэктомией. Её можно выполнить, в зависимости от локализации узлов, открытым, лапароскопическим способом или через влагалище. Это эффективный метод лечения, после него возможно наступление и вынашивание беременности. Но у миомэктомии есть и некоторые недостатки.
В первую очередь это высокая вероятность рецидива. Через 4–5 лет миомы повторно обнаруживают у половины прооперированных женщин. На матке остается рубец, который может привести к осложнениям во время беременности, у многих женщин приходится выполнять кесарево сечение. Формируются спайки, они могут привести к непроходимости маточных труб и бесплодию.
Миомэктомию можно выполнять при трех условиях: если женщина собирается беременеть в ближайшее время, а не потом, если нет риска вскрытия полости матки и вероятности того, что во время операции орган придется удалить.

Современная безоперационная альтернатива гистерэктомии и миомэктомии — эмболизация маточных артерий (ЭМА). Процедуру проводят с помощью тонкого катетера, введенного в бедренную артерию через прокол в верхней части бедра. Врач заводит конец катетера в сосуд, питающий миому, и вводит эмболизирующий препарат. Он состоит из частиц, которые закупоривают мелкие сосуды, в результате чего миома погибает и превращается в небольшой рубец.
Было проведено много научных исследований, посвященных применению ЭМА в лечении миомы, и они показали преимущества метода перед миомэктомией и гистерэктомией:
- Низкий риск рецидива — менее 1%.
- В случае рецидива миомы процедуру можно повторить.
- Удается сохранить матку и способность забеременеть.
- 98% женщин не нуждаются после ЭМА в каком-либо дополнительном лечении.
- Нет разреза, сильной кровопотери, женщина быстро восстанавливается и возвращается к привычной жизни.
В Европейской клинике направление ЭМА курирует известный российский гинеколог Дмитрий Михайлович Лубнин. Он защитил первую в России диссертацию, посвященную применению данной методики для лечения миомы матки.
Что делать, если у вас диагностировали миому, и гинеколог предложил удалить матку? Не стоит спешить с решением. Получите второе мнение у Дмитрия Михайловича. Гистерэктомия — крайняя мера, большинству женщин показано динамическое наблюдение или метод ЭМА.
Список литературы:
- Фатеева А.С., Петров И.А., Тихоновская О.А., Логвинов С.В. Морфофункциональное состояние яичников после гистерэктомии. Бюллетень Сибирской Медицины, 2014, том 13, № 1, с. 145–152.
- М.М.ВЫСОЦКИЙ, В.Ф. БЕЖЕНАРЬ, М.А. ОВАКИМЯН. Тотальная или субтотальная гистерэктомия: время развеивать мифы?. doi: 10.17116/endoskop201622652-56.
- Д.И. Гайворонских, А.А. Коваль, В.Г. Скворцов. Постгистерэктомический синдром: клинические проявления и методы их коррекции. Военно-медицинская академия им. С.М. Кирова, Санкт-Петербург.
Как я удалила матку – The Devochki
Это должен был быть обычный плановый осмотр у гинеколога, с той разницей, что по моему “плану” он задержался на несколько лет. Менструации шли четко как швейцарские часы, боли внизу живота, кроме привычных в первый день месячных, не беспокоили. Секс не доставлял дискомфорта, а сплошное удовольствие, партнеры не менялись, чтобы волноваться о ЗПП. Казалось, нет ни одной причины залезать в неудобное гинекологическое кресло лишний раз.
В последние годы немного изменился ритм и длительность менструации – несколько дней она “раскачивалась”, прежде чем кровь начинала идти в полном объеме, а спустя три стандартных дня активных выделений требовалось еще пару дней, чтобы все сошло на нет. Я связывала это с тем, что становлюсь старше, со стрессом, с образом жизни и особенностями организма. Потом узнала, что это признак миомы – доброкачественного новообразования на стенке или шейке матки.
Перелом случился внезапно. За четыре месяца до того, как оказаться на операционном столе, а затем навсегда распрощаться с менструациями, я стала их заложницей.
Кровотечения усилились в разы, и вот я уже стою у полок с прокладками размера 4+ и выше; спать без тампона в довесок к прокладке больше невозможно. Никогда ранее мне не доводилось прибегать к таким методам защиты ни ночью, ни днем.
Пережив пару подобных циклов я решила, что время “планового осмотра” пришло и бьет в набат, осталось дождаться окончания очередной менструации. Она была ужасна. Уже не помогали ни гигантские прокладки, ни комбинации с тампонами – кровь буквально лилась из меня, как в хорроре категории “Б”.
В какой-то момент, выйдя из дома и не успев пройти и трех кварталов, мне пришлось срочно бежать назад. Вся в крови, обернувшись курткой, я кое-как вернулась домой, залезла в ванну и в шоке наблюдала, как из меня вываливаются кровавые сгустки.
Гинеколог сразу отметила узел внутри матки – он занимал почти всю ее полость. Она выписала направление и поставила предварительный диагноз – миома. Контрастное МРТ показало у меня пять опухолевых узлов – матка была просто нашпигована ими и увеличена в два раза.
В большинстве случаев миома имеет множество очагов в матке, размеры каждого из них варьируются от нескольких миллиметров до нескольких сантиметров. Чтобы определить размер миомы, врачи-гинекологи проводят аналогию с беременностью, то есть размер матки сравнивают с размером органа на разных сроках беременности в неделях. Миома часто характеризуется не болями, а сильными кровотечениями – опухоль не дает стенкам матки сократиться, и менструация продолжается. В какой-то момент границы цикла стираются и кровотечение становится бесконечным, грозя анемией и рискуя убить вас в результате кровопотери.
Картину омрачало то, что у меня одновременно присутствовали чуть ли не все виды миом – узлы в полости и в стенке матки, а также узел, растущий в брюшную полость.
Миому внутри матки удаляют вагинальным путем. Процедура малоприятная, ее проводят под местным наркозом, чтобы контролировать состояние пациентки. Я понимала, что операции не избежать, и морально готовилась. Но хирург, взглянув на заключение МРТ, окончательно выбил почву из-под ног: удалению подлежали всего три из пяти миом, и нет никаких гарантий, что оставшиеся недоступные для оперирования не продолжат рост, раздувая матку и грозя повторной операцией.
Я оказалась в безвыходной ситуации: оставить все как есть и пробовать гормональную терапию невозможно из-за обильных месячных. До климакса еще далеко, значит, менструации продолжатся, но через несколько месяцев из-за кровопотери оперировать пришлось бы в ургентном режиме. Удалить две или три из имеющихся – это пережить болезненную и дорогую операцию, а затем восстановление, сесть на гормональную терапию, переживать из-за оставшихся миом и мучаться с обильными выделениями и месячными по полторы недели.
Кардинальное решение – гистерэктомия – удаление матки. Мозг не хотел принимать эту информацию, но интуитивно я почувствовала необратимость крайних мер. Спросила профессиональное мнение нескольких специалистов. Они подтвердили, что в данном случае все показания на гистерэктомию, но, естественно, окончательно решение оставалось за мной.
Врачи аккуратно подходят к этой теме – особенно с нерожавшими женщинами. Психологически удаление матки – всегда серьезное потрясение, даже если женщина, как это было в моем случае, не имеет четких репродуктивных планов. Вскрывается целый пласт проблем и страхов – от самой операции до мыслей о собственной полноценности как женщины и массы других переживаний и вопросов, которые, как мне казалось ранее, абсолютно меня не волнуют.
Ежегодно в Европе около 400 тысяч женщин удаляют матку по разным показаниям, почти половина случаев – это фиброзные опухоли, вызывающие сильные кровотечения. В США самый высокий уровень подобных операций – почти 600 тысяч ежегодно. По Украине не удалось найти данных о количестве производимых гистерэктомий в год. Эта процедура не из дешевых – стоимость в частных клиниках достигает 60-70 тысяч гривен.
Мне повезло с хирургом – специалист по лапароскопическим операциям, один из тех, кто, как говорят блогеры, “принес этот тренд в Украину”. Здесь важно наладить контакт. Если его нет, то лучше не ложиться под нож этого человека и не подставлять ни его, ни себя.
Лапароскопическая гистерэктомия – это удаление матки без вскрытия брюшной полости. По сравнению с разрезом при абдоминальном доступе – явное преимущество. На животе делаются несколько небольших разрезов – один для камеры, другие для инструментов хирурга. У каждого врача обычно свой собственный инструмент – к нему привыкаешь, чувствуешь его, с ним комфортно работать. Манипуляторы режут ткани электрическим разрядом. Врач наблюдает все на мониторе. Матку отсекают внутри брюшной полости, а затем извлекают через влагалище. Далее делают внутреннюю пластику: сшивают и закрепляют связки, чтобы зафиксировать влагалище и обезопасить от возможных последствий – ослабления мышцы мочевого пузыря, выпадения влагалище и прочих оказий. Эта работа занимает половину, если не больше, времени операции.
Время играло против меня – если делать лапароскопию, то только сейчас. Еще месяц, и матка увеличится так, что вытащить ее через влагалище будет уже невозможно, и останется лишь полное вскрытие.
Некоторые спокойно относятся к медицинской теме, любят сериалы про доктора Хауса и больничку. Я не из тех. По словам врача, я гордо вхожу в 10% пациентов, впадающих в ступор и истерику перед перспективой операционного вмешательства. Я из тех, кто сторонится людей в белых халатах (даже если это массажисты в СПА), а из таблеток знает активированный уголь, смекту, аспирин и парацетамол при простуде. Удалять матку? И извлекать через влагалище? Нет, спасибо, остановите Землю, я схожу.
Наступили темные времена. Шок и трепет, агония и леденящий ужас, отвращение, неприятие, стыд – любые подробности предстоящей процедуры ввергали меня в отчаяние и депрессию. Мысли о формате самой операции, о том, что меня будут трогать и потрошить, что все, что я смогу родить в этой жизни – только собственную матку, истязали и истощали. Необходимость надеть специальные компенсирующие чулки и оставаться в них три дня после операции (это делается, чтобы предотвратить образование кровяного сгустка, способного вызвать сердечный приступ) казалась невыносимой и почему-то унизительной. Любая деталь могла вывести из себя. А подробности появлялись и появлялись – в довесок к чулкам то катетер в мочевом пузыре, то глотание зонда, которое надо было пройти перед операцией с кучей других анализов и процедур, то режим без еды и воды, то очищающие клизмы – все, что вы боялись и не хотели знать, и были правы.
Я рыдала, не могла работать, не видела ни смысла, ни перспектив, напивалась несколько раз, смотрела видео подобных операций и опять рыдала. Сложно было сконцентрироваться на чем-то отвлеченном, невозможно забыть и не думать о предстоящем хотя бы на 10 минут. Хотелось убежать, бросить все и проснуться там, где никто тебя не знает и ты сама не знаешь, кто ты. Тело стало моей ловушкой, моим недругом. Сон давал небольшую передышку, но, открыв глаза, я вновь погружалась в кошмар наяву, и проснуться было невозможно. Казалось, я знаю, что такое депрессия, но только тогда поняла, что все предыдущие разы в жизни были просто плохое настроение, усталость и грусть.
Близкие помогли пережить эти недели. Я представляла, как бы сходила с ума, случись такое с любимым человеком, – это даже сложнее, чем когда все происходит с тобой самой, и я держалась ради них.
Мы начали готовиться к операции. Вопросов было много – от риторических “Почему я?” до прикладных: как я буду ходить в туалет после операции, что останется внутри, не провалятся ли внутренние органы в образовавшуюся пустоту, не потеряю ли я чувствительность и сексуальное желание, буду ли я ощущать себя недоженщиной, не начнется ли менопауза после удаления, куда денут извлеченную из меня матку и еще миллион безумных, глупых и вполне логичных вопросов. Я записывала их в блокнотик. Надо отдать должное доктору, терпеливо выслушивавшему все мои страхи и сомнения. Хороший хирург режет 10% времени, остальные 90% – это психология и работа с пациентом.
“В животе – коммунальная квартира”, – говорил он. – “Пустоты на месте матки не будет, все органы распределятся и займут всю площадь – кто первый встал, того и тапки”. “Через два дня вы будете бегать по лестницам”, – заверял он меня.
Операцию назначили на 14.00. Я сидела в одиночной палате в тех самых долбанных чулках, с катетером в вене и абсолютным пониманием, что чувствуют люди, приговоренные к смертной казни в назначенный день. И, хотя им приносят последний обед, а не клизму, думаю, они с радостью поменялись бы со мной местом.
“Залезайте на стол”, – мне разложили руки “по-христиански” на 180 градусов, подключили капельницы. Я уперлась взглядом в часы на стене, брендированные названием клиники. “Отличный продакт-плейсмент”, – успела подумать, вдыхая газ. Отключаясь, ляпнула в полубреду какую-то глупость анестезиологу. Все в операционной засмеялись. Занавес.
Спустя несколько дней, отлежав обязательные 48 часов в клинике (я никогда так долго не проводила на одном месте, да еще и в кровати) и прочитав автобиографию Энди Уорхола (теперь мы с ним связаны болезненными переживаниями на всю жизнь), я вернулась домой. Бегать по лестнице совершенно не хотелось, но ходить я могла, а основной виртуозной задачей и целым искусством стало умение попИсать.
Лапароскопическая операция отличается тем, что восстановление идет гораздо быстрее, швы маленькие, пациентка почти сразу может вставать и передвигаться. Через 10 дней, глядя на мой живот, вряд ли можно было предположить, что внутри развернулась кровавая баталия и меня лишили довольно крупного органа.
Если снаружи все выглядело вполне неплохо, то внутри назревали серьезные проблемы – как говорится, “если вам кажется, что все идет хорошо, значит, вы чего-то не заметили”.
Врачи рекомендовали продолжить пить успокоительное. Я же на взводе, в состоянии аффекта после операции (ну, или на лекарствах, кто знает) радовалась, что самое страшное уже позади и не понимала, зачем мне теперь все эти персены и глициседы.
В первый же вечер дома, оставшись одна, я расплакалась так, как, кажется, не плачут даже младенцы. Этот поток было не остановить: все страхи, нервы, напряжение – все исходило изнутри, и, казалось, конца и края не будет ливню слез. После наступила полная тишина и пустота. “Что со мной сделали?” – одна мысль тупо стучала в голове. – “Кто я теперь?”
Неожиданно началась посттравматическая депрессия. Она была ничем не лучше нервного напряжения перед операцией. Я чувствовала себя Франкенштейном – склепанным из кусков то ли живым, то ли полумертвым, то ли женщиной, то ли недоразумением, ошибкой природы или творением доктора.
Я попросила видео операции – надо было видеть, чтобы понять и принять произошедшее. Досмотреть запись смогла лишь в несколько подходов. В вихре охвативших эмоций, несмотря на потрясение от увиденного, было еще одно чувство – восхищение работой хирурга. Это высший пилотаж. Для меня до сих пор существуют две профессии, которые приводят почти в священный трепет по уровню мастерства и ответственности, – хирургия и пилотирование авиалайнера.
Послеоперационные восстановительные процедуры включали в себя обработку швов рассасывающим кремом, таблетки для желудка (операция очень негативно влияет на органы пищеварения из-за обилия лекарств, которые приходится пить, колоть и засовывать в себя). Кстати, насчет засовывать – были еще бесконечные заживляющие свечи. Как я и подозревала, в этих деталях скрывался не один дьявол – свечи пришлось использовать еще почти месяц, а потом еще пару недель, когда шов внутри влагалища прижгли, чтобы он, наконец, зажил и не кровил. Именно от заживления раны зависит длительность выделений – это еще одно малоприятное последствие гистерэктомии.
И тут империя нанесла новый удар: измученный лекарствами, нервами желудок и раздраженный всеми препаратами и свечами кишечник дали сбой – начались острый панкреатит, гастрит и дисбиоз. Как результат – два месяца строжайшей диеты, куча таблеток и последствия, которые я пожинаю до сих пор.
Все в этой жизни имеет две стороны: операция стала переломным моментом, избавившим меня от хандры любого вида, беспричинных жалоб и псевдодепрессий – то, чем мы так любим страдать, не находясь перед лицом реальных и необратимых ситуаций.
И даже мой посттравматический синдром оказался не таким драматическими – я быстро развеяла его, вырвавшись через три недели после операции с больничного режима на уикенд в рождественскую Вену.
Проблемы с желудком, наконец, заставили меня отказаться от алкоголя и научили здраво питаться – и не по принуждению, а по ощущениям и потребностям организма. Кожа улучшилась, вес стал почти таким, как всегда хотелось в угаре гастрономического беспредела.
Главное – я поняла, насколько любима и важна своим близким и как глубоко люблю их.
Через 10 дней после операции проснулось явное сексуальное желание; ровно через две недели я уже занялась сексом, и оргазм был (точка). Был потрясающим. Либидо не просто не исчезло, оно усилилось в разы, как и чувствительность, и так продолжается до сих пор.
Дисклеймер: после гистерэктомии не рекомендуют заниматься сексом и вводить что-либо во влагалище кроме свечей в течение минимум четырех, а то и шести недель, и сексом я занималась исключительно без проникновения.
Ну и, собственно, вишенка на торте – у меня больше нет менструаций. Вам даже не снилось, какая это свобода – в сексе, в передвижениях, в самоощущениях. Отмахав годы некомфорта, испорченных планов, трат на средства гигиены и т.п., могу официально заявить: нет большего проклятия, это крест и бремя, которые женщины вынуждены нести через всю активную фазу своей жизни, при этом подвергаясь унижениям и гонениям из-за менструаций. Мир сексизма открылся с новой стороны.
Мне оставили яичники, цикл продолжается, я могу отслеживать его по ощущениям – грудь наливается, аппетит просыпается, люди бесят… Да, ПМС никуда не делся, идет в пакете с гормонами, которые производят яичники и которые жизненно важны для женского организма.
Что дальше? Все, как у всех. За гормонами нужно следить, как и проходить плановые УЗИ яичников и осмотры у гинеколога раз в полгода. Следующий назначен на конец весны, и я его не пропущу.
Гистерэктомия — женщины, которым удалили матку

 Гистерэктомию (удаление матки) назначают только тогда, когда альтернативные методы лечение уже исчерпали себя. Но все же, для любой женщины подобное оперативное вмешательство является огромным стрессом. Почти всех интересуют особенности жизни после проведения подобной операции. Именно об этом мы сегодня и поговорим.
Гистерэктомию (удаление матки) назначают только тогда, когда альтернативные методы лечение уже исчерпали себя. Но все же, для любой женщины подобное оперативное вмешательство является огромным стрессом. Почти всех интересуют особенности жизни после проведения подобной операции. Именно об этом мы сегодня и поговорим.
Содержание статьи:
Удаление матки: последствия гистерэктомию

 Сразу после проведения операции вам могут досаждать болевые ощущения. Это может быть связано с тем, что после хирургического вмешательства швы плохо заживают, могут образовываться спайки. В некоторых случаях возникают кровотечения. Восстановительный период после операции может быть увеличен по причине возникновения осложнений: повышенная температура тела, нарушения мочеиспускания, кровотечения, воспаление швов и т.д.
Сразу после проведения операции вам могут досаждать болевые ощущения. Это может быть связано с тем, что после хирургического вмешательства швы плохо заживают, могут образовываться спайки. В некоторых случаях возникают кровотечения. Восстановительный период после операции может быть увеличен по причине возникновения осложнений: повышенная температура тела, нарушения мочеиспускания, кровотечения, воспаление швов и т.д.
В случае проведения тотальной гистерэктомии, органы таза могут сильно изменить свое месторасположение. Это отрицательно повлияет на деятельность мочевого пузыря и кишечника. Поскольку во время операции удаляют связки, может возникнуть такое осложнение, как опущение или выпадение влагалища. Чтобы этого не произошло, женщинам рекомендуют выполнять упражнения Кегеля, они помогут укрепить мышцы тазового дна.
 У некоторых женщин после гистерэктомии начинают проявляться симптомы климакса. Это объясняется тем, что удаление матки может привести к сбою кровоснабжения яичников, что естественно влияет на их работу. Что бы этого не допустить женщинам после операции назначается гормонотерапия. Им назначаются препараты, в состав которых входит эстроген. Это могут быть таблетки, пластырь или гель.
У некоторых женщин после гистерэктомии начинают проявляться симптомы климакса. Это объясняется тем, что удаление матки может привести к сбою кровоснабжения яичников, что естественно влияет на их работу. Что бы этого не допустить женщинам после операции назначается гормонотерапия. Им назначаются препараты, в состав которых входит эстроген. Это могут быть таблетки, пластырь или гель.
Также женщины, удалившие матку, попадают в группу риска развития атеросклероза и остеопороза сосудов. Для профилактики данных заболеваний необходимо после операции на протяжении нескольких месяцев принимать соответствующие лекарства.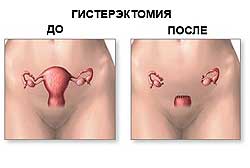

Жизнь после удаления матки: женские страхи
 Если не считать некоторого физического дискомфорта и болевых ощущений, которые испытывают практически все женщины после проведения такой операции, около 70%, испытывают чувство растерянности и собственной неполноценности. Об эмоциональной подавленности говорят одолевающие их волнения и страхи.
Если не считать некоторого физического дискомфорта и болевых ощущений, которые испытывают практически все женщины после проведения такой операции, около 70%, испытывают чувство растерянности и собственной неполноценности. Об эмоциональной подавленности говорят одолевающие их волнения и страхи.
После того, как врач рекомендует удалить матку, многих женщин начинает волновать не столько сама операция, как ее последствия. А именно:
- Насколько изменится жизнь?
- Нужно ли будет что-то кардинально менять, приспосабливаться к работе организма, ведь был удален такой важный орган?
- Отразится ли операция на сексуальной жизни? Как в дальнейшем строить свои отношения с половым партнером?
- Повлияет ли операция на внешность: старение кожи, лишний вес, рост волос на теле и лице?
На все эти вопросы есть единственный ответ: «Нет, никаких радикальных изменений в вашей внешности и образе жизни не произойдет». А все эти опасения возникают из-за устоявшихся стереотипов: нет матки – отсутствует менструация – климакс =старость. Читайте: когда наступает климакс и какие факторы влияют на это?
Многие женщины уверены, что после удаления матки, наступит противоестественная перестройка организма, которая вызовет преждевременное старение, снижение сексуального влечения и угасание других функций. Начнут обостряться проблемы со здоровьем, будут происходить частые перепады настроения, что сильно отразится на взаимоотношениях с окружающими, в том числе и с близкими людьми. На физическое недомогание начнут налаживаться психологические проблемы. А результатом всего этого станет ранняя старость, ощущение одиночества, неполноценности и вины.
Но этот стереотип является надуманным, и его можно легко развеять, немного разобравшись в особенности женского организма. И мы вам в этом поможем:
- Матка – это орган, предназначенный для развития и вынашивания плода. Также она принимает непосредственное участие в родовой деятельности. Сокращаясь, оно содействует изгнанию ребенка. В середине матка выслана эндометрием, который во второй фазе менструального цикла утолщается, что бы на нем могла закрепиться яйцеклетка. Если же оплодотворения не произошло, то верхний слой эндометрия отслаивается и отторгается организмом. Именно в этот момент начинается менструация. После проведения гистерэктомии нет менструации, поскольку отсутствует эндометрий, и организму просто нечего отторгать. Данное явление не имеет ничего общего с климаксом, и называется «хирургическая менопауза». Читайте, как нарастить эндометрий.
- Климакс – это снижение функций яичников. Они начинают вырабатывать меньше половых гормонов (прогестерона, эстрогена, тестостерона), и яйцеклетка в них не созревает. Именно в этот период в организме начинает происходить сильная гормональная перестройка, что может иметь такие последствия, как снижение полового влечения, лишний вес, увядание кожи.
Поскольку удаление матки, не влечет за собой сбой в работе яичников, они будут продолжать вырабатывать все необходимые гормоны. Клинические исследования показали, что после проведения гистерэктомии, яичники продолжают функционировать в том же режиме и тот же период времени, что запрограммирован вашим организмом.
Гистерэктомия: сексуальная жизнь женщины после операции по удалению матки

 Как и после других операций на половых органах, первые 1-1,5 месяцев сексуальные контакты запрещены. Это обусловлено тем, что швам необходимо время для заживления.
Как и после других операций на половых органах, первые 1-1,5 месяцев сексуальные контакты запрещены. Это обусловлено тем, что швам необходимо время для заживления.
После того как закончится восстановительный период, и вы почувствуете, что уже можете вернуться к привычному образу жизни, у вас больше не будет никаких препятствий для ведения половой жизни. Женские эрогенные зоны находятся не в матке, а на стенках влагалища и наружных половых органах. Поэтому, вы по-прежнему сможете получать удовольствие от сексуальных контактов.
Немаловажную роль в этом процессе играет и ваш партнер. Возможно, он в первый раз будет чувствовать некий дискомфорт, боятся делать резкие движения, что бы вам не навредить. Его ощущения будут зависеть полностью от ваших. При вашем положительном отношении к ситуации, и он будет воспринимать все более адекватно.
Правильный психологический подход к гистерэктомии

 Что бы после операции у вас было отличное самочувствие, восстановительный период прошел в максимально короткие сроки, необходимо иметь правильный психологический настрой. Для этого, прежде всего, необходимо полностью доверять вашему лечащему врачу и быть уверенным в том, что организм будет работать также хорошо, как и до операции.
Что бы после операции у вас было отличное самочувствие, восстановительный период прошел в максимально короткие сроки, необходимо иметь правильный психологический настрой. Для этого, прежде всего, необходимо полностью доверять вашему лечащему врачу и быть уверенным в том, что организм будет работать также хорошо, как и до операции.
Также, очень важную роль играет поддержка близких и ваше позитивное настроение. Не нужно придавать данному органу большей важности, чем это есть на самом деле. Если мнение окружающих важно для вас, то не посвящайте лишних людей в подробности данной операции. Это именно тот случай, когда «ложь – во спасение». Самое главное — это ваше физическое и психологическое здоровье.
Мы обсудили данную проблему с женщинами, которые уже перенесли подобную операцию, и они дали нам несколько полезных советов.
Удаление матки — как жить дальше? Отзывы женщин о гистерэктомии
Таня:
Мне операцию по удалению матки и придатков сделали еще в 2009г. Я посей день виду полноценную качественную жизнь. Главное не отчаиваться и своевременно начать принимать заместительную терапию.Лена:
Милые женщины, не волнуйтесь. После гистерэктомии полноценная половая жизнь возможна. И мужчина даже не узнает об отсутствии матки, если вы сами об этом ему не расскажите.Лиза:
Мне сделали операцию в 39 лет. Восстановительный период прошел быстро. Я через 2 месяца уже скакала, как коза. Сейчас веду полноценную жизнь и об этой операции даже не вспоминаю.
Оля: Мне врач посоветовал удалять матку вместе с яичниками, что бы потом с ними не возникло никаких проблем. Операция прошла успешно, климакса, как такового не было. Чувствую себя великолепно, даже помолодела на несколько лет.
Удаление матки (с шейкой или без)
Описание
Как записаться на процедуру
1. Запишитесь на консультацию врача-гинеколога (хирурга), позвонив по номеру 8 843 212 22 44 (для жителей Казани) или по номеру 8 800 200 43 34 (для иногородних пациентов).
2. Пройдите консультацию врача гинеколога-хирурга. Только врач акушер-гинеколог Клиники Нуриевых по результатам приема дает разрешение на проведение процедуры.
3. Если разрешение на проведение процедуры было получено, пройдите к Инфомату в холле клиники и прочитайте памятку. Ответьте на вопросы тестирования и распечатайте необходимые документы (информированное согласие и памятку).
4. Ассистент врача гинекологии запишет вас на процедуру. Вам не нужно заранее сдавать анализы. Вы сможете сдать необходимые анализы в день процедуры.
5. В день процедуры в назначенное время подойдите в клинику в «Чистую зону».
Операция по удалении матки носит медицинское название – гистерэктомия. В зарубежной классификации выделяют тотальную гистерэктомию (удаление матки с шейкой) и субтотальную (удаление тела матки без шейки). В России удаление матки с шейкой называют – экстирпация, а удаление без шейки – ампутация.
Показания к удалению матки
Существует три основных показания к удалению матки:
— предраковые и раковые процессы в эндометрии или в шейке матки;
— аденомиоз (патологическое разрастание эндометрия в полости матки), который не поддается консервативной терапии, вызывает боли и кровотечения;
— большое количество узлов миомы матки, в том случае если женщина не планирует беременность.
Почему лапароскопия эффективнее полостной операции
Полостные операции по удалению матки относятся к числу сложных и нередко сопровождаются большой кровопотерей. После полостной операции требуется неделю провести в больнице, а в дальнейшем носить бандаж. Надежной альтернативой полостным операциям стала лапароскопия. Современные технологии позволяют удалить и извлечь из организма даже матку больших размеров, без травмирующих разрезов на теле, потери крови и долгого восстановления.
Как проходит операция
Удаление матки выполняется под общей анестезией. На животе делаются проколы для инструментов размером от 0,5 до 1 см. Один прокол нужен для камеры, изображение с которой выводится на экран. Для удобства хирургических манипуляций живот надувают углекислым газом. После проведения операции на животе не остается заметных следов. Для закрытия ранок используют хирургический клей, в этом случае не нужно обрабатывать ранку или снимать швы.
Экстирпация или ампутация
Решение удалять матку вместе с шейкой или оставить шейку зависит от врачебных показаний и желания пациентки. Для лапаросокпической операции оптимальным вариантом является экстирпация (т.е. удаления с шейкой), поскольку в этом случае матка довольно просто извлекается через влагалище. Важное показание к экстирпации – риск образования злокачественных клеток в шейке. Аргументы в пользу сохранения шейки высказываются рядом гинекологов. Считается, что ее отсутствие может спровоцировать выпадение половых органов. Однако статистические исследования не подтверждают связь между экстирпацией и выпадением. Женщины с удаленной шейкой страдают выпадением не чаще, чем женщины, которые не делали эту операцию.
Ранее старение и секс после удаления матки
Другой распространенный миф об удалении матки: ранее старение и снижение сексуальных ощущений. На самом деле матка, не является источником половых гормонов. Они вырабатываются яичниками. При наличии яичников процессы старения не ускоряются, и сексуальная жизнь не страдает. По окончании периода восстановления нет никакой разницы в сексуальных ощущениях. Если заболевания матки приносили боль и дискомфорт они даже становятся ярче. Если партнер не знает, что вы делали операцию, он не узнает об этом, если вы не скажете ему сами.
Удаление – крайняя мера
И все-таки, гистерэктомия – психологически сложный шаг. Поэтому мы стараемся назначать удаление матки только тем пациенткам, которые достигли менопаузы или вступят в нее через 2-3 года. И даже если в этом возрасте существует возможность сделать органосохраняющую операцию, мы обязательно назначим ее, а не удаление.
Удаление матки: в чем суть процедуры
Как показывает статистика, операция по удалению матки является наиболее распространенной на территории Европы среди женщин, возраст, которых превысил сорок лет. С медицинской точки зрения, данная процедура имеет название гистерэктомия. Удаление матки происходит из-за присутствия опухолей в матке или же в результате повторного возникновения метастатических очагов вследствие рака. Иногда операция по удалению матки проводится по желанию самой, чтобы не было возможности забеременеть или же полноценно выносить малыша. Бывают момент, когда подобная операция необходима в результате возникшей патологии во время беременности, чтобы спасти жизнь не только матери, но и малыша.

1
Что из себя представляет
Гистерэктомия – это хирургическое удаление матки частично или же полностью, которое было спровоцировано раком, хроническими болями или же кровотечением, которое не контролируется иными методами. Это операция, которая проводится только у женщин. В зависимости от диагноза, могут помимо удаления матки произвести лапароскопию кисты яичников. Это происходит, если возникают подозрения, что рак перешел в эту область. Подобная операция существенно влияет на возможность женщины забеременеть, а иногда даже заканчиваются бесплодием. Среди причин, по которым можно проводить удаление матки и яичников можно выделить:
- Миома – это нераковые опухоли, которые доставляют определенный дискомфорт, боли, а также судороги.
- Рак – это может быть рак репродуктивной женской системы или же рак матки.
- Эндометриоз – это процесс, когда матка выходит за свои пределы, в результате возникают выкидыши, невозможность выносить ребенка, судороги.
- Хроническая боль – непонятная продолжительная боль, которая переходит с раздела раздражительной в раздел невероятно мучительной.
- Хроническое кровотечение – это может быть связано с анемией, хронической усталостью и слабостью.
- Выпадение матки – мышцы и связки не могут нормально поддерживать матку, зачастую это бывает в результате нескольких вагинальных родов.
- Кровоизлияние – это неконтролируемое маточное кровотечение, которое связано с осложнениями во время проведения кесарево сечения.

2
Подготовка к операции
Удаление миомы матки происходит абдоминальным или же вагинальным способом. В самом процессе могут возникать непредвиденные обстоятельства, как хорошо бы до этого не осмотрели женщину. Плановая операция может производиться только в случае выполнения таких процедур:
- Биохимический анализ крови
- Хороший мазок из влагалища
- Отсутствие половых инфекций
- Отрицательный результат на посев микрофлоры
- Прививка от дифтерии
- Выполнены все условия по лечению варикозного расширения вен.
Бывают случаи, когда требуется лечение гормональными препаратами.

3
За сутки до проведения операции, женщина должна кушать только жидкую пищу, чтобы после операции не возникли запоры или прочие неприятные моменты. Перед самой операцией ставится клизма и последний раз можно покушать в 18.00. С утра не разрешается пить и кушать. В вечернее время анестезиолог вводит женщине седативное средство, которое дает возможность убрать тревожное настроение.Как проводится операция
Удаление матки происходит под общим наркозом, иногда совмещают внутривенную и спинальную анестезию. Дальнейшее прохождение операции полностью зависит от тог, какой способ хирургического доступа был выбран.
Если было принято решение удалять матку сквозь лапаротомный разрез, то пациента кладут на спину, необходимый участок обрабатывают йодом и на животе производят разрез. Постепенно доходят до матки и там удаляют орган вместе с шейкой и придатками. Теперь осталось проверить отсутствие кровотечения и можно зашивать.
Лапароскопическая операция так же выполняется на спине. При таком варианте, проделывается два небольших разреза, в один из которых помещают прибор, а во второй запускают воздух. Теперь необходимо правильно подбирать инструмент и постепенно удалять все ненужное.
Влагалищная операция происходит в положении, когда женщина на спине, но с разведенными и согнутыми в коленях ногами. Во влагалище помещают зеркало и осуществляют надрез в верхнем сегменте, именно там где происходит удаление матки.
Последствия операции
После удаление матки, женщина продолжительное время ощущает себя эмоционально подавленной и неполноценной, в результате чего возникает множество страхов. В результате проведения операции, могут возникнуть такие последствия:
- Сбой в кровоснабжении яичников
- Невозможность выносить и родить ребенка
- Кровотечение
- Возникновение спаек
- Болезненные ощущение в области швов
- Проблемы с мочеиспусканием.
- Во время восстановительного процесса могут возникнуть такие осложнения:
- Значительное кровотечение
- Озноб
- Гнойные выделения
- Проблемы с мочевым пузырем
- Воспаление паховых лимфоузлов
- Покраснение голени
- Остеопороз
- Атеросклероз сосудов
Как сообщают специалисты, у женщин, которые удалили матку, климакс начинается гораздо раньше, нежели у других женщин. В результате этого можно наблюдать повышенную тревожность, эмоциональную неустойчивость, остеопороз, депрессивные расстройства, приливы, проблемы сердечно – сосудистой системы.
Удаление матки – это серьезная операция, которая проводится в безвыходном положении. Уже спустя некоторое время после операции, вы сможете вернуться к нормальной жизни. В первые несколько месяцев лучше отказаться от половой жизни, так как необходимо, чтобы все хорошо заросло и зажило. Теперь женщина может не беспокоиться, о каких – либо заболеваниях матки или онкологии. Самое главное в этом деле — перебороть себя психологически, избавиться от этого дискомфорта.
показания, течение операции, реабилитация и последствия
Удаление матки – это операция по иссечению органа, которая проводится по назначению врача после выявления определенных показаний. Статистика утверждает, что каждая третья женщина, достигшая возраста 45 лет, переносит такое хирургическое вмешательство.
Показания и подготовка к операции
Удаление матки в медицинской терминологии звучит как гистерэктомия. Такая операция проводится очень часто, но, несмотря на это, она вызывает много споров. Некоторые гинекологи утверждают, что этот метод стоит применять для всех женщин, которые переступили возраст 60-ти лет, чтобы избежать развития рака всех органов половой системы. Другая категория гинекологов, наоборот, делает все для того, чтобы избежать такой операции.
Почти 50% операций по удалению матки относятся к тотальным, что приводит к полному лишению женщины половых механизмов. Несмотря на то, что женщина применяет после гистерэктомии специальные гормоны. Но они все равно до конца не могут заменить естественный процесс организма по выработке женских гормонов. Поэтому некоторые гинекологи настаивают на сохранение органа.
Доказано, что гистерэктомия негативно влияет на многие функции организма женщины, это сказывается на:
- психике;
- эндокринной системе;
- выделительных органах;
- вегетативной системе;
- сердечно-сосудистой системе.
Показания к операции
Гинеколог назначает операцию по удалению матки в случаях:
Действия перед операцией
Подготовка к гистерэктомии делится на два этапа. – это медицинское обследование и психико-эмоциональный настрой, когда с женщиной работают специалисты, которые поддерживают ее психическое состояние, что особенно важно, когда больной не исполнилось еще 40 лет.
Во время подготовки женщина проходит через следующие обследования:
Если обнаружен диагноз «атрофический кольпит», то в этом случае проводится курс приема эстриолов.
Женщины, страдающие тромбообразованием, также требуют особой подготовки к операции. В этом случае им назначается курс вазоактивных средств, которые тонизируют вены.
Также принимаются спазмолитики и медикаменты, отвечающие за правильную густоту крови. В некоторых случаях назначается УЗИ вен.
Перед гистерэктомией в обязательном порядке проводят профилактику инфицирования. В этом случае применяют препараты группы пенициллинов, в виде инъекций для наркоза, введенные в вену. Также назначают некоторые антибиотики, например: Метронидазол или Цефуроксим.
Женщинам, которые страдают сахарным диабетом, ожирением или анемией назначают Амоксиклав три раза:
- во время наркоза;
- через восемь часов;
- через шестнадцать часов.
Такое лечение противопоказано при аллергии и индивидуальной непереносимости. В некоторых случаях специалист рекомендует провести «чистку» матки и труб перед проведением хирургического вмешательства. Также «чистка» иногда требуется после операции.
Разновидности удаления матки
Матку удаляют разными способами, поэтому каждая методика отличается своими особенностями. Они зависят от того, в каком количестве удаляется орган и как это происходит. Также каждая методика удаления выбирается по определенным показаниям, таким как:
Орган не всегда удаляется полностью. Во время миомы делают ампутацию матки частично, в районе появления опухоли. В этом случае чаще всего менструальный цикл восстанавливается. Это субтотальный вид ампутации.
Когда орган удаляется полностью или тотально, то вместе с ним происходит ампутация шейки. Также доктор решает вопрос об удалении труб и яичников для каждого случая индивидуально.
Радикальное удаление Вертгейма представляет собой удаление не только матки, но и лимфоузлов, расположенных в тазу, связочного аппарата и верхнюю составляющую влагалища.
Также ампутация имеет разные виды проведения операции, это:
Влагалищное удаление
Такой метод называют золотой серединой. Его лучше проводить женщинам, уже имеющим детей. К преимуществам такой операции относят:
Поводом к операции становятся случаи, когда наблюдаются:
- сложные доброкачественные новообразования, которые требуют незамедлительного удаления;
- опущение и выпадение матки у больной.
Проводить операцию опасно в следующих случаях:
- ранее было проведено кесарево сечение и образовались спайки;
- воспалительные процессы в организме;
- заболевания органов брюшной полости, которые до конца не выявлены.
Надвлагалищн
Удаление матки и восстановление после операции
Удаление матки считается распространенной гинекологической операцией. Иногда вместе с маткой удаляются маточные трубы и яичники. Женщин всегда пугает это радикальное хирургическое вмешательство, которое неизбежно сопровождается дискомфортом, болями, а также сильными эмоциональными переживаниями, страхами, растерянностью и эмоциональным расстройством.
Показаниями к гистерэктомии является доброкачественная и злокачественная опухоль, эндометриоз, сопровождающийся обильным кровотечением, выпадение матки, сильные боли из-за различных патологий.
Операция по удалению матки может проводиться с абдомитальным доступом, при котором разрезается брюшная стенка, а также лапараскопически через маленькие разрезы на животе или через влагалище.
Способ операции выбирает лечащий врач в зависимости от существующих показаний. После операции женщин волнуют вопросы внешнего вида, половых отношений и качества жизни.
Сразу после операции появляются болевые ощущения, возникающие из-за плохого заживления швов или образования спаек и кровотечения. Восстановительный период иногда осложняется нарушением мочеиспускания, высокой температурой тела, тромбозом, обильным кровотечением, нагноением швов.
Тотальная гистерэктомия иногда влечет за собой изменения положения кишечника и мочевого пузыря. Дело в том, что удаленные связки уже не поддерживают мышцы малого таза и влагалища. Поэтому женщинам обязательно надо выполнять упражнения Кегеля, которые способствуют укреплению тазового дна. После удаления матки может наступить климакс. Даже если сохранены яичники, климакс наступает гораздо раньше обычного срока. А если яичники удалены, то развивается хирургический климакс. Он провоцирует депрессию, тревожность, страхи, приливы, сбои в работе сердца. Чтобы избежать таких серьезных последствий, женщинам назначается заместительная гормональная терапия, состоящая из эстрогенов.
Пациентки после такой операции могут страдать атеросклерозом и остеопорозом, поэтому врачи прописывают им необходимые препараты. Чтобы не набрать лишний вес, необходимо соблюдать диету, делать зарядку, плавать в бассейне.
Существует ошибочное мнение о том, что половая жизнь после удаления матки невозможна. После полного восстановления женщина может вести нормальную половую жизнь.
Клиника Московский доктор в Москве.
Удаление ВМС: чего ожидать
Если вы используете внутриматочную спираль (ВМС) для контроля рождаемости, однажды вам может потребоваться ее удаление по той или иной причине. Для большинства женщин удаление ВМС так же просто, как и сама установка. Продолжайте читать, чтобы узнать больше о типах ВМС и процессе удаления.
ВМС — это небольшое устройство Т-образной формы, которое вводится в матку женщины для предотвращения беременности. ВМС могут быть медными или гормональными.
Это одна из наиболее эффективных форм обратимого контроля над рождаемостью: менее 1 из 100 женщин с ВМС ежегодно беременеют.
Другие обратимые методы контроля рождаемости включают оральные контрацептивы, вагинальные кольца, инъекции и противозачаточные пластыри.
Медная ВМС
Медная ВМС известна в США как ParaGard. Это Т-образное устройство содержит стержень, обернутый медной проволокой, и две медные втулки. Эти части выделяют медь в матку на срок до 10 лет. Это предотвращает попадание сперматозоидов в яйцеклетку.
Гормональная ВМС
Доступны три различных варианта гормональной ВМС.Мирена действует до пяти лет и выделяет прогестин в матке, чтобы предотвратить беременность. Прогестин сгущает цервикальную слизь, препятствуя проникновению сперматозоидов в яйцеклетку и оплодотворению. Гормон также может препятствовать высвобождению яиц и истончать слизистую оболочку матки, предотвращая имплантацию.
Аналогичный вариант — Liletta, срок действия которого составляет три года. Liletta выделяет сравнимое количество прогестина.
Последний вариант — Скайла. Срок службы этой ВМС составляет три года, она меньше по размеру и выделяет наименьшее количество прогестина.
Ваш врач может удалить вашу ВМС в любое время. Вы можете удалить его, потому что:
- Вы пытаетесь забеременеть.
- Он использовался максимально рекомендованный период времени, и его необходимо заменить.
- Вы испытываете продолжительный дискомфорт или другие нежелательные побочные эффекты.
- Вам больше не нужен этот метод контроля рождаемости.
Для большинства женщин удаление ВМС — простая процедура, выполняемая в кабинете врача.Чтобы удалить ВМС, ваш врач захватит нити ВМС кольцевыми щипцами. В большинстве случаев руки ВМС сжимаются вверх, и устройство выдвигается.
Если ВМС не выходит из-под легкого натяжения, ваш врач удалит устройство другим способом. Вам может потребоваться гистероскопия для удаления ВМС, если она прикрепилась к стенке матки. Во время этой процедуры ваш врач расширяет шейку матки, чтобы вставить гистероскоп. Гистероскоп позволяет маленьким инструментам войти в вашу матку.Для этой процедуры вам может потребоваться анестезия. Выполнение гистероскопии может занять от пяти минут до часа.
Недавние исследования также показывают, что удаление под ультразвуковым контролем является эффективным способом удаления ВМС, которая не выходит с помощью щипцов. Эта процедура может быть менее инвазивной, чем гистероскопия, и более рентабельной.
После установки ВМС вы защищены от беременности на срок от 3 до 10 лет. Продолжительность, на которую ваша ВМС защищает от беременности, зависит от того, какой тип ВМС вы выберете.
Через месяц после установки ВМС вас назначит повторный прием к врачу. Во время этого визита ваш врач убедится, что ВМС оставалась на месте и не вызвала инфекцию.
Вы также должны подтверждать, что ваша ВМС остается на месте ежемесячно. После введения его нитки свисают во влагалище. Вы можете убедиться, что ВМС все еще на месте, проверив эти струны. Вы не должны касаться ВМС. Вам следует обратиться к врачу, если:
Если у вас медная ВМС, у вас могут быть более обильные месячные, сопровождающиеся менструальными спазмами.Обычно это временно. Многие женщины считают, что их цикл регулируется через два-три месяца после введения. Если у вас есть гормональная ВМС, вы можете обнаружить, что менструация стала легче или исчезла.
Другие побочные эффекты могут включать:
ВМС не защищают от инфекций, передаваемых половым путем (ИППП), поэтому вам также следует использовать барьерный метод.
Существует множество вариантов противозачаточных средств, и ваш врач может вместе с вами подобрать лучший метод. Если вы решите использовать ВМС для контрацепции, посоветуйтесь со своим врачом, чтобы выяснить, какая ВМС лучше всего соответствует вашим потребностям.После введения ВМС не забудьте регулярно проверять струны.
Сообщите своему врачу, если вы заметили, что ВМС сместилась, или если у вас возникнут какие-либо побочные эффекты. Если по какой-либо причине вам необходимо удалить ВМС, помните, что процедура должна быть относительно простой и проводиться в офисе вашего врача.
.Когда удалять ВМС и чего ожидать
ВМС, или внутриматочная спираль, является высокоэффективной формой долгосрочного контроля над рождаемостью, но она работает только в течение ограниченного времени. В это время человек также может пожелать забеременеть.
Когда ВМС больше не нужна или не нужна, врач может ее удалить.
ВМС — это небольшое устройство Т-образной формы, которое врач вводит в матку во время простой процедуры. Другое название ВМС — внутриматочная контрацепция (ВМС).
ВМС предотвращают беременность, высвобождая медь или синтетические гормоны в женские половые пути.
После установки эти устройства предотвращают беременность на срок от 3 до 10 лет. Ежегодно беременеет менее 1 из 100 пользователей ВМС.
По истечении этого времени его необходимо заменить. Невыполнение этого требования увеличивает вероятность беременности и заражения.
Поделиться на PinterestВМС — это небольшое устройство, которое эффективно предотвращает нежелательную беременность.Люди могут попросить врача удалить ВМС в любое время.
Поскольку ВМС является формой контроля над рождаемостью, человеку следует удалить ее, если он хочет забеременеть.
У ВМС также ограниченный срок службы. ВМС на основе меди предотвращают беременность на срок до 12 лет после введения. По истечении этого времени их следует удалить из матки.
Гормональные ВМС имеют разную продолжительность жизни в зависимости от марки. Некоторые бренды могут предотвратить беременность на срок до 3 лет, а другие работают до 6 лет.
После этого человек должен попросить врача удалить устройство.
Врач может также порекомендовать удалить ВМС, если у пациента есть:
Если возникают другие побочные эффекты или дискомфорт, может потребоваться удаление.
Квалифицированный медицинский работник удалит ВМС в кабинете врача.
Это можно сделать в любое время, но это легче сделать во время менструального цикла, потому что шейка матки мягче.
Удаление относительно быстрое и простое, обычно не вызывает никаких осложнений.
Шаги по удалению ВМС
Удаление ВМС может включать следующие шаги:
- Человек лежит на столе для осмотра на спине, расставив ступни, или в стременах.
- Медицинский работник вставляет расширитель, чтобы отделить стенки влагалища и найти ВМС.
- С помощью щипцов медицинский работник осторожно потянет за веревку, прикрепленную к устройству.
- Плечи ВМС будут складываться вверх, когда она медленно выходит из матки. После завершения процедуры медицинский работник удалит зеркало.
Во время или сразу после процесса может наблюдаться легкое кровотечение или спазмы.
Некоторые врачи могут предложить перед удалением принять обезболивающее, чтобы уменьшить чувство дискомфорта.
Что будет дальше?
Если ВМС необходимо удалить из-за инфекции, врач может назначить антибиотики или другие методы лечения.
Если нет осложнений или инфекций, новая гормональная или медная ВМС может немедленно заменить старое устройство.
Медицинский работник может сделать это во время одного визита в офис.
В некоторых случаях при удалении ВМС могут возникнуть осложнения.
Неполное удаление
Существует небольшая вероятность того, что ВМС не выйдет легко.Это может произойти, если врач не может найти струны ВМС, возможно, потому, что кто-то их слишком коротко перерезал.
Врач может использовать ультразвук, чтобы найти струны, и он может использовать другие медицинские инструменты, помимо щипцов, чтобы помочь удалить устройство из матки, например, цитощетку или крючок для ВМС.
ВМС мигрирует
Очень редко устройство мигрирует через стенку матки. В этом случае может потребоваться гистероскопическая операция под наркозом.
Другой вариант — использовать ультразвук для направления удаления.Исследование, опубликованное в 2015 году, показало, что это было менее инвазивным и более рентабельным, чем хирургическое вмешательство.
Незапланированная беременность
Еще одним осложнением удаления ВМС является незапланированная беременность, которая возникает в результате полового акта за несколько дней до удаления.
Люди должны обсудить альтернативные формы контроля над рождаемостью с медицинским работником, прежде чем извлекать устройство, чтобы предотвратить это.
Поделиться на Pinterest Ваш поставщик медицинских услуг может установить другую ВМС или посоветовать другие виды контроля над рождаемостью.Совершение полового акта в дни до и после удаления ВМС является безопасным.
Тем не менее, стоит помнить, что:
- Женская фертильность может вернуться к норме сразу после удаления ВМС
- Сперма может сохраняться в женских половых путях до 5 дней после полового акта
Это означает, что беременность возможна если секс происходит непосредственно перед или сразу после удаления, в зависимости от того, когда происходит овуляция.
Если человек не желает зачать ребенка, это может быть хорошей идеей:
- не заниматься сексом в течение как минимум 7 дней до удаления
- использовать другие методы контроля рождаемости
Если человек меняет от ВМС до пероральных контрацептивов после удаления им следует использовать другую форму защиты в течение 7 дней, пока пероральные контрацептивы не вступят в силу.
Существует два основных типа ВМС. Один содержит медь, а другой — женский гормон левоноргестрел (СПГ).
Медная ВМС представляет собой пластиковое устройство с медной спиралью на стержне и плечах. Он постоянно выделяет медь в матку, вызывая воспалительную реакцию, токсичную для спермы.
Пластиковый UID — это гормональное устройство, которое выделяет гормон левоноргестрел. Это сгущает цервикальную слизь и препятствует оплодотворению яйцеклетки сперматозоидами.
Левоноргестрел также может истончить слизистую оболочку матки, что может частично предотвратить овуляцию.
Помимо ВМС, другие формы контрацепции могут предотвратить беременность.
Механические барьеры
Механические барьеры физически не позволяют сперматозоидам достигать яйцеклетки. Человек может комбинировать их использование со спермицидами для химического уничтожения сперматозоидов.
К барьерным формам контроля рождаемости относятся:
- мужские и женские презервативы
- противозачаточные губки
- диафрагмы
- цервикальные колпачки
- Леа контрацептивы
Гормональные противозачаточные средства
Эти методы выделяют синтетические гормоны, такие как эстроген и прогестин, в женское тело.
В их число входят:
- вагинальные кольца
- имплантаты
- противозачаточные таблетки, пластыри или инъекции
Стерилизация
Стерилизация — это постоянная форма контроля над рождаемостью.
Женщинам хирург разрезает или закрывает фаллопиевы трубы.
У мужчин хирург разрезает или блокирует трубки, по которым проходит сперма. Это вазэктомия.
В некоторых случаях можно отменить процедуру стерилизации, но нет гарантии, что фертильность вернется к норме.
Q:
Что произойдет, если вовремя не удалить ВМС?
A:
Если ваша ВМС останется в матке по истечении срока годности, наиболее серьезной опасностью будет инфекция. Серьезные инфекции могут вызвать бесплодие. Другой риск заключается в том, что ВМС с истекшим сроком годности не будет эффективным методом контроля рождаемости.
Дебра Салливан, доктор философии, MSN, RN, CNE, COI Ответы отражают мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет..Полипэктомия: виды, хирургия и восстановление
Полипэктомия — это удаление полипа. Наиболее распространенными типами полипэктомии являются полипэктомия матки и полипэктомия толстой кишки.
Однако полипэктомия может выполняться на любой части тела, на которой развиваются полипы, например на носу или желудке. Полип — это рост, который начинается в ткани и распространяется в полое пространство.
При полипэктомии удаляются полипы, вызывающие симптомы, которые могут быть злокачественными или требуют обследования.
Краткая информация о полипэктомиях:
- Большинство полипов являются доброкачественными новообразованиями, что означает, что они не содержат рака.
- В большинстве случаев полип можно удалить, пока пациент не спит.
- Правильная техника удаления полипа зависит от размера и расположения полипа.
- Полипэктомии безопасны, с низким уровнем осложнений.
Двумя наиболее распространенными типами полипэктомии являются:
- Полипэктомия матки : Для удаления полипов в ткани эндометрия, ткани, выстилающей матку.
- Полипэктомия толстой кишки : удаление полипов в толстой кишке.
Полипы могут развиваться и в других частях тела. Некоторые другие относительно распространенные участки полипэктомии включают:
- нос
- шейку матки
- голосовые связки
- желудок
Полипы прорастают из тканей в полости тела.Например, полипы толстой кишки начинаются в ткани толстой кишки, а затем распространяются в полое пространство.
Большинство из них доброкачественные; некоторые из них злокачественные, некоторые — предраковые. Невозможно исключить рак, не исследуя полип, поэтому многие врачи рекомендуют обычное удаление для выявления рака.
Распространены ли они?
Полипы встречаются часто, и большинство людей не знают, что они есть. От 20 до 30 процентов американцев имеют полипы толстой кишки. Полипы матки становятся все более распространенными с возрастом и особенно часто встречаются у женщин в период менопаузы.Всего 3-5 процентов являются злокачественными.
Насколько они велики?
Даже если полип не является злокачественным, некоторые полипы вырастают очень большими. Когда они это сделают, они могут изменить кровоток, оказать давление на органы и вызвать ряд других симптомов.
Поделиться на Pinterest Анестезия не всегда требуется для полипэктомии. Если нет анестезии, можно использовать седативное средство.Подготовка к полипэктомии зависит от хирургической техники и расположения полипов.
Людям, которым удаляют полипы матки под местной анестезией, может не потребоваться специальная подготовка.
Однако полипэктомия толстой кишки требует, чтобы толстая кишка была пустой. Пациентам может потребоваться использовать клизмы, слабительные или и то, и другое за 12–24 часа до операции.
Хирургические методы и чего ожидать
Многие пациенты предпочитают бодрствовать во время процедуры. Другим может потребоваться общая анестезия. Врач даст пациенту успокоительное, обычно через иглу для внутривенного введения. Это вызывает у пациента сонливость и расслабление.
Большинство полипов можно удалить с помощью эндоскопа.Это трубка, которую врач вставляет в тело, что избавляет от необходимости делать большой разрез. При полипэктомии матки врач вводит зонд через влагалище, в шейку матки и в матку. Камера помогает направить прицел к полипу.
Во время полипэктомии толстой кишки врач вводит трубку через прямую кишку. Как и при полипэктомии матки, камера помогает врачу определить местонахождение полипа.
Врачи используют разные хирургические методы удаления полипов. Маловероятно, что конкретная техника удаления повлияет на впечатления пациента от операции.
Некоторые варианты включают:
- Холодные щипцы для полипэктомии : Обычно используется с небольшими полипами, при этом методе используются щипцы, чтобы освободить полип. Хирург также будет использовать проволоку, чтобы удалить часть полипа, которая выходит в ткань.
- Полипэктомия горячим пинцетом : Этот метод аналогичен удалению холодным пинцетом. Однако, помимо захвата кончика полипа, хирург использует процедуру, называемую электрокаутерией, чтобы сжечь оставшуюся ткань полипа и предотвратить кровотечение.
- Петля полипэктомия : Петля — это петля, которая может захватывать и удалять полип, и является наиболее популярным вариантом, когда полип больше 1 см. Петля может быть горячей или холодной, и хирург может также использовать электрокоагуляцию, чтобы сжечь оставшуюся ткань полипа.
Во время процедуры пациент может чувствовать давление или тянущее усилие, но не должен чувствовать боли. В зависимости от расположения полипа и других факторов врач может прописать пациенту обезболивающее до, во время или после процедуры.
Если полипы очень большие, может потребоваться их удаление через разрез. Эта процедура более сложная и требует общей анестезии.
Поделиться на PinterestПолипэктомия может сопровождаться кровотечением и болью. При сильном кровотечении или непрекращающейся боли следует обратиться к врачу.Восстановление после полипэктомии обычно занимает около 2 недель. Пациенты могут чувствовать боль после процедуры, особенно сразу после процедуры.
Может помочь прием обезболивающих, прописанных врачом.
Небольшое кровотечение после процедуры — это нормально, но обратитесь к врачу, если кровотечение очень сильное, останавливается, а затем начинается снова или имеет неприятный запах, который может указывать на инфекцию.
После удаления полипа он будет отправлен в лабораторию для тестирования. Если он не злокачественный, после удаления пациент пройдет обследование, но, скорее всего, в дальнейшем лечении не потребуется.
Большинство людей с полипами не знают, что у них они есть.
Когда они вызывают симптомы, врач может порекомендовать скрининговые тесты.В некоторых случаях полипы обнаруживаются при обследовании на что-то другое. Это означает, что люди с большей вероятностью перенесут полипэктомию, если они также пройдут скрининговый тест, который может обнаружить полипы.
Людям, у которых есть симптомы, связанные с полипами, такие как боль или кровотечение, обычно необходимо удалить полипы.
Как и все операции, они сопряжены с некоторыми рисками. К ним относятся:
- Перфорация органа : Это происходит при проколе оперируемого органа.Это может быть фатальным, но редко.
- Чрезмерное кровотечение : Иногда рана не заживает должным образом, вызывая сильное кровотечение.
- Инфекция : Любая рана может заразиться, а полипэктомия создает рану. Заражение более вероятно, если пациенты игнорируют советы врача или уже плохо себя чувствуют.
- Неполное удаление : Иногда после первой процедуры остается часть ткани, что требует повторной полипэктомии.
Полипэктомия — это обычная процедура, с помощью которой можно устранить симптомы полипов и проверить наличие рака.Как и при любой процедуре, пациенты должны взвесить преимущества и риски с помощью своего врача. Однако для большинства получателей полипэктомии процедура представляет собой незначительное неудобство, которое может обеспечить душевное спокойствие и избавление от неприятных симптомов.
.Восемь детей, родившихся после трансплантации матки — ScienceDaily
Восемь детей родились — и проведена первая операция с участием роботов. Это некоторые из результатов 18-летних исследований в Академии Сальгренска по трансплантации матки.
За три года, с сентября 2014 года по сегодняшний день, восемь детей в мире родились от матерей, у которых оплодотворенные яйцеклетки вернулись после трансплантации матки. Все это имело место в рамках исследований, проводимых в Sahlgrenska Academy с 1999 года.
Первое рождение привлекло международное внимание. Когда прошлым летом на свет появились дети семи и восьми лет с разницей в одну неделю, обстановка была значительно спокойнее. Для одной из матерей это был второй ребенок; она перенесла две беременности с одной и той же донорской маткой.
В новом проекте исследователи из Гетеборга теперь сосредоточены на операциях с участием роботов. Цель состоит в том, чтобы более легко справиться с операцией внутри чашеобразного таза женщины.Базовая технология такая же, как и при некоторых онкологических операциях, например при раке шейки матки.
«Гипотеза нашего исследования состоит в том, что таким образом мы можем сделать это значительно быстрее и с более ранним возвращением домой пациентов», — говорит Матс Бреннстрем, профессор акушерства и гинекологии Академии Сальгренска и старший врач больницы Сахлгренского университета.
Одна операция была проведена в мае, четыре ожидаются в октябре и декабре, а остальные пять будут выполнены в ближайшие годы.Как и раньше, попытки забеременеть у женщин начинаются через год после того, как им пересажена матка, когда ситуация с лекарствами против отторжения стабилизировалась.
Помимо операций с участием роботов, одна из которых также проводилась в Китае, в настоящее время актуальным является вопрос о пожертвованиях от умерших доноров. Не для шведских исследователей, здесь всегда речь шла о живых и родственных донорах, но эти идеи рассматриваются в других странах мира.
Матс Бреннстрем описывает трансплантацию матки как международно развивающуюся область, в которой необходим общий обязательный регистр всех выполняемых процедур, чтобы исследователи могли получить общее представление. Реестр станет важным вопросом, когда международное общество трансплантации матки (ISUTx), существующее год назад, проведет свой первый конгресс до 19 сентября.
Матс Бреннстрем считает, что через несколько лет трансплантация матки также будет производиться вне сферы исследований.Он хорошо осведомлен об обсуждении приоритетов в сфере здравоохранения и на самом деле не хочет иметь мнения по другим вопросам, кроме медицинских.
«В будущем этот метод станет еще более эффективным и станет клинической реальностью. Мы не знаем, будет ли это в Швеции. С медицинской точки зрения это полностью реалистично через пять лет, но есть много других решений, которые мы не можем контролировать. «, — говорит он.
Факты о пересадке матки
Маточное бесплодие — это разновидность женского бесплодия, которое не лечится.По оценкам, более 200 000 женщин в Европе страдают от маточного бесплодия.
Первая попытка пересадки живого донора была предпринята в Саудовской Аравии в 2000 году. Вскоре после процедуры пришлось удалить матку.
В 2011 году в Турции была сделана трансплантация матки от пациента с мертвым мозгом. Сообщалось о нескольких попытках возврата эмбрионов. Две ранние беременности закончились выкидышем. О других беременностях не сообщалось
Операции 2–11 в мире с живыми донорами были выполнены в Sahlgrenska Academy в рамках первого в мире систематического и научно обоснованного исследования.В 2014 году родился первенец.
В рамках нового исследовательского проекта изучаются возможности операций с помощью роботов. Проект включает десять операций, пять из которых будут в этом году.
Доноры, получатели, партнеры и дети находятся под длительным наблюдением как с медицинской, так и с психологической точки зрения, а также с точки зрения качества жизни.
По оценке профессора Матса Бреннстрёма, в последние годы в мире было проведено еще 20 операций. Идея состоит в том, что конгресс ISUTx и международный регистр будут способствовать лучшему обзору и научному способу продвижения вперед области исследований с целью повышения безопасности для пациентов и эффективности лечения.
,