причины, симптомы, стадии, лечение, профилактика
Остеохондроз — дегенеративное заболевание, при котором повреждаются межпозвоночные хрящи и структура костей. В позвоночном столбе здорового человека диски смягчают нагрузки, уменьшают напряженность. Заболевание затрудняет эти процессы, появляются боли.
Зарубежные доктора классифицируют эту дисфункцию как детскую патологию. Причиной тому формирование неокрепшей костной системы ребенка. Отечественные врачи выявляют остеохондроз у людей старше 25-ти лет. Несмотря на абсолютно разные подходы, мировая медицина солидарна в вопросе идентификации признаков и происхождения болезни.
Симптомы остеохондроза позвоночника
-
Регулярные или эпизодические боли в спине, напряженность мышц.
-
Ощущения в шее или области поясницы, которые пациенты описывают как «мурашки по коже».

-
«Прострелы» в спине.
-
Болезненность при подъеме рук кверху или совершении колебательных движений головой.
-
Повторяющиеся время от времени головокружения.
-
Шум в ушах.
-
Тошнота
Если в списке вышеперечисленного знакомые симптомы – посетите врача, который назначит диагностические исследования. В случае выявления патологии, будет назначена терапия, направленная на предупреждение прогрессирования болезни и последующих осложнений.
Причины остеохондроза
Резкий рост заболеваемости обусловлен тем, что значительную часть жизни люди проводят на ногах. Прямостоящий человек изрядно нагружает межпозвоночные диски. С течением времени на их поверхности появляются расщелины, формируются грыжи, которые сдавливают сосуды, спинной мозг и корешки.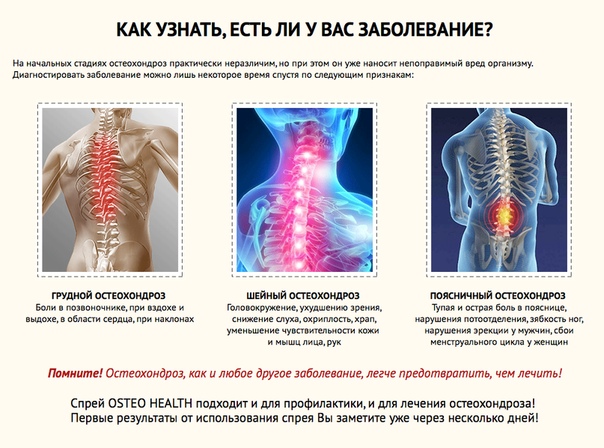
Старшее поколение и люди среднего возраста с профессиональными рисками (водители, продавцы, офисные служащие, парикмахеры), чаще других страдают от этого недуга. Патология не имеет половой принадлежности: пропорции заболевших мужчин и женщин одинаковы.
Провоцируют ярко выраженные дискомфортные явления:
-
плоскостопие;
-
наследственная предрасположенность;
-
избыточный вес;
-
малоподвижный образ жизни.
Причины возникновения дефектов, нарушения амортизации в позвоночнике:
-
Работа, связанная с перемещением тяжестей.
-
Легкомысленное отношение, несоблюдение физиологичности поз. Пренебрежение разумным чередованием положения тела, сон на плоскости, не отвечающей естественным потребностям организма.

-
Травмы.
-
Избыточные нагрузки у спортсменов.
Стадии остеохондроза позвоночника
1-я: Начальному этапу не присущи отчетливые симптомы. Человека периодически беспокоит какая-то часть позвоночника. Боль носит временный характер и связывают ее с перенапряжением. На этой стадии о существовании диагноза можно узнать только случайно, проводя профилактический скрининг – рентген или КТ.
2-я: Для этого этапа характерна умеренная боль. Дегенеративные процессы запущены, хрящи претерпевают изменения, зазор между межпозвоночными дисками сужается. Назначенные лечащим врачом медикаменты помогут справиться с болевыми приступами.
3-я: На третьей стадии происходит деформация позвоночного столба, образуются грыжи и фиброзные участки. При помощи грамотно подобранной терапии квалифицированный доктор пока еще способен помочь пациенту консервативными методами лечения или принимает решение о необходимости хирургического вмешательства.
4-я: Наступившие изменения необратимы. Человек теряет способность самостоятельно перемещаться. Межпозвоночное пространство заполняет патологическая костная ткань. На этой стадии происходит инвалидизация больного.
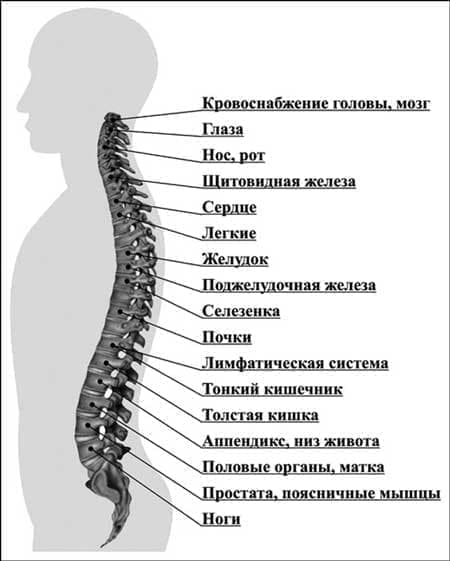
Локализация остеохондроза
Все отделы позвоночника подвержены дегенеративным процессам. Выделяют три типа остеохондроза:
-
шейный;
-
грудной;
-
поясничный.
Последний встречается в 50% случаев, потому что поясница максимально задействована в жизнедеятельности человеческого организма.
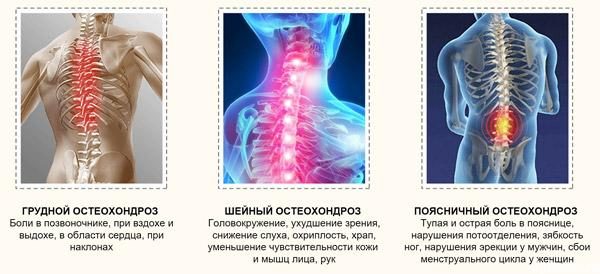
Поясничный остеохондроз
В поясничном отделе пять позвонков. Когда в теле межпозвоночного диска нарушаются обменные процессы и питание, он утрачивает эластичность, уменьшается и не функционирует соразмерно полученной нагрузке.
Симптомы поясничного остеохондроза
-
Тупые ноющие или острые боли в пояснице, ногах, крестце, тазу, нарастающие при движении.

-
Скованность, нарушение чувствительности.
-
При обострении мышечная слабость в нижних конечностях.
-
Расстройство мочеиспускания.
Не бездействуйте, не занимайтесь самолечением, обращайтесь к врачу. Поясничный остеохондроз требует терапии, отсутствие которой чревато серьезными осложнениями: ишиасом, грыжами, протрузиями. Сдавливание спинного мозга – опасное явление, которое впоследствии может стать причиной паралича нижних конечностей.
Шейный остеохондроз
Анатомическое строение шейного отдела обусловлено его функционалом. Здесь семь маленьких позвонков, подвергающихся регулярной нагрузке, ведь шея – очень подвижная часть организма, которая удерживает голову. Патология основана на сбоях в обменных процессах организма.
Симптомы шейного остеохондроза
-
Головокружения.

-
Головные боли разного характера.
-
Дискомфорт в области сердца, ощущение «жжения».
-
«Мушки», потемнения в глазах.
-
Ухудшение слуха, шум ушах.
-
«Хруст», «прострелы» в шейном отделе.
-
Боли в верхних конечностях, плечах.
-
Онемение рук.
Профессионалы считают шейный остеохондроз опасным. Заболевание осложняет процесс насыщения мозга кровью. Появление протрузий – предвестник образования грыжи. Оперативное вмешательство в этом отделе позвоночного столба сопряжено с риском обездвиживания всего тела.
Грудной остеохондроз
На этом участке нарушения встречаются нечасто, ведь позвонки здесь малоподвижны.
Симптомы грудного остеохондроза
-
Болезненные ощущения или чувство скованности за грудиной.
-
Боль в межлопаточном пространстве при поднятии рук.
-
Частичная потеря осязания.
-
При обострении возникают 2 характерных признака: дорсаго и дорсалгия.
При дорсаго отмечают острую боль, нехватку воздуха. Дорсалгию описывают как умеренную, но нарастающую боль в грудной клетке.
Грудной остеохондроз часто принимают за другие патологические состояния: сердечный приступ, воспаление легких, стенокардию и прочие. Грамотную дифференцировку доверьте только опытному врачу.
Диагностика остеохондроза позвоночника
Выслушав жалобы пациента, врач осматривает его, проверяет рефлекторную сохранность и чувствительность болезненных участков. Назначают лабораторные исследования, в том числе проверяют уровень кальция в крови. Далее приступают к диагностическим процедурам, список которых определяет доктор:
-
УЗИ сосудов позвоночных артерий.
-
Рентген определенного отдела позвоночника или всего столба.
-
Компьютерная томография выявит малейшие смещения, деформации и дистрофии.
-
Магнитно-резонансная томография просканирует мягкие ткани, визуализирует спинной мозг и видимые элементы дисков.
Записаться на диагностику
Лечение остеохондроза
Заболевание требует комплексного подхода. Основная задача состоит в купировании болезненных ощущений, расслаблении мышц, устранении скованности движений. Самолечение противопоказано. Консультируйтесь и придерживайтесь рекомендаций профессионалов.
Основная задача состоит в купировании болезненных ощущений, расслаблении мышц, устранении скованности движений. Самолечение противопоказано. Консультируйтесь и придерживайтесь рекомендаций профессионалов.
Медикаментозная терапия
Препаратами выбора являются нестероидные противовоспалительные средства. Как ясно из названия лекарственной группы, эти вещества борются с воспалительными процессами и обезболивают пациента. Вторым обязательным компонентом становятся миорелаксанты, которые расслабляют спазмированные мышцы, что тоже устраняет болезненность. Применяют и наружные лекарственные формы. Они создают «отвлекающий» эффект (охлаждающий или согревающий) и опять же уменьшают болевой синдром. За регенерацию нервных тканей отвечают витамины группы B.
Физиотерапия
Вероятность результативного лечения напрямую зависит от комбинирования медицинских препаратов, физиотерапии, массажа, мануальной терапии, остеопатии. Комплекс назначают строго индивидуально, учитывая степень заболевания, сопутствующие патологии и противопоказания.
Хирургическое лечение
Остеохондроз редко требует оперативного вмешательства. Позвоночник – сложная структура, где сконцентрирована масса нервных окончаний, которые регулируют работу организма. Риск осложнений велик, поэтому оперируют только в самых тяжелых ситуациях, когда другие методики неэффективны.
Профилактика остеохондроза позвоночника
-
Задуматься о профилактике нужно еще в детском возрасте: следить за осанкой во время занятий и приема пищи. Но даже если родители не озадачились этой проблемой, заняться собой можно и нужно в любом возрасте.
-
Вырабатывайте правильные привычки: сидите в физиологически грамотной позе, когда позвоночник остается прямым, а плечи расслабленными. Выбирайте мебель, которая максимально «держит» спину, позволяет садиться как можно глубже. При этом делит нагрузку поровну между ягодицами и дает возможность расслабить поясницу.
-
Периодически прерывайтесь, меняйте положение тела, делайте небольшую разминку, чтобы почувствовать расслабление.
 Тяжести не следует поднимать рывком, только плавно и в полуприседе. Увесистые предметы носите за спиной в рюкзаке с ортопедической задней стенкой. Не стойте долго на одном месте в статичной позе, особенно с поднятыми руками. Неестественный изгиб позвоночника травмирует связки спины и межпозвоночные диски.
Тяжести не следует поднимать рывком, только плавно и в полуприседе. Увесистые предметы носите за спиной в рюкзаке с ортопедической задней стенкой. Не стойте долго на одном месте в статичной позе, особенно с поднятыми руками. Неестественный изгиб позвоночника травмирует связки спины и межпозвоночные диски.
-
Подходите основательно к технике безопасности, занимаясь на силовых тренажерах. Осваивая ранее не испытанный агрегат, тщательно изучите правила работы с ним.
-
Покупайте специальные беговые кроссовки, если любите этот вид физической активности. Подошва с амортизирующим эффектом обезопасит позвоночный столб от негативного воздействия. Посещайте бассейн, плавание прекрасно расслабляет мышцы.
-
Для сна подбирайте матрас с оптимально-твердой поверхностью. Подушка должна поддерживать шею, а не создавать напряженность посредством угла наклона головы.

-
Не посещайте «лекарей» и «костоправов» без мед образования и лицензии. Доверяйте свое здоровье только квалифицированным специалистам.
-
Регулярная умеренная физическая активность должна стать полезной привычкой. Не забывайте получить одобрение своего доктора, согласуйте с ним свои планы, ведь принцип «не навреди» никто не отменял.
Наши специалисты
Детский невролог
Стаж: 22 года
Записаться на приём
Врач-невролог
Стаж: 12 лет
Записаться на приём
Невролог, главный внештатный детский невролог МЗ СК, профессор, доктор медицинских наук, Заслуженный врач РФ
Стаж: 40 лет
Записаться на приём
Врач-эпилептолог, главный внештатный эпилептолог МЗ СК, руководитель хозрасчетного эпилептологического центра
Стаж: 41 год
Записаться на приём
Лечение заболевания «Остеохондроз» в нашем центре
| group | Номенклатура | Номенклатура | Цена | Цена |
|---|
Запишитесь на прием
Остеохондроз поясничного отдела позвоночника — Клиника «Ноосфера»
Наиболее распространенное заболевание позвоночного столба – поясничный остеохондроз. Первые признаки заболевания можно наблюдать у пациентов перешагнувших 30-летий возраст. Болезнь обусловлена уязвимостью именно этого участка позвоночника. Из-за постоянной нагрузки происходит деформация позвонков и уменьшение эластичности межпозвоночных дисков.
Первые признаки заболевания можно наблюдать у пациентов перешагнувших 30-летий возраст. Болезнь обусловлена уязвимостью именно этого участка позвоночника. Из-за постоянной нагрузки происходит деформация позвонков и уменьшение эластичности межпозвоночных дисков.
Как возникает остеохондроз поясничного отдела позвоночника
Поясничный отдел находиться в нижнем участке позвоночного столба. Этот участок принимает на себя максимальную нагрузку, так как большая часть тела поддерживается тазовой костью. Именно поэтому так распространен поясничный остеохондроз.
Различные заболевания спины – расплата человека за прямохождение. Поясница, испытывает наиболее сильную нагрузку во время физической активности. Дегенеративные процессы в этом отеле всегда сопровождаться сильной болью и скованностью движения всего позвоночника.
Позвоночник представляет собой цепь позвонков, разделенных межпозвоночными дисками. Поясничный отдел состоит из 5 позвонков. Диски позволяю позвоночнику быть гибким.
При развитии остеохондроза нарушается кровообращение и обменные процессы. Меняется структура межпозвоночных дисков. Внутреннее студенистое вещество выпячивается. Фиброзное кольцо может не выдержать такой нагрузки и треснуть. Происходит сдавливание нервных окончаний, проявляющееся острой болью, отдающей в нижние конечности. В случае отсутствия лечения, дегенерация тканей продолжиться. Опасное осложнение – потеря чувствительности ног.
Чем опасен остеохондроз поясничного отдела позвоночника
Межпозвоночный диск окружен фиброзным кольцом, которое некоторое время сдерживает развитие патологии. На первоначальном этапе диагностируется протрузия – состояние, когда межпозвоночный диск выдавливается со своего естественного места положения. Если заболевание продолжает прогрессировать, нарушается целостность фиброзного кольца (трещина или разрыв). Студенистое ядро выпячивается или выпадает в межпозвоночный канал. Такая патология определяется как межпозвоночная грыжа. Нервные отростки защемляются, в результате чего нерв воспаляется. Больной испытывает сильную острую боль. Поясничный остеохондроз прогрессирует в радикулит.
Больной испытывает сильную острую боль. Поясничный остеохондроз прогрессирует в радикулит.
Кроме указанных осложнений, в случае не лечения поясничного остеохондроза, развивается ишиас или воспаление седалищного нерва. Симптомы заболевания могут быть разнообразными. Основной – сильная, острая, стреляющая боль. Она может отдавать в ягодицу, ногу. Время от времени наблюдается онемение мышц. Больной пытается избежать боли, принимая неправильную позу. В результате состояние только усугубляется.
Остеохондроз опасен развитием другого заболевания – компрессионной миелопатии. Это тяжелейшее осложнение, в результате которого происходит сдавливание спинного мозга и кровеносных сосудов.
Не лечение остеохондроза вызывает проседание позвоночника. В результате происходит сдавливание внутренних органов. В последствии у женщин диагностируются сопутствующие заболевания матки. У мужчин наблюдается серьезное нарушение потенции.
Если не уделить должного внимания лечению остеохондроза, может развиться так называемый синдром «конского хвоста». В результате поражения пучка нервных стволовых окончаний может развиться полный или частичный паралич ягодиц и нижних конечностей.
В результате поражения пучка нервных стволовых окончаний может развиться полный или частичный паралич ягодиц и нижних конечностей.
Причины поясничного остеохондроза
Факторов, провоцирующих заболевание много. Основные следующие:
- Неактивный образ жизни. Особенно, если много времени проводиться в сидячем положении;
- Чрезмерная нагрузка;
- Гормональные нарушения вследствие болезней щитовидной железы;
- Нарушение метаболизма;
- Ревматоидный артрит и другие болезни позвоночных суставов;
- Травмы, особенно крестового отдела и поясницы.
Есть определенна группа людей, более подверженная развитию остеохондроза поясничного отдела. В группу риска входят люди:
- Пожилого возраста;
- С лишним весом и ожирением;
- С врожденными или приобретенными заболеваниями. Например, плоскостопие, искривление или недоразвитость позвоночника.
- Имеющие генетическую предрасположенность.

- С нарушением сна, в состоянии стресса;
- Определенных профессий – водители, строители или грузчики, программисты.
- Определенного рода деятельности, например тяжелоатлеты;
- Не способные правильно организовать питание, курильщики.
Симптомы остеохондроза поясничного отдела
Основной симптом заболевания – сильная боль в пораженном участке. Проявляется на 2-3 степени заболевания. В дальнейшем происходит сдавливание дисков, нарушение стабильности позвоночного столба, возникновение воспалительных процессов. Как следствие, начинают проявляться различные признаки заболевания:
- Распространение неприятных ощущений на ягодицы, паховую область;
- Скованность движений в поясничном отделе;
- Хроническая люмбалгия или острое люмбаго, выражаемое в «простреле»;
- Постоянное напряжение мышечного корсета;
- Нарастание боли, при усилении нагрузки;
- Острая боль при попытке сменить позу, после длительной ее фиксации;
- Снижение чувствительности нижних конечностей, ощущение холода;
- Нарушение потоотделения
- В положении сидя или лежа, ощущение покалывания в области поясницы и в ногах;
- Побледнение пораженного участка кожи, сильная сухость, шелушение.

Диагностика поясничного остеохондроза
При появлении первых болевых или других симптомах, немедленно обратитесь к врачу, чтобы купировать болезнь на ранних стадиях, не позволяя ей прогрессировать. Специалисты клиники «Ноосфера» в Санкт-Петербурге используют следующие методы для установления правильного диагноза:
Отзывы о лечении
Большое спасибо врачам и другому персоналу клиники. Я лечилась у Вас второй раз (ранее в 2018 году)и получила прекрасную мед.помощь. Подробности болезни можно узнать из лечебной истории. Врачам Есипову В.И., Яну В.Ю., Друяну М.В., консультанту Лапенко И.К. огромная благодарность за опыт и профессионализм, отзывчивость и доброжелательность, внимательность и вежливость, оперативное решение всех вопросов. «Ноосфера» — отличная клиника на фоне многих других. Я очень довольна результатом лечения.
Элинсон Раиса Петровна Все отзывы пациентов
Диагностика поясничного остеохондроза
При первых симптомах остеохондроза поясничного отдела обратитесь к специалисту. Это позволит избежать тяжёлых последствий болезни. Врач клиники «Ноосфера» в Санкт-Петербурге с помощью комплексного обследования поставит правильный диагноз. Мы используем следующие методы диагностики:
Это позволит избежать тяжёлых последствий болезни. Врач клиники «Ноосфера» в Санкт-Петербурге с помощью комплексного обследования поставит правильный диагноз. Мы используем следующие методы диагностики:
- МРТ. Магнитно-резонансная томография
- Ультразвуковое исследование (УЗИ)
- Электрокардиограмма (ЭКГ)
- Лабораторные исследования
Лечение остеохондроза поясничного отдела позвоночника
Врачи наших клиник в Санкт-Петербурге знают, как вылечить поясничный остеохондроз без операции. Для этого мы используем больше 20 видов консервативных методов. Консервативное лечение снимает симптомы и останавливает развитие болезни.
Наш доктор назначает пациенту индивидуальный курс лечения с учётом стадии болезни, возраста, пола и особенностей организма. Лечение остеохондроза поясничного отдела позвоночника займёт максимум полтора месяца. Пациент проходит процедуры 2-3 раза в неделю. Боль в пояснице пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:
Курс лечения составляется из следующих процедур:
Курс лечения составляется из следующих процедур:
- Резонансно-волновая ДМВ терапия
Резонансно-волновая терапия – метод лечебного воздействия на водную среду организма низкоинтенсивными высокочастотными электромагнитными волнами.
- Уколы ферматрона
Внутрисуставные уколы ферматрона — это эффективный метод лечения различных заболеваний опорно-двигательного аппарата посредством введения в пораженный сустав лекарственного препарата (хондропротектора).
- Реабилитация на тренажёре Thera-Band
Лечение позвоночника и суставов при помощи тренажёра Thera-Band вернет подвижность конечностей за короткий период времени без дорогостоящего лечения в специализированных санаториях.
- Блокада суставов и позвоночника
Блокада суставов – это вид медикаментозного лечения позвоночника и суставов, направленный на купирование острой боли, снятие воспалений и мышечных спазмов.
- Медикаментозное лечение
Медикаментозное лечение суставов и позвоночника в клинике «Ноосфера» применяется в широком спектре и в комплексе с физиотерапией. Внутрисуставные инъекции, блокады и капельницы.
Лечение остеохондроза поясничного отдела позвоночника
Специалисты нашей клиники способны успешно справиться с болезнью при помощи консервативных методов лечения. То есть пациент может полностью избавиться от заболевания, не прибегая к хирургической операции. Прогрессивная схема терапии купирует болезнь и избавляет больного от сопутствующих симптомов.
Для каждого пациента подбирается индивидуальный курс лечения. Он строиться в зависимости от степени деформации позвоночника, возраста пациента и прочих особенностей организма. Полный курс обычно занимает не более 1,5 месяца. Он включает обязательные еженедельные процедуры и отслеживание изменение состояния пациента со стороны врача. После первой недели терапии исчезает основной симптом поясничного остеохондроза – сильная боль.
После прохождения курса лечения в клинике «Ноосфера» пациент почувствует полное облегчение: исчезнет боль, снимется мышечное напряжение, устраняться воспалительные процессы. С помощью лечебных процедур происходит деликатное высвобождение нервных отростков от защемления. Это способствует нормализации обменных процессов, в результате чего ускоряется процесс регенерации. Физиотерапевтическое лечение направлено на укрепление мышечного корсета. Это основная профилактика образования протрузии и межпозвоночной грыжи.
Для того чтобы болезнь не вернулась снова, пациент долен выполнять полученные от врача рекомендации, изменить привычный жизненный уклад и ежедневно выполнять лечебные упражнения из полученной на руки методички.
Профилактика
Для того, чтобы предупредить поясничный остеохондроз, следует приучить себя выполнять следующие рекомендации:
- работая за настольным компьютером, старайтесь держать ровную осанку, делать перерывы для того, чтобы размять тело;
- убеляйте время плаванию и закаливанию;
- при выборе стула, отдавайте предпочтения моделям с ровной спинкой;
- приобретите ортопедический массаж;
- поднимая тяжести, присядьте, в начале, на корточки, и только потом, с такого положения поднимайте тяжелую вещь;
- нося грузы, распределяйте их в обе руки;
- как можно меньше носите обувь на высоком каблуке;
- избегайте резкого и длительного понижения температуры воздуха.

причины развития, разновидности и симптомы
Остеохондроз – дегенеративно-дистрофическое заболевание, при котором наблюдается постепенное уменьшение высоты гиалиновых межпозвоночных хрящей. Простыми словами, диски просто истираются и со временем утрачивают свои функции.
Остеохондроз позвоночника чаще всего возникает в возрасте 30-35 лет. Им страдают около 40% населения до 35-40 лет и почти 90% в пожилом возрасте. При воздействии на организм неблагоприятных факторов болезнь может проявляться и раньше.
Именно остеохондроз считается основной причиной возникновения болей в спине. Без лечения болезнь приводит к поражению нервных корешков, повреждениям спинного мозга и нарушению работы внутренних органов.
Симптомы и признаки остеохондроза
В зависимости от локализации поражений межпозвоночных дисков остеохондроз делится на несколько видов. Выделяются:
Выделяются:
- шейный остеохондроз. Часто встречающаяся форма заболевания, что обусловлено достаточно слабым развитием мышечного каркаса шеи и близким расположением позвонков по отношению друг к другу;
- грудной остеохондроз. Более редкая форма заболевания, возникающая на фоне сколиоза, врожденного или приобретенного;
- поясничный остеохондроз. Наиболее распространенная форма заболевания. Это объясняется тем, что поясница является амортизатором при большинстве движений и поэтому испытывает самые серьезные нагрузки.
Еще существует распространенная форма остеохондроза, при которой наблюдается поражения остеохондрозом отделов всего позвоночника.
Поясничного отдела
Остеохондроз поясничного отдела вызывает следующие симптомы:
- боли в пояснице. Они усиливаются при выполнении упражнений, длительном сидении и резких поворотах. Боль носит ноющий характер. Если она резкая, это говорит уже о развитии межпозвоночной грыжи;
- боль в ногах.
 Возникает по причине защемления корней спинного мозга, может распространяться только на одну сторону бедра. Боли при остеохондрозе бывают ноющими или простреливающими;
Возникает по причине защемления корней спинного мозга, может распространяться только на одну сторону бедра. Боли при остеохондрозе бывают ноющими или простреливающими; - ограничения в подвижности при сидении, наклонах и поворотах;
- спазмы в нижних конечностях. Кожа на ногах становится сухой, шелушится, а в области появления дискомфорта покрывается мурашками.
Поясничный остеохондроз позвоночника вызывает и общие симптомы недомогания. Человек быстро утомляется, страдает от головных болей, усталости и раздражительности. Из-за дискомфорта в спине ему не удается выбрать удобное положение для сна. Еще остеохондроз поясничного отдела позвоночника может провоцировать нарушения в работе мочеполовой системы:
- боли в области почек;
- проблемы с мочеиспусканием;
- ухудшение потенции;
- проблемы с маткой, яичниками и придатками у женщин.
Шейного отдела
Остеохондроз шейного отдела позвоночника возникает при поражении межпозвоночных дисков в области 1-7 позвонков. В этой области они наиболее мелкие, а поэтому особенно уязвимые перед подобным заболеванием. Остеохондроз шеи вызывает боли, которые могут локализоваться по всему шейному отделу, в ключице и плече или на передней поверхности грудной клетки. Головная боль может возникать также в затылочной зоне. На фоне этого наблюдается тяжесть в голове.
В этой области они наиболее мелкие, а поэтому особенно уязвимые перед подобным заболеванием. Остеохондроз шеи вызывает боли, которые могут локализоваться по всему шейному отделу, в ключице и плече или на передней поверхности грудной клетки. Головная боль может возникать также в затылочной зоне. На фоне этого наблюдается тяжесть в голове.
Еще остеохондроз шейного отдела вызывает хруст в области шеи при повороте головы. Мышцы в этой области постоянно напряжены, в плечах и руках может наблюдаться онемение и покалывание. Другие симптомы шейного остеохондроза:
- трудности с отведением рук в сторону;
- сильные прострелы в шее;
- головокружение и головные боли;
- боль в области сердца;
- онемение и покалывание пальцев;
- ощущение комка в горле.
Грудного отдела
Остеохондроз грудного отдела встречается реже остальных видов этого заболевания. Для него характерны опоясывающие боли в области груди, которые усиливаются при движениях и наклонах.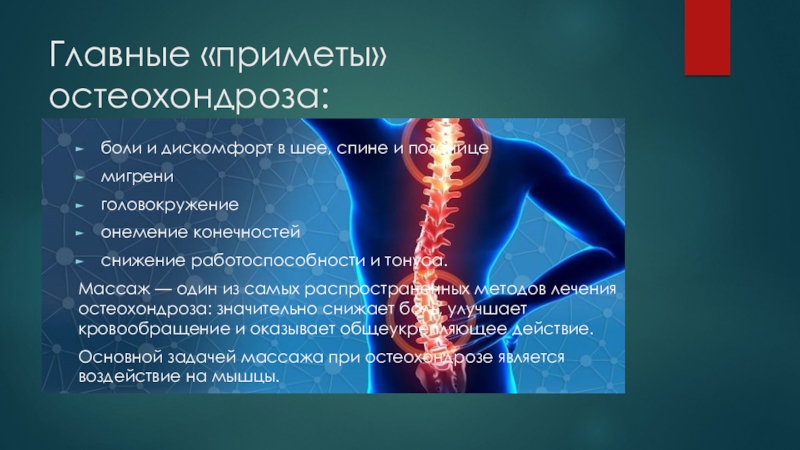 Они отдают в сердце, внутреннюю поверхность плеча, область подмышек. Еще у пациента отмечаются проблемы с дыханием, возможна сильная одышка.
Они отдают в сердце, внутреннюю поверхность плеча, область подмышек. Еще у пациента отмечаются проблемы с дыханием, возможна сильная одышка.
Симптомы остеохондроза грудного отдела также могут проявляться в форме приступов межреберной невралгии. Для нее характерно возникновение острой боли в одной половине грудной клетки. Она отдает в загрудинную область, эпигастрий, руки и лопатки.
У вас появились симптомы остеохондроза?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины развития
Остеохондроз – это мультифакторное заболевание, которое имеет множество возможных причин развития. В основном болезнь развивается как следствие прямохождения человека, при котором самые большие нагрузки испытывает именно позвоночник. Положение усугубляется тем, что с возрастом ухудшаются функции сосудов, становится менее полноценным рацион питания, а организм в целом стареет. На фоне этого запустить развитие остеохондроза могут абсолютно любые факторы:
В основном болезнь развивается как следствие прямохождения человека, при котором самые большие нагрузки испытывает именно позвоночник. Положение усугубляется тем, что с возрастом ухудшаются функции сосудов, становится менее полноценным рацион питания, а организм в целом стареет. На фоне этого запустить развитие остеохондроза могут абсолютно любые факторы:
- плоскостопие;
- лишний вес;
- малоподвижный образ жизни;
- ношение сумки на одном плече;
- сон на мягкой подушке или матрасе;
- сколиоз и другие нарушения осанки;
- нестабильность позвонков;
- многократные беременности;
- длительный стаж в курении.
Факторы риска
Симптомы остеохондроза могут появляться вследствие травм или тяжелых физических нагрузок, что особенно актуально для спортсменов. К быстрому истиранию межпозвоночных дисков могут приводить врожденные дефекты позвоночника. К факторам риска развития остеохондроза также относятся:
К быстрому истиранию межпозвоночных дисков могут приводить врожденные дефекты позвоночника. К факторам риска развития остеохондроза также относятся:
- нервно-эмоциональное истощение;
- физическое перенапряжение организма;
- работа на вибрационных платформах;
- генетическая предрасположенность;
- недостаток витаминов в организме;
- многоплодная беременность.
Осложнения
Без правильного лечения остеохондроз может провоцировать осложнения, среди которых наиболее распространены:
- протрузия;
- межпозвоночная грыжа;
- кифоз;
- радикулит;
- инсульт спинного мозга;
- атрофия мышц нижних конечностей;
- паралич ног.

Когда следует обратиться к врачу
Симптомы и лечение остеохондроза – компетенция врача-невролога, которого стоит посетить при первых же признаках заболевания. Такая патология сложно поддается лечению, и чем больше она запущена, тем сложнее справиться с развившимися симптомами. Поэтому не стоит откладывать визит к врачу на потом. В АО «Медицина» (клиника академика Ройтберга) вы можете обратиться к неврологу даже в праздничные или выходные дни. Наша клиника работает без выходных и находится в удобном месте в центре Москвы, в пешей доступности от станций метро Маяковская, Белорусская, Новослободская.
Подготовка к посещению врача
Особой подготовки к посещению невролога не требуется. Важно лишь максимально точно описать врачу имеющиеся симптомы и время их появления. Для этого лучше заранее записать их на листок бумаги, чтобы на приеме не забыть ни о чем упомянуть.
Важно лишь максимально точно описать врачу имеющиеся симптомы и время их появления. Для этого лучше заранее записать их на листок бумаги, чтобы на приеме не забыть ни о чем упомянуть.
Диагностика остеохондроза
Для правильной постановки диагноза при подозрении на остеохондроз прибегают в основном к инструментальным методам. В АО «Медицина» (клиника академика Ройтберга) вы можете пройти все необходимые в таких случаях исследования:
Лечение
Лечение остеохондроз в общем виде включает следующие мероприятия:
- курсы физиотерапии;
- прием лекарственных препаратов;
- разные виды массажа;
- рефлексотерапию;
- тракция;
- мануальную терапию;
- лечебную физкультуру (ЛФК).

Прием лекарственных препаратов
Лечение остеохондроза осуществляется с помощью препаратов из разных групп. Основные медикаменты, назначаемые врачом:
- нестероидные противовоспалительные средства. Их цель – устранить воспаление и снять симптомы остеохондроза. В легких случаях назначаются в форме таблеток, в тяжелых – в инъекциях. Используются курсом в 7-14 дней. Дополнительно могут применяться в форме мазей;
- глюкокортикостероиды. Используются в более тяжелых случаях. Вводятся в виде уколов непосредственно в болевую область;
- миорелаксанты. Временно снижают напряжение в мышцах, снимая болевой и воспалительный синдром. Назначаются как в острый период, так и во время ремиссии;
- витамины группы B. Полезны для улучшения нервной проводимости позвоночника;
- хондопротекторы. Помогают улучшить питание межпозвонковых хрящей, укрепляют диски;
- сосудистые препараты. Улучшают кровоснабжение позвоночника.

Лечебный массаж
При остеохондрозе 2 раза в год необходимо проходить курс лечебного массажа. Он помогает снять напряжение в мышцах, устранить зажимы, улучшить кровоснабжение тканей. Массаж разрешен только на стадии ремиссии. Он положительно влияет на состояние нервной системы и повышает сопротивляемость организма к заболеваниям.
Тракция
Тракцией называется процедуры искусственного вытяжения позвоночника с помощью специального оборудования и тренажеров. В результате удается добиться равномерного распределения позвонков по всей длине позвоночника. Так чрезмерное напряжение в месте воспаления спадает, и боли уходят, поскольку защемленные сосуды и нервы освобождаются.
Мануальная терапия
Цель мануальной терапии – коррекция искривления позвоночника. В основе методики физическое точечное воздействие на костно-мышечную систему человека. Это помогает улучшить кровообращение и циркуляцию лимфы, что способствует повышению подвижности опорно-двигательного аппарата.
Физиотерапия
Лечение шейного остеохондроза методами физиотерапии практикуется в период ремиссии заболевания. Процедуры направлены на снижение симптомов и увеличение эффекта от принимаемых лекарственных препаратов. Наиболее часто при остеохондрозе задействуются ультразвук, токи низкой частоты, лазер и магнитные колебания.
Рефлексотерапия
Суть рефлексотерапии – правильное воздействие на болевые точки и рефлекторные зоны. Методика не применяется самостоятельно, только в сочетании с массажем, поскольку так наблюдается более значительный эффект. С помощью рефлексотерапии удается снять болезненные ощущения, восстановить естественную нагрузку на позвоночник.
Лечебная физкультура
Упражнения при остеохондрозе являются неотъемлемой частью лечения заболевания вне зависимости от зоны поражения. Дозированные нагрузки на суставы и мышцы помогают укрепить мышечный корсет спины, сделать ее более гибкой и улучшить общее самочувствие.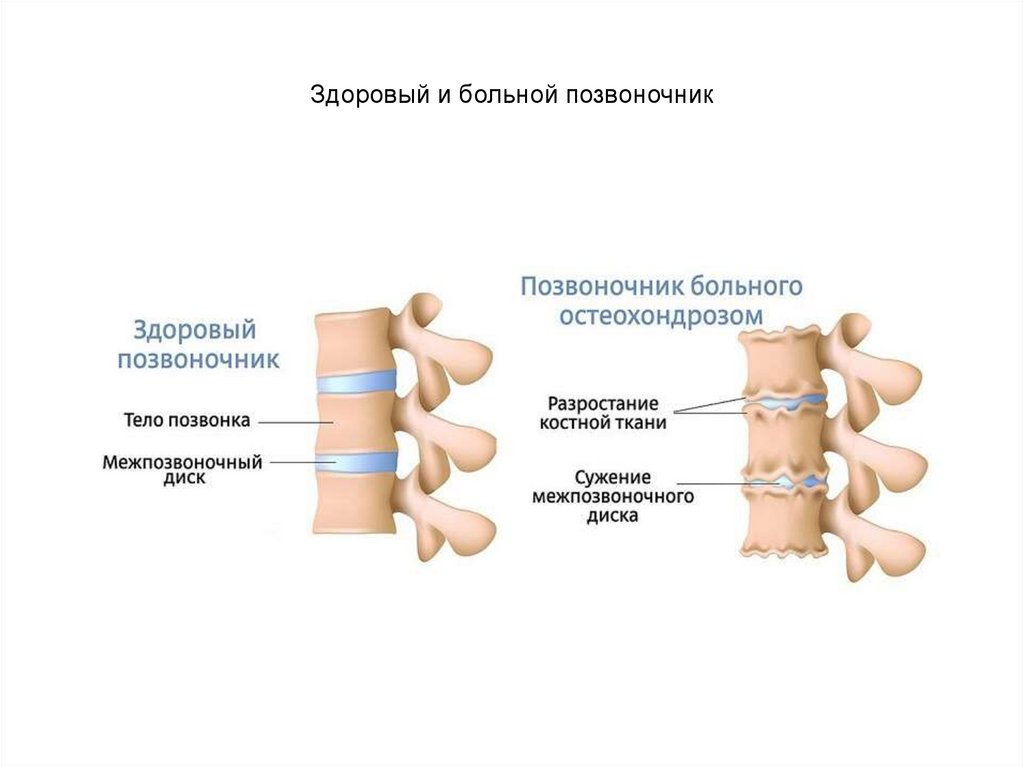 Занятия лечебной физкультурой должны проходить вне острой стадии заболеваний, когда купированы сильные боли, иначе состояние может только ухудшиться.
Занятия лечебной физкультурой должны проходить вне острой стадии заболеваний, когда купированы сильные боли, иначе состояние может только ухудшиться.
Основные методики ЛФК:
- механотерапия – выполнение упражнений на специальных тренажерах и аппаратах. В такой методике прибегают при наличии затруднений в движениях на фоне серьезной степени поражения позвоночника;
- кинезотерапия – сочетание физических упражнений и дыхательной гимнастики. Комплекс разрабатывается под конкретного пациента;
- терренкур – пешие прогулки с комплексом несложных упражнений, улучшающих функции дыхательной и сердечно-сосудистой систем;
- лечебное плавание – одна из лучших форм нагрузок при остеохондрозе. Помогает в выработке правильной осанки и возвращении положения плечевого отдела к естественному виду.
Домашние средства лечения
Чтобы лечить остеохондроз в домашних условиях, необходимо сначала проконсультироваться с лечащим врачом. Народное лечение в основном заключается в применении различных мазей и питье травяных сборов, а также использовании растирок. Из домашних средств для лечения остеохондроза можно применять:
Народное лечение в основном заключается в применении различных мазей и питье травяных сборов, а также использовании растирок. Из домашних средств для лечения остеохондроза можно применять:
- настойку из сабельника. Ею необходимо натереть больное место, после чего обвязаться сверху теплым платком или укутаться одеялом. Дополнительно можно принимать настойку внутрь – по паре капель каждый день перед сном;
- мазь. Смешать 1 ст.л. уксуса с 1 ст.л. муки, 100 г сливочного масла и яйцо. Оставить смесь в темном месте на 2 дня. Затем тщательно перемешать и втирать в больное место;
- настойки из редьки. К 300 мл сока этого овоща добавить 100 мл водки и 200 г меда. Полученной смесью растирать больное место ежедневно перед сном до устранения болевых ощущений.
Мифы и опасные заблуждения
Многие пациенты не считают остеохондроз серьезным заболеванием, из-за чего не обращаются за помощью к специалистам. Такой подход к подобной болезни совсем неверный. Остеохондроз нужно лечить. И делать это необходимо своевременно.
Такой подход к подобной болезни совсем неверный. Остеохондроз нужно лечить. И делать это необходимо своевременно.
Причина еще и в том, что это заболевание не только позвоночника, а всего организма. Позвоночник отвечает практически за все функции организма, выступает каркасом для внутренних органов, из-за чего при остеохондрозе появляются проблемы со многими системами организма.
Многие не обращают внимание на боли в спине, считая, что они пройдут сами собой. В реальности по мере прогрессирования остеохондроза боли будут только усиливаться и со временем приносить еще больше дискомфорта. Стоит помнить еще и о том, что своевременное лечение при таком заболевании приносит очень хорошие результаты. Многим пациентам удается избавиться от болей, остановить прогрессирование и избежать осложнений остеохондроза.
Профилактика
Основным способом профилактики остеохондроза является ведение активного образа жизни. Врачи рекомендуют больше двигаться: делать зарядку, плавать, ездить на велосипеде, бегать и больше гулять. Не менее важно поддерживать нормальную осанку, особенно при сидячей работе. Спина должна быть ровной, а плечи – расслабленными. Сидеть во время работы можно только на удобных стульях и креслах, которые обеспечивают должную поддержку позвоночнику.
Врачи рекомендуют больше двигаться: делать зарядку, плавать, ездить на велосипеде, бегать и больше гулять. Не менее важно поддерживать нормальную осанку, особенно при сидячей работе. Спина должна быть ровной, а плечи – расслабленными. Сидеть во время работы можно только на удобных стульях и креслах, которые обеспечивают должную поддержку позвоночнику.
Другие меры профилактики остеохондроза:
- ношение удобной обуви;
- правильное питание с достаточным количеством витаминов;
- сон на ортопедическом матрасе и подушке;
- выполнение упражнений на спин и брюшной пресс;
- отказ от каблуков по возможности.
Как записаться к неврологу
Для записи к неврологу воспользуйтесь формой онлайн-записи или позвоните нам по контактному номеру +7 (495) 775-73-60. Мы находимся в самом центре Москвы, недалеко от станций метро Маяковская, Новослободская, Белорусская, Чеховская и Тверская.
Мы находимся в самом центре Москвы, недалеко от станций метро Маяковская, Новослободская, Белорусская, Чеховская и Тверская.Женский остеохондроз — Доктор Позвонков
Методы лечения остеохондроза у женщин не отличаются от таковых у мужчин. Симптоматические проявления у дам могут маскироваться под боли в области женских половых органов. Существуют также специфические «женские» предпосылки возникновения заболевания – ношение сумки на одном плече, высокие каблуки, беременность, особенно многоплодная при слабом мышечном корсете, возрастные климактерические изменения (плотность костей становится меньше).
Остеохондроз шейного отдела позвоночника: симптомы у женщин
Патология опасна сдавливанием сосудов, обеспечивающих кровоснабжение головного мозга. Проявления зависят от стадии развития остеохондроза шейного отдела позвоночника. Симптомы у женщин могут быть следующими:
- головокружение;
- тяжесть в голове;
- мигрень;
- болевые ощущения в шее, плечах, лопатках;
- подташнивание;
- онемение рук, кистей, пальцев.

Симптомы грудного остеохондроза у женщин
Изменения позвоночного столба влияют на работу главного органа зоны – сердца. Симптомы грудного остеохондроза у женщин тесно связаны с ним, часто человек изначально обращается к кардиологу, а не неврологу. Это:
- сердечные боли;
- дискомфорт за грудиной;
- приступообразная одышка;
- комок в горле, нехватка воздуха.
Распространена потеря чувствительности рук, пальцев, болевые ощущения в спине на уровне груди, скованность в плечах.
Симптоматика поражения пояснично-крестцовой зоны
Анатомически эта область у дам имеет специфическое строение: позвонки LIV–LV крупнее, клинообразной формы, это позволяет вынашивать плод и рожать. Переход между позвонками LI–LII и LV—SI более подвижный, поясница гибче мужской. При дистрофических изменениях она страдает больше, чем у мужчин.
Уплотнение и утончение межпозвоночных дисков проявляется:
- заболеваниями (или симптоматикой) мочеполовых органов;
- прострелами в ногах, пояснице, спине;
- хронической болезненностью пораженного участка;
- спазмированными мышцами;
- походкой с подволакиванием ноги;
- низкой подвижностью коленных и тазовых суставов;
- онемением нижних конечностей.

Лечение остеохондроза у женщин
Центр прогрессивной медицины «Доктор Позвонков» предлагает комплексное воздействие на опорно-двигательный аппарат. Оно помогает восстановить здоровье безоперационным путем. План терапии составляет невролог или вертеброневролог, в него включены методы лекарственной коррекции, физиотерапия, подводное или тренажерное вытяжение позвоночника, внутритканевая электростимуляция и другие методики. Облегчение болевого синдрома часто наступает сразу же, большая часть пациентов добивается стойкой ремиссии и улучшения состояния пораженных тканей.
симптомы, лечение, суть и причины
https://ria.ru/20211130/osteokhondroz-1761512304.html
Болезнь офисных работников: как лечить остеохондроз — рекомендации врачей
Шейный остеохондроз: симптомы, лечение, суть и причины
Болезнь офисных работников: как лечить остеохондроз — рекомендации врачей
Шейный остеохондроз — это заболевание шейного отдела позвоночника. Как избавиться от боли, устранить симптомы и найти причины болезни, а также советы врачей по. .. РИА Новости, 26.01.2022
.. РИА Новости, 26.01.2022
2021-11-30T18:13
2021-11-30T18:13
2022-01-26T17:42
здоровье
витамины
россия
позвоночник
витамин d
кальций
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/0b/1e/1761500906_0:0:3640:2048_1920x0_80_0_0_2c34ff27670993425a007b901a62b8dc.jpg
МОСКВА, 30 ноя — РИА Новости. Шейный остеохондроз — это заболевание шейного отдела позвоночника. Как избавиться от боли, устранить симптомы и найти причины болезни, а также советы врачей по лечению остеохондроза — в материале РИА Новости.Шейный остеохондрозПод шейным остеохондрозом принято понимать дистрофическое поражение межпозвонковых дисков шейного отдела позвоночника.»На сегодняшний день термин «остеохондроз» в своем классическом понимании устарел. Сейчас болевые синдромы позвоночника подразделяются на специфические (возникшие вследствие первичного заболевания, такого как опухоль, инфекция и др. ) и неспецифические, которые подразумевают поражение скелетно-мышечного аппарата позвоночника», — рассказал Константин Махинов, врач-невролог Европейского медицинского центра.»С развитием медицины становится понятно, что источником дискомфорта и боли в шее могут быть различные анатомические образования и, соответственно, для успешного лечения необходим максимально точный и детальный диагноз «, — добавил Игорь Антонов, врач-анестезиолог-реаниматолог, руководитель Клиники лечения боли ФНКЦ ФМБА.ПричиныНекоторые причины заболевания перечисляет доктор медицинских наук, профессор ММУ, почетный профессор Монгольского университета, врач невролог, педиатр Ен Джун Чой:»Основная причина — неправильная нагрузка на шейный отдел. Чаще всего человек долго находится в статическом положении, когда мышцы шеи напряжены (смотрит в монитор, книгу). В этом случае питание к мышцам и связкам плохо поступает, возникают зажимы, а шея начинает болеть. Первичная тянущая боль часто является первым симптомом заболевания, которая впоследствии приводит к протрузии», — объяснил врач-невролог клинической больницы им.
) и неспецифические, которые подразумевают поражение скелетно-мышечного аппарата позвоночника», — рассказал Константин Махинов, врач-невролог Европейского медицинского центра.»С развитием медицины становится понятно, что источником дискомфорта и боли в шее могут быть различные анатомические образования и, соответственно, для успешного лечения необходим максимально точный и детальный диагноз «, — добавил Игорь Антонов, врач-анестезиолог-реаниматолог, руководитель Клиники лечения боли ФНКЦ ФМБА.ПричиныНекоторые причины заболевания перечисляет доктор медицинских наук, профессор ММУ, почетный профессор Монгольского университета, врач невролог, педиатр Ен Джун Чой:»Основная причина — неправильная нагрузка на шейный отдел. Чаще всего человек долго находится в статическом положении, когда мышцы шеи напряжены (смотрит в монитор, книгу). В этом случае питание к мышцам и связкам плохо поступает, возникают зажимы, а шея начинает болеть. Первичная тянущая боль часто является первым симптомом заболевания, которая впоследствии приводит к протрузии», — объяснил врач-невролог клинической больницы им. В.В. Виноградова Петр Соков.Эксперт добавил, что на Западе боль в шейном отделе называют неспецифической, если не доказано обратное, если не выявлены поражения корешков или питающих сосудов. Там связывают ее, как правило, со спазмом мышц, окружающих шейный отдел позвоночника. Длительное мышечное напряжение способствует формированию мышечного спазма вокруг шейного отдела позвоночного столба. Спазм ограничивает подвижность в фасеточных (межпозвонковых) суставах, а это создает условия для повышенной нагрузки на межпозвонковый диск.“Среди первично обратившихся за помощью с болью в шее в 90 % случаев она связана с мышечным спазмом. Это понимание раскрывает больше возможностей для помощи этой категории людей”, — говорит Марк Леонтьев.»Если игнорировать заболевание, оно может спровоцировать сильнейшие мигрени, частичную потерю слуха, вегетативные дисфункции и развитие межпозвоночных грыж. Поэтому оставлять его без внимания и надеяться на лучшее не стоит», — отметил Михаил Худовеков, главный врач клиники “Тибет” в Санкт-Петербурге.
В.В. Виноградова Петр Соков.Эксперт добавил, что на Западе боль в шейном отделе называют неспецифической, если не доказано обратное, если не выявлены поражения корешков или питающих сосудов. Там связывают ее, как правило, со спазмом мышц, окружающих шейный отдел позвоночника. Длительное мышечное напряжение способствует формированию мышечного спазма вокруг шейного отдела позвоночного столба. Спазм ограничивает подвижность в фасеточных (межпозвонковых) суставах, а это создает условия для повышенной нагрузки на межпозвонковый диск.“Среди первично обратившихся за помощью с болью в шее в 90 % случаев она связана с мышечным спазмом. Это понимание раскрывает больше возможностей для помощи этой категории людей”, — говорит Марк Леонтьев.»Если игнорировать заболевание, оно может спровоцировать сильнейшие мигрени, частичную потерю слуха, вегетативные дисфункции и развитие межпозвоночных грыж. Поэтому оставлять его без внимания и надеяться на лучшее не стоит», — отметил Михаил Худовеков, главный врач клиники “Тибет” в Санкт-Петербурге.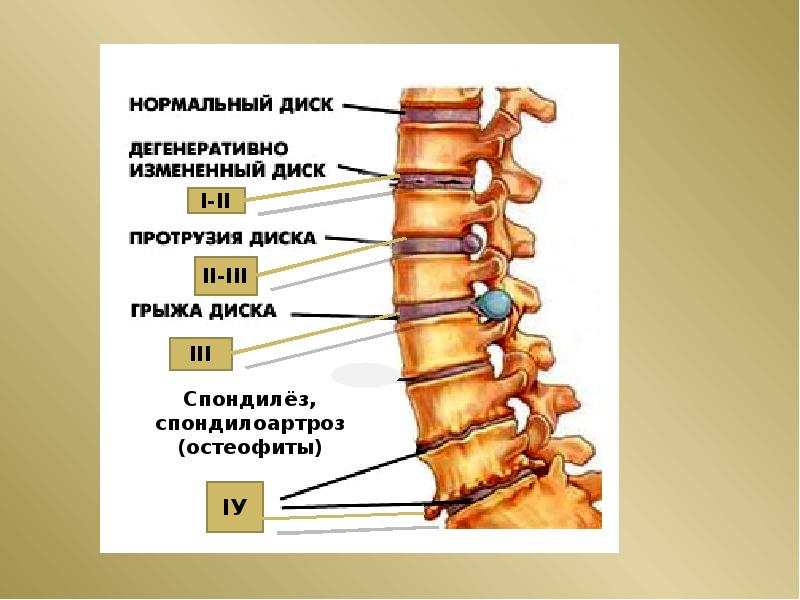 Для распознавания первичных причин разработана система “красных флажков”, наличие которых указывает на необходимость дообследования.СимптомыПоначалу заболевание проявляет себя болями в районе затылка, шеи, головокружениями, перепадами артериального давления, головными болями, хрустом позвонков шеи при повороте головы. В дальнейшем при прогрессировании и отсутствии лечения развиваются специфические для остеохондроза синдромы.К ним относятся:»Наш организм дает нам сигналы, когда с ним что-то не в порядке. Если в шейном отделе есть проблемы, то человек будет чувствовать тянущую боль в этой области. Игнорирование проблемы может привести к онемению в руках», — предупреждает Петр Соков.Французский невролог и мануальный терапевт Ж. Велне указывает на такие симптомы как предобморочное состояние, шум в ушах, боли в затылке и в области лопаток, нарушение памяти, боли в горле и многие другие.При обнаружении первых симптомов остеохондроза необходимо обратиться к неврологу, особенно это важно в тех случаях, о которых рассказывает Марк Леонтьев:“Существуют настораживающие признаки, которые показывают, что проблема не в мышцах, а в других структурах, и без врача не обойтись.
Для распознавания первичных причин разработана система “красных флажков”, наличие которых указывает на необходимость дообследования.СимптомыПоначалу заболевание проявляет себя болями в районе затылка, шеи, головокружениями, перепадами артериального давления, головными болями, хрустом позвонков шеи при повороте головы. В дальнейшем при прогрессировании и отсутствии лечения развиваются специфические для остеохондроза синдромы.К ним относятся:»Наш организм дает нам сигналы, когда с ним что-то не в порядке. Если в шейном отделе есть проблемы, то человек будет чувствовать тянущую боль в этой области. Игнорирование проблемы может привести к онемению в руках», — предупреждает Петр Соков.Французский невролог и мануальный терапевт Ж. Велне указывает на такие симптомы как предобморочное состояние, шум в ушах, боли в затылке и в области лопаток, нарушение памяти, боли в горле и многие другие.При обнаружении первых симптомов остеохондроза необходимо обратиться к неврологу, особенно это важно в тех случаях, о которых рассказывает Марк Леонтьев:“Существуют настораживающие признаки, которые показывают, что проблема не в мышцах, а в других структурах, и без врача не обойтись. Эти признаки необходимо знать как врачам, так и специалистам по движению. Признаки поражения корешков, опухолевого или воспалительного процесса в позвонках, дисках, межпозвонковых суставах. Прежде всего, насторожить должен возраст: стойкая боль не характерна для детей до 15 лет, у взрослых людей после 50-55 лет преобладает, прежде всего, онконастороженность. Также к врачу следует обратиться, если боль в шейном отделе появилась после травмы, если она нарастает и беспокоит в положении лежа, сочетается с подъёмом температуры или появилась после онкологического заболевания”.СиндромыПри прогрессировании заболевания развиваются специфические для остеохондроза синдромы. О них рассказала Нэя Георгиева, старший медицинский консультант сервиса «Теледоктор24».Вертебральный синдромХарактеризуется болями при повороте шеи, ограничением подвижности шеи, головными болями.Корешковый синдромПроявляется при поражении корешков нервов шейного отдела позвоночника. Симптоматика различна: боль, онемение в затылке, онемение кончика языка, боли в области ключицы, затруднение при глотании, боли и дискомфорт в лопатках и предплечье, онемение и дискомфорт в кончиках пальцев.
Эти признаки необходимо знать как врачам, так и специалистам по движению. Признаки поражения корешков, опухолевого или воспалительного процесса в позвонках, дисках, межпозвонковых суставах. Прежде всего, насторожить должен возраст: стойкая боль не характерна для детей до 15 лет, у взрослых людей после 50-55 лет преобладает, прежде всего, онконастороженность. Также к врачу следует обратиться, если боль в шейном отделе появилась после травмы, если она нарастает и беспокоит в положении лежа, сочетается с подъёмом температуры или появилась после онкологического заболевания”.СиндромыПри прогрессировании заболевания развиваются специфические для остеохондроза синдромы. О них рассказала Нэя Георгиева, старший медицинский консультант сервиса «Теледоктор24».Вертебральный синдромХарактеризуется болями при повороте шеи, ограничением подвижности шеи, головными болями.Корешковый синдромПроявляется при поражении корешков нервов шейного отдела позвоночника. Симптоматика различна: боль, онемение в затылке, онемение кончика языка, боли в области ключицы, затруднение при глотании, боли и дискомфорт в лопатках и предплечье, онемение и дискомфорт в кончиках пальцев. Синдром позвоночной артерииГоворит о нарушении мозгового кровообращения. Проявляется головной болью по типу мигрени, проблемами со зрением, скачками давления, ощущением шума в ушах, рвотой и тошнотой, головокружениями вплоть до потери сознания.Кардиальный синдромЗатрагивает работу сердца и имитирует симптоматику стенокардии, поэтому пациенты очень пугаются, когда у них появляются такие симптомы. Характеризуется приступами тахикардии (учащение сердцебиения), болями в грудной клетке, слабостью, одышкой.СтадииЕн Джун Чой называет следующие стадии заболевания:»Общепринятого стадирования остеохондроза нет. Раньше в больницах его классифицировали по периодам, но это устаревшая система. В настоящее время указывают на дегенеративно-дистрофическое заболевание диска (ДДЗП), уточняя, по какому типу протекает заболевание: остеохондроз, спондилоартроз, спондилез, артроз полулунных суставов, протрузии, узлы Шморля. По результатам исследования лучевой диагностики врач указывает на дегенеративное изменение конкретного межпозвоночного диска», — уточнил Сергей Филиппов.
Синдром позвоночной артерииГоворит о нарушении мозгового кровообращения. Проявляется головной болью по типу мигрени, проблемами со зрением, скачками давления, ощущением шума в ушах, рвотой и тошнотой, головокружениями вплоть до потери сознания.Кардиальный синдромЗатрагивает работу сердца и имитирует симптоматику стенокардии, поэтому пациенты очень пугаются, когда у них появляются такие симптомы. Характеризуется приступами тахикардии (учащение сердцебиения), болями в грудной клетке, слабостью, одышкой.СтадииЕн Джун Чой называет следующие стадии заболевания:»Общепринятого стадирования остеохондроза нет. Раньше в больницах его классифицировали по периодам, но это устаревшая система. В настоящее время указывают на дегенеративно-дистрофическое заболевание диска (ДДЗП), уточняя, по какому типу протекает заболевание: остеохондроз, спондилоартроз, спондилез, артроз полулунных суставов, протрузии, узлы Шморля. По результатам исследования лучевой диагностики врач указывает на дегенеративное изменение конкретного межпозвоночного диска», — уточнил Сергей Филиппов. ДиагностикаЗаболевание диагностируют при помощи магнитно-резонансной томографии, компьютерной томографии и рентгеновского снимка.»Золотой стандарт в диагностике шейного остеохондроза – МРТ-исследование. На МРТ можно хорошо рассмотреть костные структуры, грыжи диска, оценить их размеры. При нарушении общего кровотока и симптомах позвоночной артерии проводят УЗИ брахиоцефальных артерий», — объяснила Нэя Георгиева.»Диагноз ставится на основе жалоб, анамнеза и оценки неврологического статуса. Из инструментальных методов классическим является рентгенография шейного отдела позвоночника с функциональными пробами», — добавляет Ислам Шахабов, кандидат медицинских наук, главный врач Медицинского центра «Коопвнешторг» в Москве.Лечение шейного остеохондрозаПо словам доктора Ен Джун Чой, лечение шейного остеохондроза должно быть комплексным и включать в себя медикаментозное, мануальную терапию, массажи, физиопроцедуры, лечебную гимнастику.МедикаментозноеВключает в себя прием противовоспалительных препаратов, назначаемых врачом в зависимости от рисков развития нежелательных реакций.
ДиагностикаЗаболевание диагностируют при помощи магнитно-резонансной томографии, компьютерной томографии и рентгеновского снимка.»Золотой стандарт в диагностике шейного остеохондроза – МРТ-исследование. На МРТ можно хорошо рассмотреть костные структуры, грыжи диска, оценить их размеры. При нарушении общего кровотока и симптомах позвоночной артерии проводят УЗИ брахиоцефальных артерий», — объяснила Нэя Георгиева.»Диагноз ставится на основе жалоб, анамнеза и оценки неврологического статуса. Из инструментальных методов классическим является рентгенография шейного отдела позвоночника с функциональными пробами», — добавляет Ислам Шахабов, кандидат медицинских наук, главный врач Медицинского центра «Коопвнешторг» в Москве.Лечение шейного остеохондрозаПо словам доктора Ен Джун Чой, лечение шейного остеохондроза должно быть комплексным и включать в себя медикаментозное, мануальную терапию, массажи, физиопроцедуры, лечебную гимнастику.МедикаментозноеВключает в себя прием противовоспалительных препаратов, назначаемых врачом в зависимости от рисков развития нежелательных реакций. «В случае неэффективности нестероидных противовоспалительных средств возможно применение интервенционных методов: инъекционной терапии, часто именуемой «блокадой». В этом случае проводится локальная доставка к месту воспаления противовоспалительного препарата (гормонального и анестетика). Существует несколько видов инъекций. Есть поверхностные, которые допустимо проводить по анатомическим ориентирам, однако все чаще применяются методы визуализационного контроля, для поверхностных – это УЗИ-контроль, а есть и глубокие инъекции, которые требует уже рентген-контроля», – рассказал Константин Махинов.НемедикаментозноеПо словам Нэи Георгиевой, немедикаментозное лечение включает в себя использование мазей с нестероидными противовоспалительными компонентами, прием препаратов-миорелаксантов для снижения тонуса мускулатуры, хондропротекторов – для питания хрящевой ткани, витаминов группы В. Вне обострения можно проводить различные физиотерапевтические процедуры, массажи.Подробнее о немедикаментозных способах лечения шейного остеохондроза рассказывает Александра Пурига, кандидат медицинских наук, спортивный врач, реабилитолог, физиотерапевт, руководитель направления укрепления здоровья и продвижения здорового образа жизни в компании «СИБУР»:Эффективность лечения остеохондроза повышается при использовании сразу нескольких видов физиотерапии:Также очень важен массаж, он улучшает питание тканей, усиливает кровообращение и лимфоток, но имеет свои противопоказания (туберкулезный спондилит, наличие опухолей и метастазов).
«В случае неэффективности нестероидных противовоспалительных средств возможно применение интервенционных методов: инъекционной терапии, часто именуемой «блокадой». В этом случае проводится локальная доставка к месту воспаления противовоспалительного препарата (гормонального и анестетика). Существует несколько видов инъекций. Есть поверхностные, которые допустимо проводить по анатомическим ориентирам, однако все чаще применяются методы визуализационного контроля, для поверхностных – это УЗИ-контроль, а есть и глубокие инъекции, которые требует уже рентген-контроля», – рассказал Константин Махинов.НемедикаментозноеПо словам Нэи Георгиевой, немедикаментозное лечение включает в себя использование мазей с нестероидными противовоспалительными компонентами, прием препаратов-миорелаксантов для снижения тонуса мускулатуры, хондропротекторов – для питания хрящевой ткани, витаминов группы В. Вне обострения можно проводить различные физиотерапевтические процедуры, массажи.Подробнее о немедикаментозных способах лечения шейного остеохондроза рассказывает Александра Пурига, кандидат медицинских наук, спортивный врач, реабилитолог, физиотерапевт, руководитель направления укрепления здоровья и продвижения здорового образа жизни в компании «СИБУР»:Эффективность лечения остеохондроза повышается при использовании сразу нескольких видов физиотерапии:Также очень важен массаж, он улучшает питание тканей, усиливает кровообращение и лимфоток, но имеет свои противопоказания (туберкулезный спондилит, наличие опухолей и метастазов). Массаж помогает уменьшить локальное уплотнение мышц, размягчить соединительно-тканные гелиакические изменения кожного покрова.В начале курса процедура проходит довольно болезненно, но при ежедневных сеансах боли проходят на четвертый-пятый день. Шейный остеохондроз – это показание к назначению массажа в подострой и даже острой стадии, в таком случае первые сеансы должны быть щадящими и направленными на облегчение болевого синдрома.Цель массажа шеи – добиться полного расслабления мышц спины, поэтому массаж проводится в положении лежа на столе. Если боли отдают в плечо, то после проработки мышц головы и шеи прорабатывают мышцы плеча и рук.Детензор-терапия или вытяжение позвоночника под весом собственного тела также применяется при лечении шейного остеохондроза. Для этого используется специальный матрас или мат с системой наклона ребер. Пациент находится в комфортной позе, во время процедуры происходит эффективная разгрузка позвоночника.Ультрафиолетовое облучение считается дополнительным методом лечения, способствующим обмену кальция и витамина Д, что имеет особое значение для людей, получающих глюкокортикоидные в качестве терапии.
Массаж помогает уменьшить локальное уплотнение мышц, размягчить соединительно-тканные гелиакические изменения кожного покрова.В начале курса процедура проходит довольно болезненно, но при ежедневных сеансах боли проходят на четвертый-пятый день. Шейный остеохондроз – это показание к назначению массажа в подострой и даже острой стадии, в таком случае первые сеансы должны быть щадящими и направленными на облегчение болевого синдрома.Цель массажа шеи – добиться полного расслабления мышц спины, поэтому массаж проводится в положении лежа на столе. Если боли отдают в плечо, то после проработки мышц головы и шеи прорабатывают мышцы плеча и рук.Детензор-терапия или вытяжение позвоночника под весом собственного тела также применяется при лечении шейного остеохондроза. Для этого используется специальный матрас или мат с системой наклона ребер. Пациент находится в комфортной позе, во время процедуры происходит эффективная разгрузка позвоночника.Ультрафиолетовое облучение считается дополнительным методом лечения, способствующим обмену кальция и витамина Д, что имеет особое значение для людей, получающих глюкокортикоидные в качестве терапии. Этот метод восстанавливает соотношение в крови кальцитонина и паратирина, благодаря чему улучшается усвоение кальция и укрепляется костная ткань.Выбор метода зависит от причин и симптомов заболевания. При сильных болях лучше сочетать синусоидальные и модулированные динамические токи в комбинации с магнитотерапией и дарсонвализацией, если первичен сосудистый фактор – то предпочтителен метод магнитотерапии.Поскольку препараты и физиопроцедуры купируют воспаление, то стоит выяснить причину перегрузки тех или иных структур шейного отдела. У офисных работников наиболее часто провокатором является неудобное положение тела при нахождении на рабочем месте. Если удается предположить причину, врач может дать несколько советов по оптимизации рабочего (эргономического) пространства.ХирургическоеХирургическое лечение показано при наличии компрессии нервных структур, нервно-сосудистых конфликтов с выраженными клиническими явлениями.Операции проводятся для иссечения межпозвоночных грыж, фасеточных суставов, дужек позвонка, а также для расширения межпозвонкового или так называемого фораминального отверстия, если к этим манипуляциям есть показания.
Этот метод восстанавливает соотношение в крови кальцитонина и паратирина, благодаря чему улучшается усвоение кальция и укрепляется костная ткань.Выбор метода зависит от причин и симптомов заболевания. При сильных болях лучше сочетать синусоидальные и модулированные динамические токи в комбинации с магнитотерапией и дарсонвализацией, если первичен сосудистый фактор – то предпочтителен метод магнитотерапии.Поскольку препараты и физиопроцедуры купируют воспаление, то стоит выяснить причину перегрузки тех или иных структур шейного отдела. У офисных работников наиболее часто провокатором является неудобное положение тела при нахождении на рабочем месте. Если удается предположить причину, врач может дать несколько советов по оптимизации рабочего (эргономического) пространства.ХирургическоеХирургическое лечение показано при наличии компрессии нервных структур, нервно-сосудистых конфликтов с выраженными клиническими явлениями.Операции проводятся для иссечения межпозвоночных грыж, фасеточных суставов, дужек позвонка, а также для расширения межпозвонкового или так называемого фораминального отверстия, если к этим манипуляциям есть показания. ОсложненияК осложнениям можно отнести:»Если вовремя не начать лечение и запустить заболевание, это может привести к таким осложнениям как обмороки, снижение зрения и слуха, атрофии мышц, параличам, нарушениям чувствительности», – предупреждает Нэя Георгиева.ПрофилактикаК профилактическим мерам относится здоровый образ жизни, правильное питание с разнообразным рационом, периодическая разминка при сидячей работе, использование ортопедических подушек.О правильной организации места для сна рассказывает Сергей Филиппов: оптимальным является положение тела, при котором естественные изгибы позвоночника сохраняются и нагрузка равномерно распределяется по всей поверхности тела. Это положение на спине или на боку. Когда человек лежит на спине, позвоночник находится в расслабленном состоянии и не испытывает нагрузок.При шейном остеохондрозе нужно подобрать подушку таким образом, чтобы нижняя кромка подушки располагалась под головой. Другое решение — изменить положение головной секции на функциональной кровати, которая позволит приподнять голову с надплечьями на несколько градусов.
ОсложненияК осложнениям можно отнести:»Если вовремя не начать лечение и запустить заболевание, это может привести к таким осложнениям как обмороки, снижение зрения и слуха, атрофии мышц, параличам, нарушениям чувствительности», – предупреждает Нэя Георгиева.ПрофилактикаК профилактическим мерам относится здоровый образ жизни, правильное питание с разнообразным рационом, периодическая разминка при сидячей работе, использование ортопедических подушек.О правильной организации места для сна рассказывает Сергей Филиппов: оптимальным является положение тела, при котором естественные изгибы позвоночника сохраняются и нагрузка равномерно распределяется по всей поверхности тела. Это положение на спине или на боку. Когда человек лежит на спине, позвоночник находится в расслабленном состоянии и не испытывает нагрузок.При шейном остеохондрозе нужно подобрать подушку таким образом, чтобы нижняя кромка подушки располагалась под головой. Другое решение — изменить положение головной секции на функциональной кровати, которая позволит приподнять голову с надплечьями на несколько градусов. Это снизит болезненность.Во время сна на боку нагрузка на позвоночник тоже равномерная. Обязательно стоит согнуть ноги, так смещается центр тяжести, нагрузка равномерно распределяется по бедру и боковой поверхности туловища. Если кровать слишком жесткая — вся нагрузка приходится на выступающие части тела. При мягкой тело «провисает», и позвоночник принимает положение, которое может показаться неудобным. Пожилым людям лучше выбирать матрасы, которые помогают избежать сдавливания, а также тем, кто привык спать на боку, например, с зональным или многоуровневым распределением веса”.
Это снизит болезненность.Во время сна на боку нагрузка на позвоночник тоже равномерная. Обязательно стоит согнуть ноги, так смещается центр тяжести, нагрузка равномерно распределяется по бедру и боковой поверхности туловища. Если кровать слишком жесткая — вся нагрузка приходится на выступающие части тела. При мягкой тело «провисает», и позвоночник принимает положение, которое может показаться неудобным. Пожилым людям лучше выбирать матрасы, которые помогают избежать сдавливания, а также тем, кто привык спать на боку, например, с зональным или многоуровневым распределением веса”.
https://radiosputnik.ria.ru/20211115/spina-1759026477.html
https://radiosputnik.ria.ru/20211101/serdtse-1757128325.html
https://ria.ru/20210827/khodba-1747598527.html
https://ria.ru/20210804/lfk-1744112818.html
https://radiosputnik.ria.ru/20211114/1758976183.html
https://rsport.ria.ru/20210601/pozvonochnik-1735020984.html
https://radiosputnik.ria.ru/20210517/gipertoniya-1732263123. html
html
https://rsport.ria.ru/20211103/trenirovki-1757588086.html
https://ria.ru/20210415/oshibka-1728337489.html
https://ria.ru/20211117/greblya-1759414264.html
https://radiosputnik.ria.ru/20211023/massazh-1755831525.html
https://ria.ru/20210720/vitaminy-1741993785.html
https://ria.ru/20211130/gololed-1761375023.html
https://radiosputnik.ria.ru/20201221/pozvonochnik-1590138156.html
https://ria.ru/20211015/pechen-1754817524.html
https://ria.ru/20210225/son-1598854354.html
россия
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e5/0b/1e/1761500906_81:0:2812:2048_1920x0_80_0_0_6240e9e0af46881cc195bbab466f0773.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
здоровье, витамины, россия, позвоночник, витамин d, кальций
МОСКВА, 30 ноя — РИА Новости. Шейный остеохондроз — это заболевание шейного отдела позвоночника. Как избавиться от боли, устранить симптомы и найти причины болезни, а также советы врачей по лечению остеохондроза — в материале РИА Новости.Шейный остеохондроз
Под шейным остеохондрозом принято понимать дистрофическое поражение межпозвонковых дисков шейного отдела позвоночника.
«С развитием медицины становится понятно, что источником дискомфорта и боли в шее могут быть различные анатомические образования и, соответственно, для успешного лечения необходим максимально точный и детальный диагноз «, — добавил Игорь Антонов, врач-анестезиолог-реаниматолог, руководитель Клиники лечения боли ФНКЦ ФМБА.
Причины
Некоторые причины заболевания перечисляет доктор медицинских наук, профессор ММУ, почетный профессор Монгольского университета, врач невролог, педиатр Ен Джун Чой:
—
снижение двигательной активности;—
нарушение осанки;—
лишний вес;—
длительная физическая нагрузка;—
наследственность;—
аномалии развития позвоночника.
«Основная причина — неправильная нагрузка на шейный отдел. Чаще всего человек долго находится в статическом положении, когда мышцы шеи напряжены (смотрит в монитор, книгу). В этом случае питание к мышцам и связкам плохо поступает, возникают зажимы, а шея начинает болеть. Первичная тянущая боль часто является первым симптомом заболевания, которая впоследствии приводит к протрузии», — объяснил врач-невролог клинической больницы им. В.В. Виноградова Петр Соков.
«Дегенеративные процессы в шейном отделе начинаются чуть ли не с момента рождения, когда ребенок начинает держать голову. Повышенная нагрузка на межпозвоночный диск постепенно нарушает его питание и фиброзное кольцо. Пульпозное ядро от избыточной нагрузки начинает смещаться от центра к периферии, давит изнутри на фиброзное кольцо и возникает протрузия диска. В свою очередь, протрузия давит на спинномозговой корешок, что вызывает боль и нарушение функций. В смежных позвонках формируются компенсаторные изменения, костные разрастания, которые также воздействуют на корешки или питающие сосуды. И вот они, компрессионные и рефлекторные синдромы остеохондроза, синдром позвоночных артерий и тому подобные проблемы», — объяснил Марк Леонтьев, врач, кандидат медицинских наук, руководитель фирмы «Биомеханика».
И вот они, компрессионные и рефлекторные синдромы остеохондроза, синдром позвоночных артерий и тому подобные проблемы», — объяснил Марк Леонтьев, врач, кандидат медицинских наук, руководитель фирмы «Биомеханика».
Эксперт добавил, что на Западе боль в шейном отделе называют неспецифической, если не доказано обратное, если не выявлены поражения корешков или питающих сосудов. Там связывают ее, как правило, со спазмом мышц, окружающих шейный отдел позвоночника. Длительное мышечное напряжение способствует формированию мышечного спазма вокруг шейного отдела позвоночного столба. Спазм ограничивает подвижность в фасеточных (межпозвонковых) суставах, а это создает условия для повышенной нагрузки на межпозвонковый диск.
1 ноября 2021, 09:00Сказано в эфиреСердце, тебе (не) хочется покоя? Признаки приближения инфаркта“Среди первично обратившихся за помощью с болью в шее в 90 % случаев она связана с мышечным спазмом. Это понимание раскрывает больше возможностей для помощи этой категории людей”, — говорит Марк Леонтьев.
27 августа 2021, 20:50
Скандинавская ходьба: преимущества, влияние на здоровье, главные принципыДля распознавания первичных причин разработана система “красных флажков”, наличие которых указывает на необходимость дообследования.
«Некоторые из этих флажков являются частью истории, которую рассказывает пациент, например травма, после которой появился болевой синдром или отягощенный онкологический анамнез. Другие определяются при проведении детального неврологического осмотра: при поражении корешка грыжей диска отмечается изолированная слабость индикаторных мышц, нарушение чувствительности в соответствующей зоне и отсутствие определенного рефлекса. Наиболее часто встречается скелетно-мышечная боль», — объяснил Константин Махинов.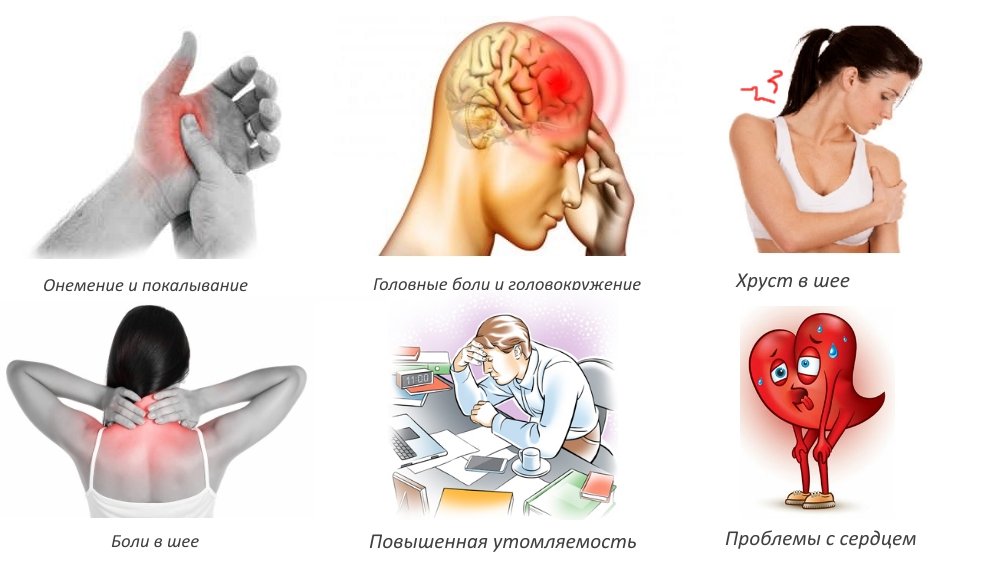 — Другим важным аспектом является продолжительность болевых ощущений. Боль в шейном отделе подразделяют на острую, подострую и хроническую в зависимости от сроков. Проблема хронических болевых синдромов состоит в том, что происходит центральная сенситизация, которая может проявляться в болевом синдроме на неболевые стимулы».
— Другим важным аспектом является продолжительность болевых ощущений. Боль в шейном отделе подразделяют на острую, подострую и хроническую в зависимости от сроков. Проблема хронических болевых синдромов состоит в том, что происходит центральная сенситизация, которая может проявляться в болевом синдроме на неболевые стимулы».
Симптомы
Поначалу заболевание проявляет себя болями в районе затылка, шеи, головокружениями, перепадами артериального давления, головными болями, хрустом позвонков шеи при повороте головы. В дальнейшем при прогрессировании и отсутствии лечения развиваются специфические для остеохондроза синдромы.
К ним относятся:
—
боль в разных частях тела;—
сложность при поворотах головы;—
общая слабость;—
низкая чувствительность рук;—
снижение слуха и зрения;—
проблемы с дыханием;—
головокружения и нарушение координации.
«Наш организм дает нам сигналы, когда с ним что-то не в порядке. Если в шейном отделе есть проблемы, то человек будет чувствовать тянущую боль в этой области. Игнорирование проблемы может привести к онемению в руках», — предупреждает Петр Соков.
Если в шейном отделе есть проблемы, то человек будет чувствовать тянущую боль в этой области. Игнорирование проблемы может привести к онемению в руках», — предупреждает Петр Соков.
Французский невролог и мануальный терапевт Ж. Велне указывает на такие симптомы как предобморочное состояние, шум в ушах, боли в затылке и в области лопаток, нарушение памяти, боли в горле и многие другие.
«Часто первым проявлениемшейного остеохондроза является «прострел», иногда расцениваемый как воспаление мышц (шейный миозит). На фоне заболевания может развиваться синдром позвоночной артерии, например спазм сосудов», — предупреждает Сергей Филиппов, эксперт по функциональным кроватям, генеральный директор группы компаний «МЕТ».
При обнаружении первых симптомов остеохондроза необходимо обратиться к неврологу, особенно это важно в тех случаях, о которых рассказывает Марк Леонтьев:
14 ноября 2021, 10:33Доктор, что со мной?Остеохондроз: как лечить боль в спине?“Существуют настораживающие признаки, которые показывают, что проблема не в мышцах, а в других структурах, и без врача не обойтись. Эти признаки необходимо знать как врачам, так и специалистам по движению. Признаки поражения корешков, опухолевого или воспалительного процесса в позвонках, дисках, межпозвонковых суставах. Прежде всего, насторожить должен возраст: стойкая боль не характерна для детей до 15 лет, у взрослых людей после 50-55 лет преобладает, прежде всего, онконастороженность. Также к врачу следует обратиться, если боль в шейном отделе появилась после травмы, если она нарастает и беспокоит в положении лежа, сочетается с подъёмом температуры или появилась после онкологического заболевания”.
Синдромы
При прогрессировании заболевания развиваются специфические для остеохондроза синдромы. О них рассказала Нэя Георгиева, старший медицинский консультант сервиса «Теледоктор24».
О них рассказала Нэя Георгиева, старший медицинский консультант сервиса «Теледоктор24».
Вертебральный синдром
Характеризуется болями при повороте шеи, ограничением подвижности шеи, головными болями.
Корешковый синдром
Проявляется при поражении корешков нервов шейного отдела позвоночника. Симптоматика различна: боль, онемение в затылке, онемение кончика языка, боли в области ключицы, затруднение при глотании, боли и дискомфорт в лопатках и предплечье, онемение и дискомфорт в кончиках пальцев.
Синдром позвоночной артерии
Говорит о нарушении мозгового кровообращения. Проявляется головной болью по типу мигрени, проблемами со зрением, скачками давления, ощущением шума в ушах, рвотой и тошнотой, головокружениями вплоть до потери сознания.
Кардиальный синдром
Затрагивает работу сердца и имитирует симптоматику стенокардии, поэтому пациенты очень пугаются, когда у них появляются такие симптомы. Характеризуется приступами тахикардии (учащение сердцебиения), болями в грудной клетке, слабостью, одышкой.
Характеризуется приступами тахикардии (учащение сердцебиения), болями в грудной клетке, слабостью, одышкой.
Стадии
Ен Джун Чой называет следующие стадии заболевания:
1
Постепенно начинает разрушаться костно-хрящевая ткань.2
На диске появляются трещины и он начинает уменьшаться.3
Повреждаются шейные сосуды и мышцы, образовываются грыжи дисков.4
Начинает разрастаться костная ткань, защемляются нервные окончания, возникает скованность в движениях и повреждаются соседние суставы.
«Общепринятого стадирования остеохондроза нет. Раньше в больницах его классифицировали по периодам, но это устаревшая система. В настоящее время указывают на дегенеративно-дистрофическое заболевание диска (ДДЗП), уточняя, по какому типу протекает заболевание: остеохондроз, спондилоартроз, спондилез, артроз полулунных суставов, протрузии, узлы Шморля. По результатам исследования лучевой диагностики врач указывает на дегенеративное изменение конкретного межпозвоночного диска», — уточнил Сергей Филиппов.
По результатам исследования лучевой диагностики врач указывает на дегенеративное изменение конкретного межпозвоночного диска», — уточнил Сергей Филиппов.
3 ноября 2021, 16:50
Кардио, силовые, йога: как сделать эффективными домашние тренировкиДиагностика
Заболевание диагностируют при помощи магнитно-резонансной томографии, компьютерной томографии и рентгеновского снимка.
«Золотой стандарт в диагностике шейного остеохондроза – МРТ-исследование. На МРТ можно хорошо рассмотреть костные структуры, грыжи диска, оценить их размеры. При нарушении общего кровотока и симптомах позвоночной артерии проводят УЗИ брахиоцефальных артерий», — объяснила Нэя Георгиева.
«Диагноз ставится на основе жалоб, анамнеза и оценки неврологического статуса. Из инструментальных методов классическим является рентгенография шейного отдела позвоночника с функциональными пробами», — добавляет Ислам Шахабов, кандидат медицинских наук, главный врач Медицинского центра «Коопвнешторг» в Москве..png)
Лечение шейного остеохондроза
По словам доктора Ен Джун Чой, лечение шейного остеохондроза должно быть комплексным и включать в себя медикаментозное, мануальную терапию, массажи, физиопроцедуры, лечебную гимнастику.
«При болях нужно снять компрессию позвонков, устранить мышечный спазм. Напряженные мышцы стягивают позвонки и не позволяют осуществлять полные движения в суставах. В этом поможет физиотерапия, массаж и плавание, акупунктурные коврики-массажеры. Любое лекарство, которое активно обезболивает, обладает побочным эффектом, поэтому их можно принимать только по назначению врача», — отмечает Сергей Филиппов.
15 апреля 2021, 05:15
Мясников назвал частую ошибку при головной болиМедикаментозное
Включает в себя прием противовоспалительных препаратов, назначаемых врачом в зависимости от рисков развития нежелательных реакций.
«В случае неэффективности нестероидных противовоспалительных средств возможно применение интервенционных методов: инъекционной терапии, часто именуемой «блокадой». В этом случае проводится локальная доставка к месту воспаления противовоспалительного препарата (гормонального и анестетика). Существует несколько видов инъекций. Есть поверхностные, которые допустимо проводить по анатомическим ориентирам, однако все чаще применяются методы визуализационного контроля, для поверхностных – это УЗИ-контроль, а есть и глубокие инъекции, которые требует уже рентген-контроля», – рассказал Константин Махинов.
В этом случае проводится локальная доставка к месту воспаления противовоспалительного препарата (гормонального и анестетика). Существует несколько видов инъекций. Есть поверхностные, которые допустимо проводить по анатомическим ориентирам, однако все чаще применяются методы визуализационного контроля, для поверхностных – это УЗИ-контроль, а есть и глубокие инъекции, которые требует уже рентген-контроля», – рассказал Константин Махинов.
Немедикаментозное
По словам Нэи Георгиевой, немедикаментозное лечение включает в себя использование мазей с нестероидными противовоспалительными компонентами, прием препаратов-миорелаксантов для снижения тонуса мускулатуры, хондропротекторов – для питания хрящевой ткани, витаминов группы В. Вне обострения можно проводить различные физиотерапевтические процедуры, массажи.17 ноября 2021, 12:00Правда тела»Правда тела». От SUP до гребного тренажера: почему гребля стала моднойСотни людей вдруг начали кататься на SUP-бордах по городским водоемам, а посетители залов оккупируют гребные тренажеры. При гребле одновременно начинают работать спина, руки, пресс, ноги (да даже мимические мышцы!). Почему гребля стала модной, и что особенного она дает телу? Как не навредить себе и избежать ошибок, если вы только взялись за весло?
При гребле одновременно начинают работать спина, руки, пресс, ноги (да даже мимические мышцы!). Почему гребля стала модной, и что особенного она дает телу? Как не навредить себе и избежать ошибок, если вы только взялись за весло?Подробнее о немедикаментозных способах лечения шейного остеохондроза рассказывает Александра Пурига, кандидат медицинских наук, спортивный врач, реабилитолог, физиотерапевт, руководитель направления укрепления здоровья и продвижения здорового образа жизни в компании «СИБУР»:
Эффективность лечения остеохондроза повышается при использовании сразу нескольких видов физиотерапии:
—
воздействие высокочастотными ультразвуковыми волнами;—
магнитотерапия низкочастотным полем;—
амплипульстерапия;—
динамические токи;—
лазеротерапия;—
дарсонваль;—
ударно-волновая терапия.
Также очень важен массаж, он улучшает питание тканей, усиливает кровообращение и лимфоток, но имеет свои противопоказания (туберкулезный спондилит, наличие опухолей и метастазов). Массаж помогает уменьшить локальное уплотнение мышц, размягчить соединительно-тканные гелиакические изменения кожного покрова.
Массаж помогает уменьшить локальное уплотнение мышц, размягчить соединительно-тканные гелиакические изменения кожного покрова.
В начале курса процедура проходит довольно болезненно, но при ежедневных сеансах боли проходят на четвертый-пятый день. Шейный остеохондроз – это показание к назначению массажа в подострой и даже острой стадии, в таком случае первые сеансы должны быть щадящими и направленными на облегчение болевого синдрома.
Цель массажа шеи – добиться полного расслабления мышц спины, поэтому массаж проводится в положении лежа на столе. Если боли отдают в плечо, то после проработки мышц головы и шеи прорабатывают мышцы плеча и рук.Детензор-терапия или вытяжение позвоночника под весом собственного тела также применяется при лечении шейного остеохондроза. Для этого используется специальный матрас или мат с системой наклона ребер. Пациент находится в комфортной позе, во время процедуры происходит эффективная разгрузка позвоночника.
20 июля 2021, 11:40
Витамин Д: как правильно принимать для профилактики болезнейВыбор метода зависит от причин и симптомов заболевания. При сильных болях лучше сочетать синусоидальные и модулированные динамические токи в комбинации с магнитотерапией и дарсонвализацией, если первичен сосудистый фактор – то предпочтителен метод магнитотерапии.
«Больших успехов в лечении шейного остеохондроза добилась восточная медицина. Наряду с медикаментозной терапией, одним из лучших способов лечения считается иглорефлексотерапия. В первую очередь потому, что она запускает выработку энкефалинов и эндорфинов – естественных обезболивающих. Это одна из причин, по которой акупунктуру очень часто назначают при лечении остеохондроза, так как болевые ощущения иногда причиняют большой дискомфорт и убирать их таким способом гораздо предпочтительнее, чем медикаментами. Обычно в рамках одного курса назначают 10-15 сеансов продолжительностью от 20 до 60 минут”, – рассказывает Михаил Худовеков. – Суть процедуры заключается в стимуляции биоактивных точек, которая способствуют тому, что организм сам себя исцеляет, вырабатывая определенные гормоны, которые снимают воспаление и обезболивают. Иглорефлексотерапия при остеохондрозе также способствует улучшению кровообращения в шейном отделе. Кровь быстрее поступает в мозг, за счет чего уходят головные боли, шум в ушах и головокружение».
Это одна из причин, по которой акупунктуру очень часто назначают при лечении остеохондроза, так как болевые ощущения иногда причиняют большой дискомфорт и убирать их таким способом гораздо предпочтительнее, чем медикаментами. Обычно в рамках одного курса назначают 10-15 сеансов продолжительностью от 20 до 60 минут”, – рассказывает Михаил Худовеков. – Суть процедуры заключается в стимуляции биоактивных точек, которая способствуют тому, что организм сам себя исцеляет, вырабатывая определенные гормоны, которые снимают воспаление и обезболивают. Иглорефлексотерапия при остеохондрозе также способствует улучшению кровообращения в шейном отделе. Кровь быстрее поступает в мозг, за счет чего уходят головные боли, шум в ушах и головокружение».
Поскольку препараты и физиопроцедуры купируют воспаление, то стоит выяснить причину перегрузки тех или иных структур шейного отдела. У офисных работников наиболее часто провокатором является неудобное положение тела при нахождении на рабочем месте. Если удается предположить причину, врач может дать несколько советов по оптимизации рабочего (эргономического) пространства.
30 ноября 2021, 03:38
Врач рассказал, как не поскользнуться в гололедХирургическое
Хирургическое лечение показано при наличии компрессии нервных структур, нервно-сосудистых конфликтов с выраженными клиническими явлениями.
Операции проводятся для иссечения межпозвоночных грыж, фасеточных суставов, дужек позвонка, а также для расширения межпозвонкового или так называемого фораминального отверстия, если к этим манипуляциям есть показания.
Осложнения
К осложнениям можно отнести:
—
неврологические расстройства;—
синдром позвоночной артерии;—
утрату трудоспособности.
«Если вовремя не начать лечение и запустить заболевание, это может привести к таким осложнениям как обмороки, снижение зрения и слуха, атрофии мышц, параличам, нарушениям чувствительности», – предупреждает Нэя Георгиева.
21 декабря 2020, 09:00Сказано в эфиреКогда боль в спине – сигнал об опасности? Секретные точки позвоночникаПрофилактика
К профилактическим мерам относится здоровый образ жизни, правильное питание с разнообразным рационом, периодическая разминка при сидячей работе, использование ортопедических подушек.
«Профилактика складывается из учета генетических факторов, образа жизни. И если на генетические факторы мы повлиять не можем, то скорректировать ортопедические нарушения вполне под силу: оптимизировать рабочее место, подобрать подходящую высоту стула/стола (что особенно актуально для высоких людей)», – отметил Константин Махинов.
О правильной организации места для сна рассказывает Сергей Филиппов: оптимальным является положение тела, при котором естественные изгибы позвоночника сохраняются и нагрузка равномерно распределяется по всей поверхности тела. Это положение на спине или на боку. Когда человек лежит на спине, позвоночник находится в расслабленном состоянии и не испытывает нагрузок.
15 октября 2021, 21:09
Может ли печень болеть: врачи рассказали о патологиях органа и их леченииПри шейном остеохондрозе нужно подобрать подушку таким образом, чтобы нижняя кромка подушки располагалась под головой. Другое решение — изменить положение головной секции на функциональной кровати, которая позволит приподнять голову с надплечьями на несколько градусов. Это снизит болезненность.
Это снизит болезненность.
Во время сна на боку нагрузка на позвоночник тоже равномерная. Обязательно стоит согнуть ноги, так смещается центр тяжести, нагрузка равномерно распределяется по бедру и боковой поверхности туловища. Если кровать слишком жесткая — вся нагрузка приходится на выступающие части тела. При мягкой тело «провисает», и позвоночник принимает положение, которое может показаться неудобным. Пожилым людям лучше выбирать матрасы, которые помогают избежать сдавливания, а также тем, кто привык спать на боку, например, с зональным или многоуровневым распределением веса”.
25 февраля 2021, 02:11
Косметолог дала совет, как спать для сохранения красоты и молодостисимптомы, причины и лечение – как проявляется и как
При поражении каждого отдела позвоночника есть свои специфические симптомы:
- Шейный отдел: головные боли, головокружения, боли и онемение плеч, рук. В некоторых случаях формируется синдром позвоночной артерии: артерия, питающая головной и спинной мозг, сдавливается, что вызывает мучительную пульсирующую головную боль в области виска или затылка.
 Также появляются неприятные симптомы: шум в ушах, нарушение равновесия, потемнение в глазах, а при значительном пережатии — резкие приступы головокружения с тошнотой и рвотой. Все перечисленные симптомы обычно возникают при резких поворотах головы.
Также появляются неприятные симптомы: шум в ушах, нарушение равновесия, потемнение в глазах, а при значительном пережатии — резкие приступы головокружения с тошнотой и рвотой. Все перечисленные симптомы обычно возникают при резких поворотах головы. - Грудной отдел: ощущение «кола в груди», боли, которые пациенты часто считают связанными с сердцем или внутренними органами.
- Пояснично-крестцовый отдел: боли и онемение в пояснице и ногах, могут быть неприятные ощущения в области малого таза.
Причины остеохондроза
Главная причина остеохондроза — дегенеративные изменения в хрящевой ткани межпозвоночного диска, в результате которых они теряют упругость и эластичность. Позвоночный диск уменьшается в объеме, становится плотным и перестает полноценно амортизировать. Даже в процессе обычной ходьбы твердые позвонки, состоящие из костной ткани, не слишком упруго пружинят на хрящевых прослойках между ними, а практически соприкасаются друг с другом, сдавливая при этом нервные волокна.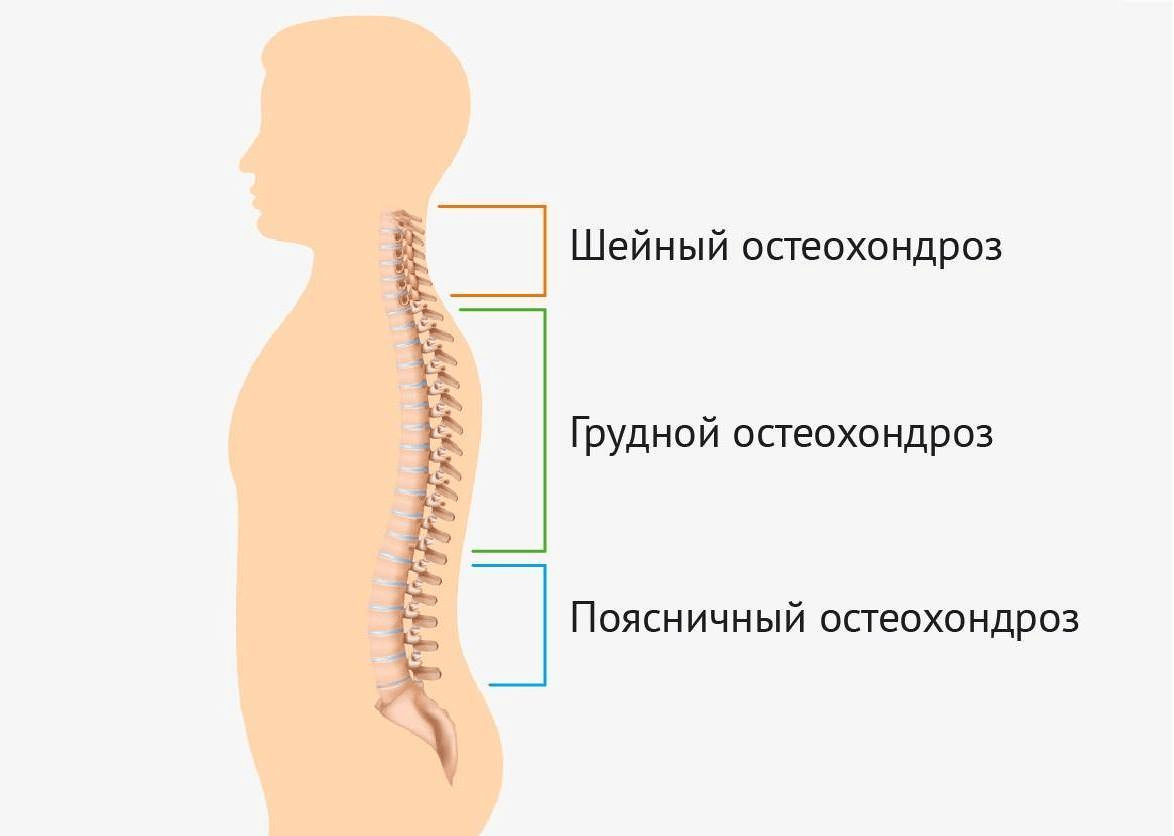 Из-за этого подвижность позвоночника ограничивается, появляются постоянные боли, распространяющиеся на спину и конечности, спровоцированные сдавленными нервными корешками.
Из-за этого подвижность позвоночника ограничивается, появляются постоянные боли, распространяющиеся на спину и конечности, спровоцированные сдавленными нервными корешками.
Причины дистрофических изменений могут быть разными. Главный предрасполагающий фактор — особенности питания. С рождения хрящевая ткань получает необходимые вещества двумя путями: из кровеносных сосудов и из межпозвоночной жидкости. К 23-25 годам сосуды полностью зарастают, остается один способ питания. Питание хрящевой ткани через межпозвоночную жидкость возможно во время движения позвоночника, когда происходит циркуляция жидкости: во время сжатия и разжатия дисков жидкость распадается на питательные вещества. Поэтому после 30 лет резко возрастает риск дистрофии хрящевой ткани межпозвоночных дисков, особенно при недостаточной физической активности.
Дистрофические процессы разрушения дисков усугубляют интенсивные тренировки (особенно без разминки), травмы, любая патология скелета (включая плоскостопие и нарушение осанки), так как она меняет распределение нагрузки на позвоночник. Избыточный вес оказывает такое же действие. Существует и генетическая предрасположенность к остеохондрозу — рыхлая хрящевая ткань, склонная к дистрофическим процессам.
Избыточный вес оказывает такое же действие. Существует и генетическая предрасположенность к остеохондрозу — рыхлая хрящевая ткань, склонная к дистрофическим процессам.
Стадии остеохондроза позвоночника
Остеохондроз — прогрессирующее заболевание, но переход к каждой следующей стадии происходит постепенно. Одной из стадий развития остеохондроза являются так называемые грыжи диска. Диски состоят из твердой оболочки, которая называется фиброзным кольцом, и из полужидкого ядра. Грыжи дисков возникают, когда фиброзное кольцо диска истончается и рвется, через разрыв выпячивается ядро, сдавливаются нервные корешки, что сопровождается усилением болей и еще большим снижением амортизирующих свойств диска. Скорость развития симптомов зависит от образа жизни, проводимого лечения и индивидуальных особенностей организма.
Стадия 1
Появляются характерные жалобы, постоянные или периодические. Часто их провоцируют физические нагрузки или вынужденное положение тела. На рентгенограмме — минимальное сужение межпозвонковых щелей или норма.
Стадия 2
Симптомы усиливаются, так как происходит потеря стабильности диска (хрящевая ткань выбухает в окружающее ее фиброзное кольцо), которые сдавливают нервные корешки. На рентгенограмме — заметное сокращение межпозвонкового расстояния или смещение позвонков, могут появляться разрастания костной ткани.
Стадия 3
Появляются грыжи межпозвоночных дисков, называемые также протрузия или пролапс дисков, диск все больше выходит в окружающие ткани, что приводит к повреждению сосудов и нервов, поэтому боли усиливаются, ограничивая движение в конечностях и вызывая их онемение.
Стадия 4
Стадия фиброза диска. Диск затвердевает, его заменяет рубцовая ткань, по краю разрастаются костные выступы, межпозвонковое расстояние заметно уменьшается. Подвижность позвоночника значительно снижается — он буквально костенеет.
Диагностика заболевания
Предварительный диагноз врач ставит на основании характерных жалоб и данных осмотра. Оцениваются болезненность в определенных точках, мышечный тонус, чувствительность, амплитуда движений, осанка. Уточнить стадию остеохондроза и подтвердить диагноз помогают инструментальные методы исследования. Чаще всего на первоначальном этапе назначают рентгенографию интересующего отдела позвоночника. Снимки наглядно демонстрируют, есть ли сокращение расстояния между позвонками, то есть имеет ли место истончение хряща, и как далеко зашел процесс. Если по результатам рентгенографии врач предполагает наличие межпозвонковых грыж, он назначит более информативный метод исследования — магнитно-резонансную томографию (МРТ). Послойное сканирование и хорошая визуализация мягких тканей позволяют с абсолютной точностью подтвердить или опровергнуть диагноз грыжи межпозвоночного диска.
Уточнить стадию остеохондроза и подтвердить диагноз помогают инструментальные методы исследования. Чаще всего на первоначальном этапе назначают рентгенографию интересующего отдела позвоночника. Снимки наглядно демонстрируют, есть ли сокращение расстояния между позвонками, то есть имеет ли место истончение хряща, и как далеко зашел процесс. Если по результатам рентгенографии врач предполагает наличие межпозвонковых грыж, он назначит более информативный метод исследования — магнитно-резонансную томографию (МРТ). Послойное сканирование и хорошая визуализация мягких тканей позволяют с абсолютной точностью подтвердить или опровергнуть диагноз грыжи межпозвоночного диска.
Как лечить остеохондроз позвоночника?
Лечение остеохондроза всегда комплексное и продолжительное. Его задача — не только купировать боль, снять мышечное напряжение, но и остановить дальнейшее развитие заболевания, то есть повлиять на его причину. Чем лечиться в каждом конкретном случае, решает врач. Медикаменты обычно дополняют лечебной физкультурой, массажем, мануальной, физио- и рефлексотерапией. Если консервативная терапия не дает желаемого эффекта, показано хирургическое лечение.
Если консервативная терапия не дает желаемого эффекта, показано хирургическое лечение.
Медикаменты
Основная цель при обострении остеохондроза — купировать воспаление и сопровождающие его боль, мышечный спазм. Для этого назначают нестероидные противовоспалительные средства (НПВС) в сочетании с миорелаксантами, которые понижают тонус скелетной мускулатуры, уменьшают мышечные спазмы и сдавленность нервных корешков. Улучшить состояние нервных корешков помогают препараты витаминов группы В. Обычно курс лечения длится 7-10 дней. Прием лекарств внутрь дополняют местным лечением: на область поражения наносят мази или гели, содержащие НПВС или просто разогревающие, чтобы усилить кровоснабжение, обмен веществ и быстрее остановить воспаление. Наружные средства быстро обезболивают, так как действующее вещество проникает в очаг воспаления, минуя пищеварительную систему и общий кровоток, но их недостаточно для полноценного лечения.
симптомы и лечение остеопороза у женщин
Заболевание может возникать у лиц более молодого возраста при наличии факторов риска. К ним относятся:
К ним относятся:
- астеническое («хрупкое») телосложение – остеопороз позвоночника чаще развивается у худощавых женщин;
- европеоидная раса;
- вредные привычки и нарушение питания – курение, избыточное потребление кофе и алкоголя;
- недостаточное поступление кальция в организм;
- эндокринные патологии;
- раннее наступление менопаузы у женщин;
- прием ряда гормональных средств;
- генетические и экологические факторы;
- низкая двигательная активность.2
Симптомы
Остеопороз без сопутствующих переломов позвонков не приводит к появлению какой-либо симптоматики. Длительное время пациент может не знать о наличии у него заболевания.
Основной и самый опасный симптом остеопороза позвоночника – низкоэнергетические переломы позвонков. Они возникают даже при малейших травмах или без них. Момент перелома сопровождается острой болью в области пораженного позвонка. Болевой синдром носит локальный характер. Он усиливается при движениях, кашле и чихании, а также при пальпации (ощупывании) области пораженного позвонка.
Он усиливается при движениях, кашле и чихании, а также при пальпации (ощупывании) области пораженного позвонка.
Типичная локализация компрессионных переломов – нижнегрудной или верхнепоясничный отдел позвоночника. Реже наблюдаются переломы крестца. В этом случае боль локализуется в пояснично-крестцовой области, иногда отдает в ягодицы или нижнюю конечность.3
Косвенными (второстепенными) симптомами остеопороза позвоночника являются:
- прогрессирующее снижение роста (на 2 см и более за 1-3 года или более, чем на 4 см от роста, который был в 25 лет)
- выраженный грудной кифоз – если пациент встанет у стены, то расстояние между ней и затылком будет более 5 см;
- расстояние между нижними ребрами и подвздошной костью меньше или равно ширине двух пальцев.
Эти симптомы говорят о деформации позвоночного столба из-за имеющихся одного или нескольких компрессионных переломов.4
Часто остеопороз сопровождается неврологическими нарушениями.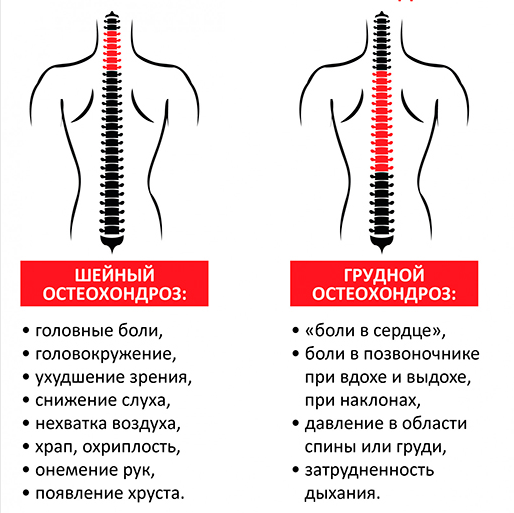 Например, при поражении верхнепоясничных отделов позвоночника наблюдаются боли, которые распространяются на живот, паховую область, по передне-внутренней поверхности бедра. Это говорит о вовлечении в патологический процесс спинномозговых корешков на фоне деформации позвоночника.3
Например, при поражении верхнепоясничных отделов позвоночника наблюдаются боли, которые распространяются на живот, паховую область, по передне-внутренней поверхности бедра. Это говорит о вовлечении в патологический процесс спинномозговых корешков на фоне деформации позвоночника.3
Рассекающий остеохондрит — Симптомы и причины
Обзор
Рассекающий остеохондрит (os-tee-o-kon-DRY-tis DIS-uh-kanz) — это заболевание суставов, при котором кость под хрящом сустава отмирает из-за недостатка кровотока. Затем эта кость и хрящ могут оторваться, вызывая боль и, возможно, препятствуя движению сустава.
Рассекающий остеохондрит чаще всего возникает у детей и подростков. Это может вызвать симптомы либо после травмы сустава, либо после нескольких месяцев активности, особенно с высокой ударной нагрузкой, такой как прыжки и бег, которые влияют на сустав.Состояние чаще всего возникает в колене, но также встречается в локтях, лодыжках и других суставах.
Врачи диагностируют расслаивающий остеохондрит в зависимости от размера травмы, частичного или полного отделения фрагмента и того, остается ли фрагмент на месте. Если ослабленный кусок хряща и кости остается на месте, симптомы могут быть незначительными или отсутствовать вовсе. У маленьких детей, чьи кости все еще развиваются, травма может зажить сама по себе.
Хирургическое вмешательство может потребоваться, если фрагмент оторвался и попал между подвижными частями вашего сустава или если вы испытываете постоянную боль.
Товары и услуги
Показать больше продуктов Mayo ClinicСимптомы
В зависимости от пораженного сустава признаки и симптомы расслаивающего остеохондрита могут включать:
- Боль. Этот наиболее распространенный симптом расслаивающего остеохондрита может быть вызван физической активностью — ходьбой по лестнице, восхождением на холм или занятиями спортом.

- Отек и болезненность. Кожа вокруг сустава может быть опухшей и чувствительной.
- Выскакивание или блокировка соединения. Ваш сустав может лопнуть или застрять в одном положении, если свободный фрагмент застрянет между костями во время движения.
- Слабость суставов. Вы можете почувствовать, что ваш сустав «уступает» или ослабевает.
- Уменьшенный диапазон движения. Возможно, вы не сможете полностью выпрямить пораженную конечность.
Когда обратиться к врачу
Если у вас постоянная боль или болезненность в коленном, локтевом или другом суставе, обратитесь к врачу.Другие признаки и симптомы, которые должны побудить вас позвонить или посетить врача, включают отек сустава или неспособность двигаться в суставе в полном объеме.
Причины
Причина расслаивающего остеохондрита неизвестна. Снижение притока крови к концу пораженной кости может быть результатом повторяющихся травм — небольших, множественных эпизодов незначительных, нераспознанных травм, которые повреждают кость.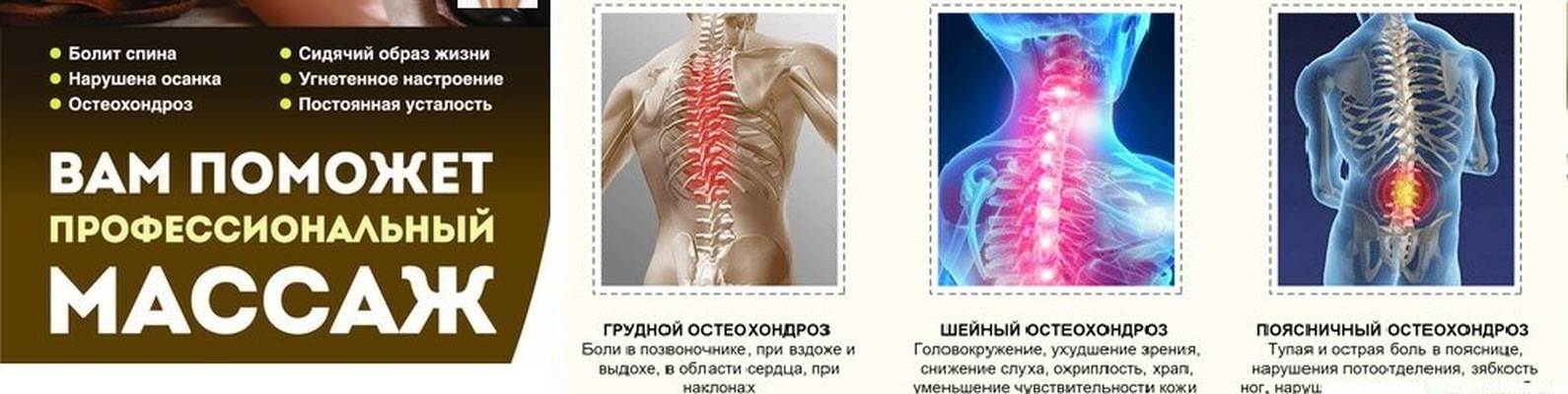 Может быть генетический компонент, делающий некоторых людей более склонными к развитию расстройства.
Может быть генетический компонент, делающий некоторых людей более склонными к развитию расстройства.
Факторы риска
Рассекающий остеохондрит чаще всего возникает у детей и подростков в возрасте от 10 до 20 лет, которые очень активно занимаются спортом.
Осложнения
Рассекающий остеохондрит может увеличить риск развития остеоартрита в этом суставе.
Профилактика
Подросткам, участвующим в организованных спортивных мероприятиях, может быть полезно узнать о рисках для их суставов, связанных с чрезмерной нагрузкой.Изучение правильной механики и приемов их вида спорта, использование надлежащего защитного снаряжения и участие в силовых тренировках и упражнениях на устойчивость могут помочь снизить вероятность травм.
04 августа 2020 г.
Причины, симптомы, лечение и восстановление
Обзор
Что такое расслаивающий остеохондрит?
Рассекающий остеохондрит — это состояние, которое возникает в суставах (место, где конец одной кости встречается с концом другой кости), когда недостаток крови в суставе вызывает размягчение кости внутри.Это приводит к тому, что небольшой кусочек кости отмирает и отделяется от большей кости. Этот фрагмент кости вместе с хрящом, покрывающим и защищающим кость, может треснуть и оторваться.
Свободная кость и хрящ могут оставаться на месте или перемещаться в область сустава, что приводит к нестабильности сустава. Состояние оставляет поражение, когда кость и хрящ отделяются. Весь процесс может занять месяцы или даже годы, и симптомы могут проявиться через много времени.
Рассекающий остеохондрит обычно поражает колено в конце бедренной кости (бедро), лодыжку и локоть. Состояние также может возникать в других суставах, включая плечевой и тазобедренный.
Рассекающий остеохондрит обычно развивается только в одном суставе. Когда в одном суставе возникает только одно поражение, это состояние известно как спорадический расслаивающий остеохондрит.
Кто болеет рассекающим остеохондритом?
Рассекающий остеохондрит чаще всего возникает у детей и подростков в возрасте от 10 до 20 лет, особенно у молодых спортсменов или тех, кто физически активен.Однако заболевание может развиться у людей любого возраста.
В редких случаях рассекающий остеохондрит проявляется более чем в одном суставе и, возможно, более чем у одного члена семьи (семейный расслаивающий остеохондрит). Люди с этим типом расслаивающего остеохондрита обычно имеют низкий рост и склонность к развитию остеоартрита — разрушению костей и суставных хрящей — в раннем возрасте.
Симптомы и причины
Что вызывает расслаивающий остеохондрит?
Причины спорадического расслаивающего остеохондрита в основном неизвестны.Одно из возможных объяснений заключается в том, что повторная травма или нагрузка на сустав с течением времени — например, во время занятий спортом — могут привести к этому заболеванию.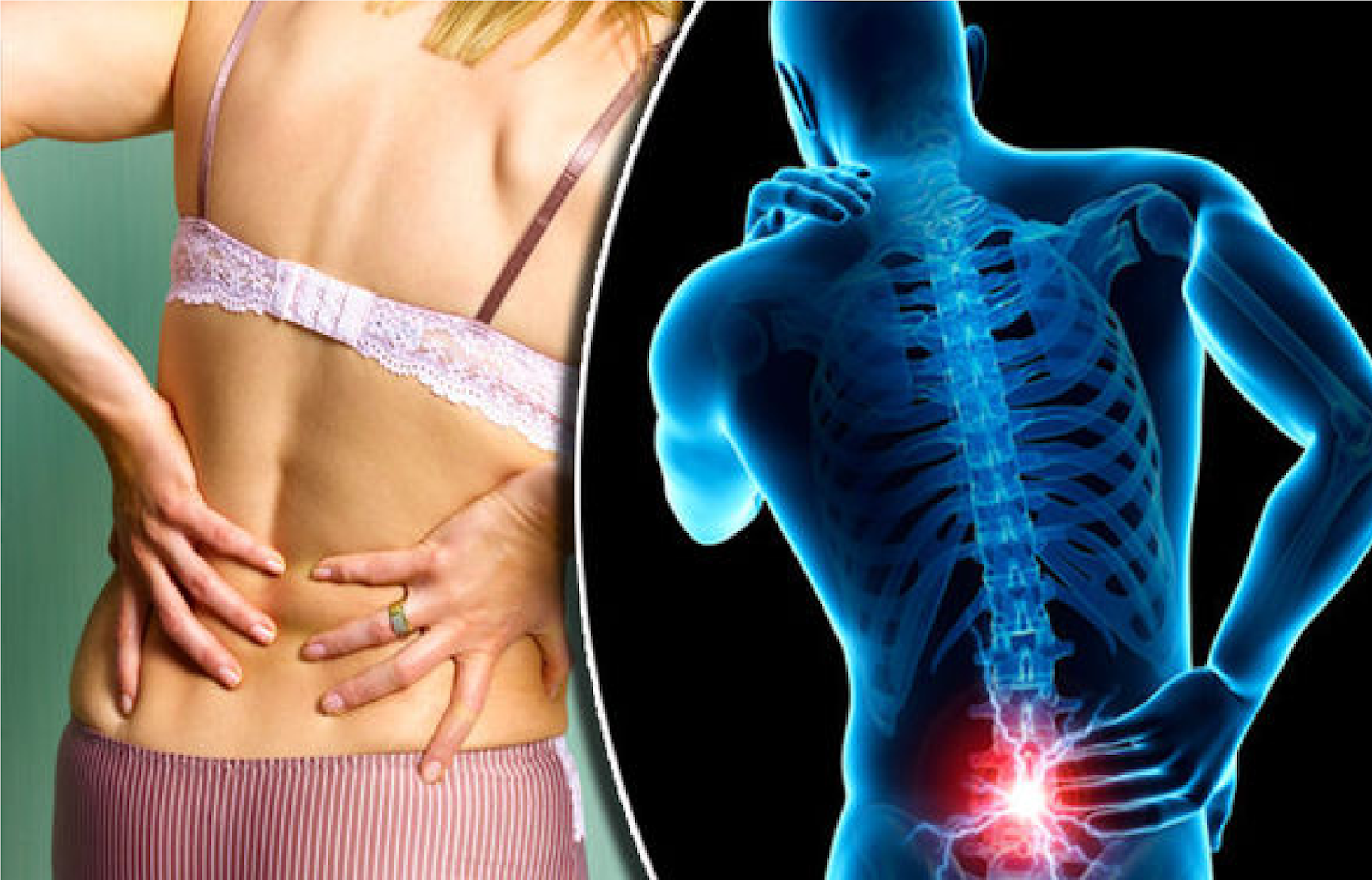
Семейный рассекающий остеохондрит вызывается унаследованными мутациями (изменениями) гена ACAN, который является источником строительного хрящевого белка, называемого агреканом. Из-за мутации белок не может строить хрящи должным образом, поэтому хрящи становятся слабыми и дезорганизованными. Тем не менее, неясно, как слабый и дезорганизованный хрящ приводит к отделению костей и повреждениям.
Каковы симптомы расслаивающего остеохондрита?
Если отделенная кость и хрящ остаются близко к большей кости, симптомов может не быть. Если симптомы действительно существуют, они могут включать:
- Боль, слабость и/или припухлость в суставе, часто после физической или спортивной деятельности;
- Уменьшенный диапазон движений (дистанция, на которую обычно перемещается сустав), включая неспособность полностью разогнуть руку или ногу. Это более вероятно, если отслоившаяся кость и хрящ дрейфуют в суставную щель.
- Скованность в суставе после отдыха;
- Блокировка или заедание сустава в одном положении;
- Щелчок при перемещении сустава.

Диагностика и тесты
Как диагностируется расслаивающий остеохондрит?Для диагностики расслаивающего остеохондрита врач проведет медицинский осмотр и оценит стабильность сустава. Врач может назначить анализы, в том числе следующие:
- Рентгеновские снимки, позволяющие увидеть кость, определить местонахождение поражения и определить его размер.
- Магнитно-резонансная томография (МРТ) вместе с УЗИ. Они могут дать четкие изображения пораженного хряща и показать, переместились ли отслоившиеся кости и хрящи в суставную щель.
- Компьютерная томография (КТ), которая отображает больше внутренних деталей, включая кости, кровеносные сосуды и мягкие ткани, чем обычные рентгеновские снимки.
При подозрении на семейный рассекающий остеохондрит генетический тест может выявить изменения в генах, хромосомах и белках.
Управление и лечение
Как лечится расслаивающий остеохондрит? У детей и подростков младшего возраста спорадический расслаивающий остеохондрит обычно проходит сам по себе по мере взросления. Они могут облегчить боль и отек во время отдыха и перерыва от активной физической деятельности, такой как бег и прыжки. Врач может порекомендовать продаваемые без рецепта обезболивающие/противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®).
Они могут облегчить боль и отек во время отдыха и перерыва от активной физической деятельности, такой как бег и прыжки. Врач может порекомендовать продаваемые без рецепта обезболивающие/противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®).
Через 6–12 недель поврежденный сустав снова начинает нормально функционировать.Ребенок должен постепенно возобновлять занятия спортом, выполняя легкие упражнения (растяжка, плавание, езда на велосипеде или йога).
Если заживление идет медленно, врач может предложить использовать костыли или наложить на сустав скобу, шину или гипсовую повязку. Врач также может порекомендовать пациенту физиотерапию.
Врач может рекомендовать хирургическое лечение расслаивающего остеохондрита, если:
- Отдых и время не уменьшают боль и отек.
- Тесты показывают, что отслоившийся кусок кости и хряща перемещается в суставной щели.
- Отслоившаяся кость и хрящ больше 1 сантиметра в диаметре.
Операция часто проводится артроскопически (с помощью небольших инструментов и камеры через крошечные разрезы). Существует три хирургических метода:
Существует три хирургических метода:
- Просверливание отверстия в пораженной кости и хряще. Это создает путь для формирования новых кровеносных сосудов, доставляющих кислород и заживляющих кости.
- Фиксация отслоившейся кости и хряща с помощью штифтов и винтов.
- Замена отслоившейся кости и хряща трансплантатом для создания здоровой ткани в поврежденной области. Кости и хрящи берутся из другой части тела или из трупа. Врачи также могут взять образец здоровой кости и хряща у пациента и использовать его для выращивания новой кости и хряща в лаборатории.
После операции пациент будет пользоваться костылями в течение примерно шести недель, а затем будет проходить физиотерапию в течение двух-четырех месяцев для наращивания силы и восстановления объема движений в суставе.Пациент может быть в состоянии возобновить интенсивную физическую активность через четыре-пять месяцев после операции.
Профилактика
Можно ли предотвратить остеохондрит рассекающий? Может быть трудно предотвратить расслаивающий остеохондрит, поскольку его причины неизвестны. Маленькие дети, занимающиеся спортом, могут принять меры для защиты своих суставов, например, надев прокладки и защитное снаряжение. Для них также важно практиковать правильные физические приемы в своем виде спорта, делать растяжку и разминку перед активной физической нагрузкой, а также растяжку и заминку после нее.
Маленькие дети, занимающиеся спортом, могут принять меры для защиты своих суставов, например, надев прокладки и защитное снаряжение. Для них также важно практиковать правильные физические приемы в своем виде спорта, делать растяжку и разминку перед активной физической нагрузкой, а также растяжку и заминку после нее.
Перспективы/прогноз
Каков прогноз (перспективы) для человека с рассекающим остеохондритом?
Чем моложе пациент, тем больше шансов на полное выздоровление и возвращение к активности до травмы. Однако пациенту, возможно, придется отказаться от занятий спортом, требующих повторяющихся движений, таких как броски.
Взрослые чаще нуждаются в операции по поводу расслаивающего остеохондрита и имеют меньше шансов на полное выздоровление. Взрослые также более подвержены риску развития остеоартрита в поврежденном суставе.
Рассекающий остеохондрит обычно не возвращается после выздоровления пациента. Однако иногда кажется, что состояние излечивается только потому, что симптомы временно исчезают. В этих случаях симптомы могут вернуться со временем.
В этих случаях симптомы могут вернуться со временем.
Причины, симптомы, лечение и восстановление
Обзор
Что такое расслаивающий остеохондрит?
Рассекающий остеохондрит — это состояние, которое возникает в суставах (место, где конец одной кости встречается с концом другой кости), когда недостаток крови в суставе вызывает размягчение кости внутри.Это приводит к тому, что небольшой кусочек кости отмирает и отделяется от большей кости. Этот фрагмент кости вместе с хрящом, покрывающим и защищающим кость, может треснуть и оторваться.
Свободная кость и хрящ могут оставаться на месте или перемещаться в область сустава, что приводит к нестабильности сустава. Состояние оставляет поражение, когда кость и хрящ отделяются. Весь процесс может занять месяцы или даже годы, и симптомы могут проявиться через много времени.
Рассекающий остеохондрит обычно поражает колено в конце бедренной кости (бедро), лодыжку и локоть. Состояние также может возникать в других суставах, включая плечевой и тазобедренный.
Рассекающий остеохондрит обычно развивается только в одном суставе. Когда в одном суставе возникает только одно поражение, это состояние известно как спорадический расслаивающий остеохондрит.
Кто болеет рассекающим остеохондритом?
Рассекающий остеохондрит чаще всего возникает у детей и подростков в возрасте от 10 до 20 лет, особенно у молодых спортсменов или тех, кто физически активен.Однако заболевание может развиться у людей любого возраста.
В редких случаях рассекающий остеохондрит проявляется более чем в одном суставе и, возможно, более чем у одного члена семьи (семейный расслаивающий остеохондрит). Люди с этим типом расслаивающего остеохондрита обычно имеют низкий рост и склонность к развитию остеоартрита — разрушению костей и суставных хрящей — в раннем возрасте.
Симптомы и причины
Что вызывает расслаивающий остеохондрит?
Причины спорадического расслаивающего остеохондрита в основном неизвестны.Одно из возможных объяснений заключается в том, что повторная травма или нагрузка на сустав с течением времени — например, во время занятий спортом — могут привести к этому заболеванию.
Семейный рассекающий остеохондрит вызывается унаследованными мутациями (изменениями) гена ACAN, который является источником строительного хрящевого белка, называемого агреканом. Из-за мутации белок не может строить хрящи должным образом, поэтому хрящи становятся слабыми и дезорганизованными. Тем не менее, неясно, как слабый и дезорганизованный хрящ приводит к отделению костей и повреждениям.
Каковы симптомы расслаивающего остеохондрита?
Если отделенная кость и хрящ остаются близко к большей кости, симптомов может не быть. Если симптомы действительно существуют, они могут включать:
- Боль, слабость и/или припухлость в суставе, часто после физической или спортивной деятельности;
- Уменьшенный диапазон движений (дистанция, на которую обычно перемещается сустав), включая неспособность полностью разогнуть руку или ногу. Это более вероятно, если отслоившаяся кость и хрящ дрейфуют в суставную щель.
- Скованность в суставе после отдыха;
- Блокировка или заедание сустава в одном положении;
- Щелчок при перемещении сустава.

Диагностика и тесты
Как диагностируется расслаивающий остеохондрит?Для диагностики расслаивающего остеохондрита врач проведет медицинский осмотр и оценит стабильность сустава. Врач может назначить анализы, в том числе следующие:
- Рентгеновские снимки, позволяющие увидеть кость, определить местонахождение поражения и определить его размер.
- Магнитно-резонансная томография (МРТ) вместе с УЗИ. Они могут дать четкие изображения пораженного хряща и показать, переместились ли отслоившиеся кости и хрящи в суставную щель.
- Компьютерная томография (КТ), которая отображает больше внутренних деталей, включая кости, кровеносные сосуды и мягкие ткани, чем обычные рентгеновские снимки.
При подозрении на семейный рассекающий остеохондрит генетический тест может выявить изменения в генах, хромосомах и белках.
Управление и лечение
Как лечится расслаивающий остеохондрит? У детей и подростков младшего возраста спорадический расслаивающий остеохондрит обычно проходит сам по себе по мере взросления. Они могут облегчить боль и отек во время отдыха и перерыва от активной физической деятельности, такой как бег и прыжки. Врач может порекомендовать продаваемые без рецепта обезболивающие/противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®).
Они могут облегчить боль и отек во время отдыха и перерыва от активной физической деятельности, такой как бег и прыжки. Врач может порекомендовать продаваемые без рецепта обезболивающие/противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®).
Через 6–12 недель поврежденный сустав снова начинает нормально функционировать.Ребенок должен постепенно возобновлять занятия спортом, выполняя легкие упражнения (растяжка, плавание, езда на велосипеде или йога).
Если заживление идет медленно, врач может предложить использовать костыли или наложить на сустав скобу, шину или гипсовую повязку. Врач также может порекомендовать пациенту физиотерапию.
Врач может рекомендовать хирургическое лечение расслаивающего остеохондрита, если:
- Отдых и время не уменьшают боль и отек.
- Тесты показывают, что отслоившийся кусок кости и хряща перемещается в суставной щели.
- Отслоившаяся кость и хрящ больше 1 сантиметра в диаметре.
Операция часто проводится артроскопически (с помощью небольших инструментов и камеры через крошечные разрезы). Существует три хирургических метода:
Существует три хирургических метода:
- Просверливание отверстия в пораженной кости и хряще. Это создает путь для формирования новых кровеносных сосудов, доставляющих кислород и заживляющих кости.
- Фиксация отслоившейся кости и хряща с помощью штифтов и винтов.
- Замена отслоившейся кости и хряща трансплантатом для создания здоровой ткани в поврежденной области. Кости и хрящи берутся из другой части тела или из трупа. Врачи также могут взять образец здоровой кости и хряща у пациента и использовать его для выращивания новой кости и хряща в лаборатории.
После операции пациент будет пользоваться костылями в течение примерно шести недель, а затем будет проходить физиотерапию в течение двух-четырех месяцев для наращивания силы и восстановления объема движений в суставе.Пациент может быть в состоянии возобновить интенсивную физическую активность через четыре-пять месяцев после операции.
Профилактика
Можно ли предотвратить остеохондрит рассекающий? Может быть трудно предотвратить расслаивающий остеохондрит, поскольку его причины неизвестны. Маленькие дети, занимающиеся спортом, могут принять меры для защиты своих суставов, например, надев прокладки и защитное снаряжение. Для них также важно практиковать правильные физические приемы в своем виде спорта, делать растяжку и разминку перед активной физической нагрузкой, а также растяжку и заминку после нее.
Маленькие дети, занимающиеся спортом, могут принять меры для защиты своих суставов, например, надев прокладки и защитное снаряжение. Для них также важно практиковать правильные физические приемы в своем виде спорта, делать растяжку и разминку перед активной физической нагрузкой, а также растяжку и заминку после нее.
Перспективы/прогноз
Каков прогноз (перспективы) для человека с рассекающим остеохондритом?
Чем моложе пациент, тем больше шансов на полное выздоровление и возвращение к активности до травмы. Однако пациенту, возможно, придется отказаться от занятий спортом, требующих повторяющихся движений, таких как броски.
Взрослые чаще нуждаются в операции по поводу расслаивающего остеохондрита и имеют меньше шансов на полное выздоровление. Взрослые также более подвержены риску развития остеоартрита в поврежденном суставе.
Рассекающий остеохондрит обычно не возвращается после выздоровления пациента. Однако иногда кажется, что состояние излечивается только потому, что симптомы временно исчезают. В этих случаях симптомы могут вернуться со временем.
В этих случаях симптомы могут вернуться со временем.
Причины, симптомы, лечение и восстановление
Обзор
Что такое расслаивающий остеохондрит?
Рассекающий остеохондрит — это состояние, которое возникает в суставах (место, где конец одной кости встречается с концом другой кости), когда недостаток крови в суставе вызывает размягчение кости внутри.Это приводит к тому, что небольшой кусочек кости отмирает и отделяется от большей кости. Этот фрагмент кости вместе с хрящом, покрывающим и защищающим кость, может треснуть и оторваться.
Свободная кость и хрящ могут оставаться на месте или перемещаться в область сустава, что приводит к нестабильности сустава. Состояние оставляет поражение, когда кость и хрящ отделяются. Весь процесс может занять месяцы или даже годы, и симптомы могут проявиться через много времени.
Рассекающий остеохондрит обычно поражает колено в конце бедренной кости (бедро), лодыжку и локоть. Состояние также может возникать в других суставах, включая плечевой и тазобедренный.
Рассекающий остеохондрит обычно развивается только в одном суставе. Когда в одном суставе возникает только одно поражение, это состояние известно как спорадический расслаивающий остеохондрит.
Кто болеет рассекающим остеохондритом?
Рассекающий остеохондрит чаще всего возникает у детей и подростков в возрасте от 10 до 20 лет, особенно у молодых спортсменов или тех, кто физически активен.Однако заболевание может развиться у людей любого возраста.
В редких случаях рассекающий остеохондрит проявляется более чем в одном суставе и, возможно, более чем у одного члена семьи (семейный расслаивающий остеохондрит). Люди с этим типом расслаивающего остеохондрита обычно имеют низкий рост и склонность к развитию остеоартрита — разрушению костей и суставных хрящей — в раннем возрасте.
Симптомы и причины
Что вызывает расслаивающий остеохондрит?
Причины спорадического расслаивающего остеохондрита в основном неизвестны.Одно из возможных объяснений заключается в том, что повторная травма или нагрузка на сустав с течением времени — например, во время занятий спортом — могут привести к этому заболеванию.
Семейный рассекающий остеохондрит вызывается унаследованными мутациями (изменениями) гена ACAN, который является источником строительного хрящевого белка, называемого агреканом. Из-за мутации белок не может строить хрящи должным образом, поэтому хрящи становятся слабыми и дезорганизованными. Тем не менее, неясно, как слабый и дезорганизованный хрящ приводит к отделению костей и повреждениям.
Каковы симптомы расслаивающего остеохондрита?
Если отделенная кость и хрящ остаются близко к большей кости, симптомов может не быть. Если симптомы действительно существуют, они могут включать:
- Боль, слабость и/или припухлость в суставе, часто после физической или спортивной деятельности;
- Уменьшенный диапазон движений (дистанция, на которую обычно перемещается сустав), включая неспособность полностью разогнуть руку или ногу. Это более вероятно, если отслоившаяся кость и хрящ дрейфуют в суставную щель.
- Скованность в суставе после отдыха;
- Блокировка или заедание сустава в одном положении;
- Щелчок при перемещении сустава.

Диагностика и тесты
Как диагностируется расслаивающий остеохондрит?Для диагностики расслаивающего остеохондрита врач проведет медицинский осмотр и оценит стабильность сустава. Врач может назначить анализы, в том числе следующие:
- Рентгеновские снимки, позволяющие увидеть кость, определить местонахождение поражения и определить его размер.
- Магнитно-резонансная томография (МРТ) вместе с УЗИ. Они могут дать четкие изображения пораженного хряща и показать, переместились ли отслоившиеся кости и хрящи в суставную щель.
- Компьютерная томография (КТ), которая отображает больше внутренних деталей, включая кости, кровеносные сосуды и мягкие ткани, чем обычные рентгеновские снимки.
При подозрении на семейный рассекающий остеохондрит генетический тест может выявить изменения в генах, хромосомах и белках.
Управление и лечение
Как лечится расслаивающий остеохондрит? У детей и подростков младшего возраста спорадический расслаивающий остеохондрит обычно проходит сам по себе по мере взросления. Они могут облегчить боль и отек во время отдыха и перерыва от активной физической деятельности, такой как бег и прыжки. Врач может порекомендовать продаваемые без рецепта обезболивающие/противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®).
Они могут облегчить боль и отек во время отдыха и перерыва от активной физической деятельности, такой как бег и прыжки. Врач может порекомендовать продаваемые без рецепта обезболивающие/противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®).
Через 6–12 недель поврежденный сустав снова начинает нормально функционировать.Ребенок должен постепенно возобновлять занятия спортом, выполняя легкие упражнения (растяжка, плавание, езда на велосипеде или йога).
Если заживление идет медленно, врач может предложить использовать костыли или наложить на сустав скобу, шину или гипсовую повязку. Врач также может порекомендовать пациенту физиотерапию.
Врач может рекомендовать хирургическое лечение расслаивающего остеохондрита, если:
- Отдых и время не уменьшают боль и отек.
- Тесты показывают, что отслоившийся кусок кости и хряща перемещается в суставной щели.
- Отслоившаяся кость и хрящ больше 1 сантиметра в диаметре.
Операция часто проводится артроскопически (с помощью небольших инструментов и камеры через крошечные разрезы).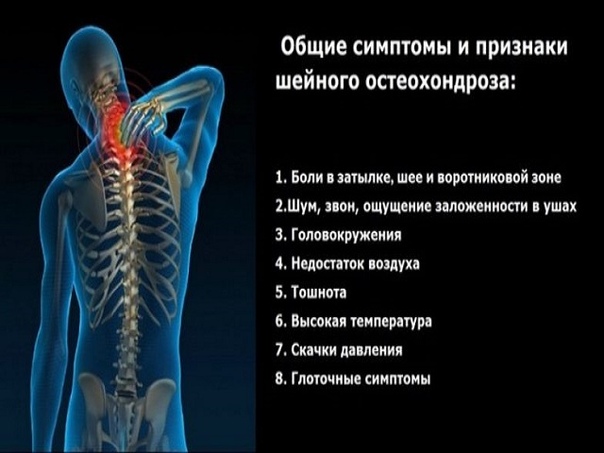 Существует три хирургических метода:
Существует три хирургических метода:
- Просверливание отверстия в пораженной кости и хряще. Это создает путь для формирования новых кровеносных сосудов, доставляющих кислород и заживляющих кости.
- Фиксация отслоившейся кости и хряща с помощью штифтов и винтов.
- Замена отслоившейся кости и хряща трансплантатом для создания здоровой ткани в поврежденной области. Кости и хрящи берутся из другой части тела или из трупа. Врачи также могут взять образец здоровой кости и хряща у пациента и использовать его для выращивания новой кости и хряща в лаборатории.
После операции пациент будет пользоваться костылями в течение примерно шести недель, а затем будет проходить физиотерапию в течение двух-четырех месяцев для наращивания силы и восстановления объема движений в суставе.Пациент может быть в состоянии возобновить интенсивную физическую активность через четыре-пять месяцев после операции.
Профилактика
Можно ли предотвратить остеохондрит рассекающий? Может быть трудно предотвратить расслаивающий остеохондрит, поскольку его причины неизвестны. Маленькие дети, занимающиеся спортом, могут принять меры для защиты своих суставов, например, надев прокладки и защитное снаряжение. Для них также важно практиковать правильные физические приемы в своем виде спорта, делать растяжку и разминку перед активной физической нагрузкой, а также растяжку и заминку после нее.
Маленькие дети, занимающиеся спортом, могут принять меры для защиты своих суставов, например, надев прокладки и защитное снаряжение. Для них также важно практиковать правильные физические приемы в своем виде спорта, делать растяжку и разминку перед активной физической нагрузкой, а также растяжку и заминку после нее.
Перспективы/прогноз
Каков прогноз (перспективы) для человека с рассекающим остеохондритом?
Чем моложе пациент, тем больше шансов на полное выздоровление и возвращение к активности до травмы. Однако пациенту, возможно, придется отказаться от занятий спортом, требующих повторяющихся движений, таких как броски.
Взрослые чаще нуждаются в операции по поводу расслаивающего остеохондрита и имеют меньше шансов на полное выздоровление. Взрослые также более подвержены риску развития остеоартрита в поврежденном суставе.
Рассекающий остеохондрит обычно не возвращается после выздоровления пациента. Однако иногда кажется, что состояние излечивается только потому, что симптомы временно исчезают. В этих случаях симптомы могут вернуться со временем.
В этих случаях симптомы могут вернуться со временем.
Причины, симптомы, лечение и восстановление
Обзор
Что такое расслаивающий остеохондрит?
Рассекающий остеохондрит — это состояние, которое возникает в суставах (место, где конец одной кости встречается с концом другой кости), когда недостаток крови в суставе вызывает размягчение кости внутри.Это приводит к тому, что небольшой кусочек кости отмирает и отделяется от большей кости. Этот фрагмент кости вместе с хрящом, покрывающим и защищающим кость, может треснуть и оторваться.
Свободная кость и хрящ могут оставаться на месте или перемещаться в область сустава, что приводит к нестабильности сустава. Состояние оставляет поражение, когда кость и хрящ отделяются. Весь процесс может занять месяцы или даже годы, и симптомы могут проявиться через много времени.
Рассекающий остеохондрит обычно поражает колено в конце бедренной кости (бедро), лодыжку и локоть. Состояние также может возникать в других суставах, включая плечевой и тазобедренный.
Рассекающий остеохондрит обычно развивается только в одном суставе. Когда в одном суставе возникает только одно поражение, это состояние известно как спорадический расслаивающий остеохондрит.
Кто болеет рассекающим остеохондритом?
Рассекающий остеохондрит чаще всего возникает у детей и подростков в возрасте от 10 до 20 лет, особенно у молодых спортсменов или тех, кто физически активен.Однако заболевание может развиться у людей любого возраста.
В редких случаях рассекающий остеохондрит проявляется более чем в одном суставе и, возможно, более чем у одного члена семьи (семейный расслаивающий остеохондрит). Люди с этим типом расслаивающего остеохондрита обычно имеют низкий рост и склонность к развитию остеоартрита — разрушению костей и суставных хрящей — в раннем возрасте.
Симптомы и причины
Что вызывает расслаивающий остеохондрит?
Причины спорадического расслаивающего остеохондрита в основном неизвестны.Одно из возможных объяснений заключается в том, что повторная травма или нагрузка на сустав с течением времени — например, во время занятий спортом — могут привести к этому заболеванию.
Семейный рассекающий остеохондрит вызывается унаследованными мутациями (изменениями) гена ACAN, который является источником строительного хрящевого белка, называемого агреканом. Из-за мутации белок не может строить хрящи должным образом, поэтому хрящи становятся слабыми и дезорганизованными. Тем не менее, неясно, как слабый и дезорганизованный хрящ приводит к отделению костей и повреждениям.
Каковы симптомы расслаивающего остеохондрита?
Если отделенная кость и хрящ остаются близко к большей кости, симптомов может не быть. Если симптомы действительно существуют, они могут включать:
- Боль, слабость и/или припухлость в суставе, часто после физической или спортивной деятельности;
- Уменьшенный диапазон движений (дистанция, на которую обычно перемещается сустав), включая неспособность полностью разогнуть руку или ногу. Это более вероятно, если отслоившаяся кость и хрящ дрейфуют в суставную щель.
- Скованность в суставе после отдыха;
- Блокировка или заедание сустава в одном положении;
- Щелчок при перемещении сустава.

Диагностика и тесты
Как диагностируется расслаивающий остеохондрит?Для диагностики расслаивающего остеохондрита врач проведет медицинский осмотр и оценит стабильность сустава. Врач может назначить анализы, в том числе следующие:
- Рентгеновские снимки, позволяющие увидеть кость, определить местонахождение поражения и определить его размер.
- Магнитно-резонансная томография (МРТ) вместе с УЗИ. Они могут дать четкие изображения пораженного хряща и показать, переместились ли отслоившиеся кости и хрящи в суставную щель.
- Компьютерная томография (КТ), которая отображает больше внутренних деталей, включая кости, кровеносные сосуды и мягкие ткани, чем обычные рентгеновские снимки.
При подозрении на семейный рассекающий остеохондрит генетический тест может выявить изменения в генах, хромосомах и белках.
Управление и лечение
Как лечится расслаивающий остеохондрит? У детей и подростков младшего возраста спорадический расслаивающий остеохондрит обычно проходит сам по себе по мере взросления. Они могут облегчить боль и отек во время отдыха и перерыва от активной физической деятельности, такой как бег и прыжки. Врач может порекомендовать продаваемые без рецепта обезболивающие/противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®).
Они могут облегчить боль и отек во время отдыха и перерыва от активной физической деятельности, такой как бег и прыжки. Врач может порекомендовать продаваемые без рецепта обезболивающие/противовоспалительные препараты, такие как ибупрофен (Advil®, Motrin®).
Через 6–12 недель поврежденный сустав снова начинает нормально функционировать.Ребенок должен постепенно возобновлять занятия спортом, выполняя легкие упражнения (растяжка, плавание, езда на велосипеде или йога).
Если заживление идет медленно, врач может предложить использовать костыли или наложить на сустав скобу, шину или гипсовую повязку. Врач также может порекомендовать пациенту физиотерапию.
Врач может рекомендовать хирургическое лечение расслаивающего остеохондрита, если:
- Отдых и время не уменьшают боль и отек.
- Тесты показывают, что отслоившийся кусок кости и хряща перемещается в суставной щели.
- Отслоившаяся кость и хрящ больше 1 сантиметра в диаметре.
Операция часто проводится артроскопически (с помощью небольших инструментов и камеры через крошечные разрезы). Существует три хирургических метода:
Существует три хирургических метода:
- Просверливание отверстия в пораженной кости и хряще. Это создает путь для формирования новых кровеносных сосудов, доставляющих кислород и заживляющих кости.
- Фиксация отслоившейся кости и хряща с помощью штифтов и винтов.
- Замена отслоившейся кости и хряща трансплантатом для создания здоровой ткани в поврежденной области. Кости и хрящи берутся из другой части тела или из трупа. Врачи также могут взять образец здоровой кости и хряща у пациента и использовать его для выращивания новой кости и хряща в лаборатории.
После операции пациент будет пользоваться костылями в течение примерно шести недель, а затем будет проходить физиотерапию в течение двух-четырех месяцев для наращивания силы и восстановления объема движений в суставе.Пациент может быть в состоянии возобновить интенсивную физическую активность через четыре-пять месяцев после операции.
Профилактика
Можно ли предотвратить остеохондрит рассекающий? Может быть трудно предотвратить расслаивающий остеохондрит, поскольку его причины неизвестны.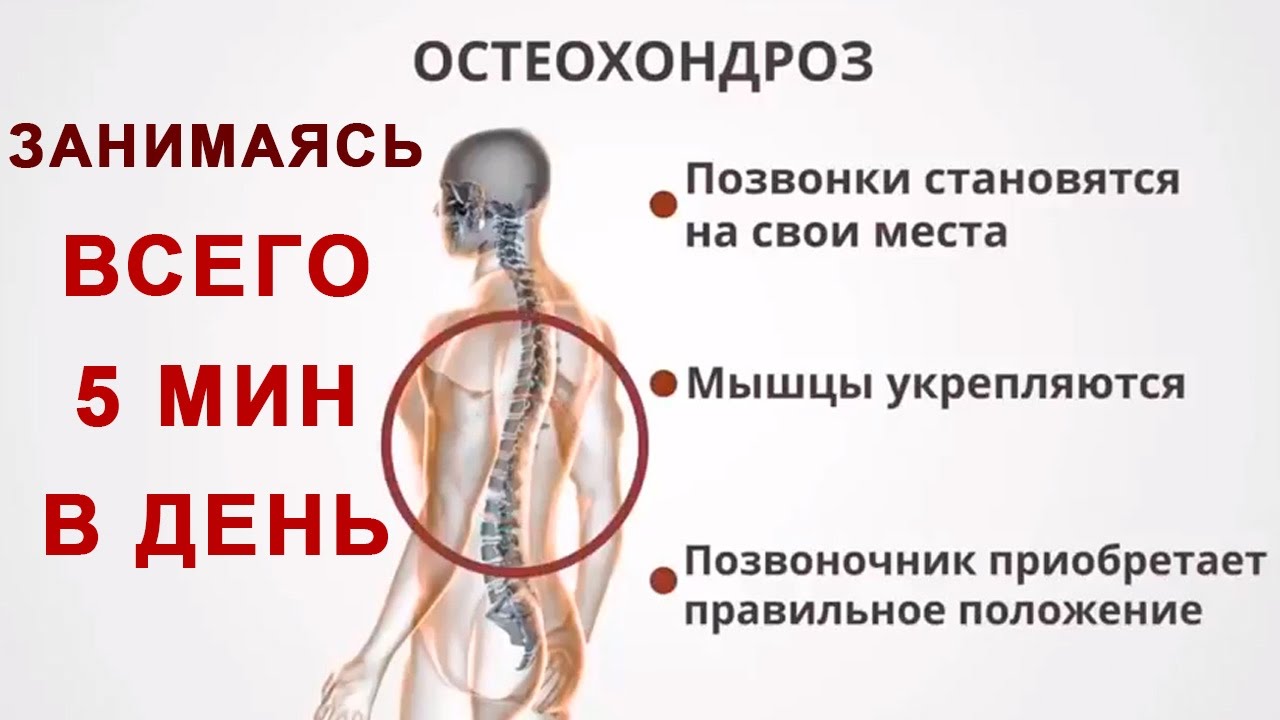 Маленькие дети, занимающиеся спортом, могут принять меры для защиты своих суставов, например, надев прокладки и защитное снаряжение. Для них также важно практиковать правильные физические приемы в своем виде спорта, делать растяжку и разминку перед активной физической нагрузкой, а также растяжку и заминку после нее.
Маленькие дети, занимающиеся спортом, могут принять меры для защиты своих суставов, например, надев прокладки и защитное снаряжение. Для них также важно практиковать правильные физические приемы в своем виде спорта, делать растяжку и разминку перед активной физической нагрузкой, а также растяжку и заминку после нее.
Перспективы/прогноз
Каков прогноз (перспективы) для человека с рассекающим остеохондритом?
Чем моложе пациент, тем больше шансов на полное выздоровление и возвращение к активности до травмы. Однако пациенту, возможно, придется отказаться от занятий спортом, требующих повторяющихся движений, таких как броски.
Взрослые чаще нуждаются в операции по поводу расслаивающего остеохондрита и имеют меньше шансов на полное выздоровление. Взрослые также более подвержены риску развития остеоартрита в поврежденном суставе.
Рассекающий остеохондрит обычно не возвращается после выздоровления пациента. Однако иногда кажется, что состояние излечивается только потому, что симптомы временно исчезают. В этих случаях симптомы могут вернуться со временем.
В этих случаях симптомы могут вернуться со временем.
Что такое рассекающий остеохондрит?
Рассекающий остеохондрит — болезненное заболевание суставов. Чаще всего это дети и подростки, которые активно занимаются спортом. Состояние чаще всего возникает в коленях, но у вашего ребенка также могут быть локтевые, голеностопные и другие суставы.
В большинстве случаев состояние улучшается, если дать суставу отдохнуть некоторое время. Но ваш врач может порекомендовать и другие вещи, которые могут помочь.
Причины
Проблема начинается, когда кость под твердой толстой тканью сустава, называемой хрящом, не получает достаточного кровотока. Это может привести к гибели кости. Когда это происходит, кости и хрящи могут оторваться. Это может быть болезненным и может помешать вашему ребенку очень хорошо двигать этим суставом.
Врачи точно не знают, что вызывает прекращение притока крови к части кости, но многие думают, что это происходит после слишком большой нагрузки на сустав. Дети могут заболеть рассекающим остеохондритом после травмы или когда они месяцами занимаются активными видами деятельности, такими как бег и прыжки.
Дети могут заболеть рассекающим остеохондритом после травмы или когда они месяцами занимаются активными видами деятельности, такими как бег и прыжки.
Симптомы
Боль и отек являются наиболее распространенными симптомами расслаивающего остеохондрита. Они могут вспыхнуть после физической активности, такой как подъем по лестнице или занятия спортом.
Другие симптомы могут включать:
- Слабость в суставе
- Вы не можете выпрямить сустав
- Он хрустит или блокируется в одном месте
Постановка диагноза
Если боль в суставах вашего ребенка не проходит или они больше не могут двигать суставом в полном объеме, вам следует записаться на прием к врачу.
Они проведут медицинский осмотр, а также могут заказать рентген или другое сканирование, чтобы заглянуть внутрь этой области.
Они проверят, отломился ли фрагмент кости частично или полностью, и движется ли этот фрагмент внутри сустава или нет.
Прежде чем обратиться к врачу вашего ребенка, запишите его симптомы, когда они начались и могут ли они быть связаны с травмой.
Лечение
Целью лечения является облегчение боли и возвращение ребенку возможности нормально пользоваться суставом.
У большинства детей и подростков с рассекающим остеохондритом кость может срастись сама по себе в покое и за счет защиты сустава. Это может означать, что вашему ребенку придется носить шину, гипсовую повязку или скобу или использовать костыли в течение нескольких недель.
Другим вариантом является физиотерапия для укрепления сустава и улучшения его подвижности.
Ваш ребенок, скорее всего, почувствует себя лучше после 2–4 месяцев отдыха и терапии.
Однако некоторым детям требуется операция, если:
- Боль не проходит
- Фрагмент кости застревает в суставе
- Отломок перемещается в суставе
- Фрагмент больше 1 сантиметра (чуть менее половины дюйма), особенно у подростков старшего возраста.
Многие врачи захотят попробовать другие методы лечения в течение 4–6 месяцев, прежде чем рекомендовать операцию.
Хирургия рассекающего остеохондрита
Существует несколько видов операций, которые могут помочь. К ним относятся:
- Сверление кости в суставе для создания новых путей для кровотока
- Использование штифтов или винтов для удержания мертвой кости на месте
- Замена поврежденной кости или хряща новой тканью, называемой трансплантатом . Это может привести к росту здоровой кости.
После операции вашему ребенку нужно будет дать суставу отдохнуть, а затем пройти физиотерапию, чтобы увеличить его силу и диапазон движений.
Многие дети могут постепенно снова начать заниматься спортом через 4–5 месяцев после операции.
Остеохондроз: основы практики, патофизиология, этиология
Автор
Маниш Кумар Варшни, MBBS, MRCS Ассистент профессора кафедры ортопедии Медицинского колледжа Леди Хардиндж и ассоциированных больниц, Индия
Раскрытие информации: ничего не подлежит раскрытию.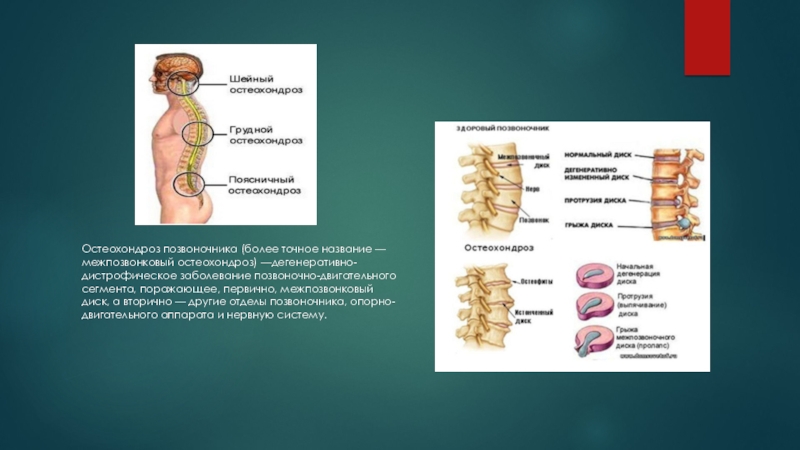
Соавтор (ы)
Шах Алам Хан, MBBS, MS, MRCS (Edin), MCh (Orth), FRCS доцент кафедры ортопедии, Всеиндийский институт медицинских наук, Индия
Раскрытие информации: ничего не подлежит раскрытию.
Ашок Кумар, MBBS Старший резидент, отделение ортопедии, Всеиндийский институт медицинских наук, Индия
Раскрытие информации: Нечего раскрывать.
Прашант Инна, MBBS, MS, DNB Консультант по детской ортопедической хирургии, больницы Манипал в Бангалоре и больницы доктора Малати Манипал, Индия
Прашант Инна, MBBS, MS, DNB является членом следующих медицинских обществ: Медицинский совет Индия, Индийская ортопедическая ассоциация, Национальная академия медицинских наук (Индия)
Раскрытие информации: Нечего раскрывать.
Редакционная коллегия специалистов
Франсиско Талавера, PharmD, PhD Адъюнкт-профессор Фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получал зарплату от Medscape за трудоустройство. для: Медскейп.
для: Медскейп.
Ян Д. Дики, доктор медицинских наук, FRCSC, LMCC Хирург-ортопед, Colorado Limb Consultants, Денверская клиника конечностей, подвергающихся риску; Медицинский директор, Denver Sarah Cannon Sarcoma Network; Штатный хирург, отделение ортопедии, Пресвитерианская больница/больница Святого Луки; Адъюнкт-профессор кафедры химической и биологической инженерии Университета штата Мэн
Ян Дики, доктор медицинских наук, FRCSC, LMCC является членом следующих медицинских обществ: Канадская ортопедическая ассоциация, Общество хирургов-ортопедов штата Мэн, Ассоциация выпускников клиники Майо, Опухоли опорно-двигательного аппарата. Общество, Ортопедическое общество Новой Англии, Королевский колледж хирургов Канады
Раскрытие информации: Получил гонорар от Stryker Orthopedics за консультацию; Получал гонорары от Cadence за выступления и преподавание; Получил грант / средства на исследования от Wright Medical для исследований; Получил гонорары от Angiotech за выступления и преподавание; Получал гонорары от Ферринга за выступления и преподавание.
Главный редактор
Harris Gellman, MD Хирург-консультант, Broward Hand Center; Добровольный клинический профессор ортопедической хирургии и пластической хирургии, кафедры ортопедической хирургии и хирургии, Университет Майами, Медицинская школа Леонарда М. Миллера; Клинический профессор хирургии, Нова Юго-Восточная медицинская школа
Харрис Геллман, доктор медицины, является членом следующих медицинских обществ: Американская академия медицинской акупунктуры, Американская академия хирургов-ортопедов, Американская ортопедическая ассоциация, Американское общество хирургии кисти, Арканзас. Медицинское общество, Медицинская ассоциация Флориды, Ортопедическое общество Флориды
Раскрытие информации: Нечего раскрывать.
.







 Возникает по причине защемления корней спинного мозга, может распространяться только на одну сторону бедра. Боли при остеохондрозе бывают ноющими или простреливающими;
Возникает по причине защемления корней спинного мозга, может распространяться только на одну сторону бедра. Боли при остеохондрозе бывают ноющими или простреливающими;