восстановление после операции, половая жизнь и последствия для женщины
Оглавление
Операция по удалению матки (гистерэктомия, экстирпация матки) является одной из самых распространенных в оперативной гинекологии. Она производится в том случае, когда все другие возможные способы показали свою неэффективность, и зачастую, речь идет о спасении жизни женщины. В некоторых случаях во время этой операции кроме матки удаляют также маточные трубы и яичники (овариэктомия).
Удаление матки – наверное, одно из самых трудных испытаний в жизни женщины любого возраста. Какими бы не были показания к данной операции, редкая женщина безучастно относится к радикальному хирургическому вмешательству. Чаще всего пациентки страшатся физического дискомфорта и болевых ощущений, переживают разнообразные страхи, чувство растерянности и неполноценности, многие ощущают эмоциональную подавленность в силу отсутствия информации. Так что же представляет собой операция по удалению матки, какие существуют показания для ее проведения, и как жить полноценной жизнью после перенесенной операции?
Когда удаляют матку?
Показаниями к проведению гистерэктомии являются следующие заболевания:
- Злокачественная опухоль (рак) тела или шейки матки
- Эндометриоз или аденомиоз (в случае длительного сильного кровотечения)
- Доброкачественная опухоль матки (фибромиома) в перименопаузе или менопаузе
- Выпадение или выраженное опущение матки
- Постоянные тазовые боли, вызванные патологией матки
- Иногда операция по удалению матки проводится сразу после тяжелых родов.
 Ситуация довольно редкая, но имеет место быть
Ситуация довольно редкая, но имеет место быть
Операция по удалению матки
Зачастую выбор способа проведения операции зависит опыта хирурга. Также, всегда принимают во внимание причины, по которым операция назначается. И, конечно же, многое зависит и от общего состояния здоровья женщины. Вот почему на стадии выбора «своего» доктора следует быть особенно внимательными и задавать как можно больше вопросов. Со специалистом необходимо обсудить все детали и в частности – вид операции.
Операция по удалению матки может быть абдоминальной (то есть через разрез на передней брюшной стенке), влагалищной (все швы остаются внутри влагалища и совсем не заметны) или лапароскопической (через небольшие разрезы на коже живота). Вид процедуры зависит от формы заболевания, стадии его развития и общего состояния здоровья пациентки. Все они выполняются под общим наркозом. Конечно же, малоинвазивные операции выглядят более привлекательно, но следует помнить, что в некоторых случаях лапароскопическая операция невозможна.
Минимально инвазивные методы удаления матки имеют множество преимуществ по сравнению с традиционной открытой гистерэктомией. Восстановление после такой операции проходит быстрее, пациенткам нужно меньше времени оставаться в стационаре; кроме того, после операции пациентки меньше испытывают болевой синдром. Риск инфекций при минимально инвазивных процедурах существенно ниже, чем при традиционных открытых операциях.
Последствия удаления матки
В результате удаления матки женщина забывает о прорывных кровотечениях, болях в животе, смещении внутренних органов из-за фибромы, тяжелом течении предменструального синдрома.
После удаления матки у женщин возникает целый ряд вопросов, которые они не всегда готовы обсуждать с хирургом. Они касаются и здоровья, и внешнего вида, и сексуальных отношений и качества жизни после операции в целом.
Основные последствия удаления матки вполне очевидны. Устраняется причина заболевания.
После операции по удалению матки, велика вероятность проявления следующих симптомов:
- Боли после удаления матки (могут быть связаны с плохим заживлением рубца или образованием спаек после операции)
- Выделения после удаления матки (могут быть вызваны тем, что работа яичников не затронута и на шейку матки влияют половые гормоны)
- Кровотечения после удаления матки (иногда продолжаются до четырех недель, их усиление – опасный признак)
Осложнения после удаления матки
Осложнения после удаления матки, которые требует незамедлительного визита к врачу:
- Сильные кровотечения
- Нагноения швов
- Воспалительные процессы в паховых лимфатических узлах
- Повышение температуры тела
- Сильные и резкие боли (которые нельзя снять лекарственными препаратами)
- Нарушение акта мочеиспускания
- Покраснение и боли в области голени (вероятный признак образования тромбов)
Осложнения после удаления матки, чаще всего вызваны физиологическими последствиями операции, так как наблюдается нарушение положения мочевого пузыря и кишечника. Ослабевают мышцы тазового дна и бывают уже не в состоянии поддерживать влагалище. Поэтому, реабилитация после операции обязательно включает в себя упражнения по системе Кегеля.
Ослабевают мышцы тазового дна и бывают уже не в состоянии поддерживать влагалище. Поэтому, реабилитация после операции обязательно включает в себя упражнения по системе Кегеля.
И хотя, удаление матки – это достаточно распространенная и безопасная операция, которая обычно не вызывает серьезных проблем у подавляющего большинства женщин, прошедших ее, тем не менее, иногда удаление матки может иметь следующие осложнения:
- Недержание мочи
- Выпадение влагалища
- Образование свища (аномальный канал, соединяющий влагалище и мочевой пузырь)
- Хронические боли
Следует помнить, что все прогнозы может сделать специалист только после консультации и обследования пациентки. К сожалению, многие женщины, послушав рассказы про ужасы операции или послеоперационного периода (или проведя настоящее расследование в Интернете), испугавшись, затягивают с принятием решения и откладывают необходимое лечение. Но здесь всегда следует помнить о том, что игнорирование проблемы – не решает проблему.
Удаление матки – жизнь после операции
Многие женщины полагают, что после удаления матки их половая жизнь завершается. Это далеко не так, если сама женщина понимает необходимость операции и справляется с депрессией.
Зачастую, многие женщины после операции по удалению матки могут испытывать симптомы климакса. Так как удаление матки влечет за собой нарушение кровоснабжения в яичниках, то это влияет на их функцию: даже в случае сохранения яичников, климакс у женщин, перенесших удаление матки, наступает на несколько лет раньше, чем это случилось бы без операции. Если проводилась тотальная гистерэктомия (удаление матки и яичников), то впоследствии развивается хирургический климакс. Это состояние может сопровождаться всеми симптомами, которые проявляются в период менопаузы -эмоциональными расстройствами (депрессиями, тревожностью), приливами, перебоями в работе сердечно-сосудистой системы, остеопорозом..gif)
К группе риска по развитию атеросклероза сосудов и остеопороза также попадают женщины с удаленной маткой. Для профилактики развития указанных проблем необходимо начинать прием соответствующих препаратов буквально через несколько месяцев после операции. Во избежание быстрого набора веса, следует соблюдать диету с ограниченной калорийностью (уменьшенным содержанием жиров и легкоусвояемых углеводов), а также показаны регулярные физические нагрузки (зарядка, бассейн).
Половая жизнь после удаления матки
Только при полной гистерэктомии (с удалением яичников и маточных труб) у женщин могут возникнуть проблемы в сексуальной жизни после операции – чаще всего это выражается в сухости влагалища и снижении полового влечения (либидо).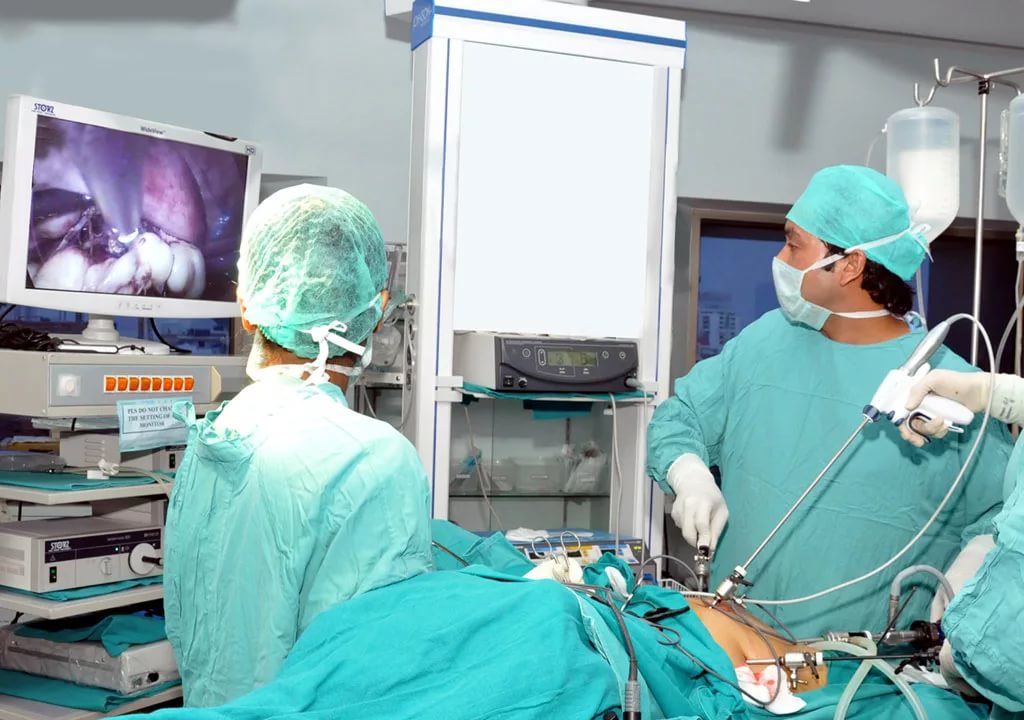
Несмотря на распространенное мнение, половая жизнь женщины после гистерэктомии не заканчивается! Когда организм полностью восстановится, женщина может жить полноценной сексуальной жизнью. Если в ходе операции была удалена часть влагалища, то женщина может испытывать болезненные ощущения во время занятия сексом.
Однако, большую проблему представляют психологические последствия удаления матки. У некоторых женщин, перенесших операцию, на фоне депрессивных расстройств наблюдается значительное снижение полового влечения и они полностью утрачивают интерес к сексу. Часть женщин, напротив, отмечает усиление полового влечения и улучшение качества сексуальной жизни (отсутствие боли и зачастую уменьшение объема живота – при удалении крупной миомы, идут на пользу). Применять контрацептивы после гистерэктомии не нужно, поскольку в результате проведения операции женщина не может забеременеть.
Профилактика удаления матки
Профилактикой удаления матки могут быть общие рекомендации для всех женщин:
- Здоровый образ жизни
- Систематическое наблюдение у опытного гинеколога
- Своевременное лечение гинекологических заболеваний
- Отсутствие самолечения
- Гигиена интимной сферы
- Контроль веса
- Регулярное прохождение скринингов (в том числе и онкологических)
И еще, многие специалисты сталкиваются с ситуациями, когда женщины в поисках хорошего специалиста, на самом деле ищут доктора, который скажет им то, что они хотят услышать.
Гистерэктомия в Перми
Печальная медицинская статистика последних пяти лет показывает, число онкологических заболеваний у женщин неуклонно растет. При этом все чаще врачи ставят диагноз «рак шейки матки» даже молодым женщинам.
Одним из методов лечения подобных раковых опухолей является гистерэктомия – хирургическое удаление матки.
В каких случаях применяется гистерэктомия?
Полное или частичное удаление матки применяется только в тех случаях, когда медикаментозное и иные методы лечения не имели успеха, болезнь прогрессирует, негативно сказываясь на качестве жизни пациентки, а также имеется риск летального исхода.
Помимо случаев развития раковой опухоли в теле матки, показаниями к применению гистэроскопии являются:
- рак других органов репродуктивной системы;
- выпадение матки;
- эндометриоз;
- миома;
- хроническое кровотечение;
- необъяснимые хронические тазовые боли;
- неконтролируемое маточное кровотечение после кесарева сечения.
Типы гистерэктомии и способы проведения операции
В зависимости от диагноза и степени поражения репродуктивных органов применяют следующие виды гистерэктомии:
- субтотальная – удаляется матка, шейка при этом остается;
- тотальная – полное ампутирование матки и шейки;
- радикальная – удаление матки вместе с яичниками и трубами.
Операция может быть выполнена тремя различными способами:
- Вагинальная гистерэктомия – удаление поврежденных органов осуществляется через разрез во влагалище.
- Лапароскопическая операция – наиболее щадящий (малоинвазивный) способ, при котором лапароскопические инструменты вводятся в полость матки через микроразрезы в брюшной полости.

- Абдоминальная гистерэктомия – открытая операция, которая проводится при помощи разреза брюшной полости.
Способ удаления матки подбирается исключительно специалистом в зависимости от конкретных показаний и индивидуальных особенностей пациентки. В настоящее время наиболее предпочтительным является лапароскопический метод, который за счет применения инновационных технологий наименее травматичен, а, следовательно, послеоперационная реабилитация проходит в более короткие сроки.
Квалификация наших специалистов, многолетний опыт, а также техническое оснащение клиники позволяют нам проводить самые сложные гинекологические операции, без которых зачастую невозможно восстановление и сохранение женского здоровья.
Запись на консультацию по телефону: 260-60-60
Записаться на приём
последствия, риски и в чём опасность операции
Время на чтение: 13 минут
АА
4506
Отправим материал вам на:Организм человека является сложным механизмов, который осуществляет множество функций для того, чтобы вести нормальный образ жизни и хорошо себя чувствовать. Все органы, которые находятся на теле человека, так или иначе выполняют определенную роль и отвечают за функционирование соответствующей системы.
Все органы, которые находятся на теле человека, так или иначе выполняют определенную роль и отвечают за функционирование соответствующей системы.
Но часто происходит и такое, что болезнь одного органа может стать причиной многих других сопутствующих причин, а провальные попытки терапии только усложнят ситуацию и приведут к необратимым последствиям.
В таких ситуациях только удаление, точнее, полное или частичное иссечение тканей органа может избавить человека от страданий и предотвратить появления последствий, в числе которых может быть смерть.
Удаление матки после 60
Часто в возрасте старше 45 лет женщины утрачивают способность иметь детей. Именно поэтому шанс зачать намного уменьшается. Но именно на этот возраст врачи обращают больше всего внимания потому, что в 60 или даже в 50 лет есть огромный риск стать жертвой проблем с работой матки, труб, яичников и других частей тела.
Это случается из-за изменений в гормональном фоне, дефицита гормонов, которые вырабатывает организм женщины, у которой еще не наступила менопауза.
С возрастом вся репродуктивная система женщины больше всего подвергается инфекциям и болезням. Ткани органов утрачивают свою эластичную структуру и могут деформироваться под разными раздражителями.
Хирургические способы, используемые при опухолях, образованиях, кровотечениях, иногда могут спасти жизнь женщине. Процедура иссечения матки осуществляется только тогда, когда хирург уверен, что другого выхода нет.
Около 50% случаев гистерэктомия выполняется из-за миомы матки, в 30% – при угрожающих жизни состояниях, при этом в некоторых странах удаляют матку после 50 лет для профилактики онкологических болезней. По этим источникам можно предположить, что во многих ситуациях иссечения матки можно избежать и использовать другие способы лечения болезней.
Высокая частота удаления матки после 60 лет охарактеризована недооценкой важности органа. Половина докторов относится к матке, как к органу, который нужен только для вынашивания малыша и участия в родах. Более того, многие считают, что гистерэктомия является простой операцией, но это ошибочное мнение.
Более того, многие считают, что гистерэктомия является простой операцией, но это ошибочное мнение.
Это одна из стандартных хирургических вмешательств, но она требует серьезной теоретической и практической подготовки, соблюдения правил и техники безопасности, так как недостаточные здания и опыт хирурга может привести к серьезным осложнениям, отрицательно воздействующим на дальнейшую жизнь женщины.
При этом матка участвует в регуляции разных процессов в организме, половина из которых до конца не изучена. Поэтому при малейшей возможности нужно бороться за сохранение органа до конца.
Удаление матки после 60 лет является частым вмешательством в гинекологии, которое выполняется по жизненным показаниям. Оно выполняется в крайнем случае, так как способно спровоцировать ряд отрицательных последствий для организма и дальнейшую перестройку в нем, особенно, если у пациентки еще не было климакса.
Итак, какие последствия ждут человека после удаления матки после 60 лет? С чем связана такая тяжелая непереносимость этой операции и к чему готовиться?
Осложнения
Период восстановления после такой операции составляет от 2 до 3 месяцев, все зависит от ее объема, вида и особенностей организма. В течение этого времени швы полностью затягиваются. Нормальным считается, если в течение первой недели после вмешательства присутствует боль в нижней части живота, причем не очень сильная.
В течение этого времени швы полностью затягиваются. Нормальным считается, если в течение первой недели после вмешательства присутствует боль в нижней части живота, причем не очень сильная.
Также на этом этапе может быть минимальное кровотечение и увеличение количества вагинальных выделений. Боль может возникнуть и позже в течение этого времени, но теперь она должна быть кратковременной.
Боль
Как было уже сказано выше, боль после такого вмешательства может присутствовать, и это нормально. Более или менее сильную выраженность и длительность она имеет в первую неделю после операции. Если сильные боли сохраняются на долгое время, то это может говорить о формировании устойчивого болевого синдрома, который появляется из-за травмирования нервной системы на момент вмешательства.
Во многих ситуациях, такое состояние проходит само, и специального лечения не требуется. Но при появлении этих симптомов нужно обратиться к доктору, так как они могут свидетельствовать о возникновении воспалительного процесса.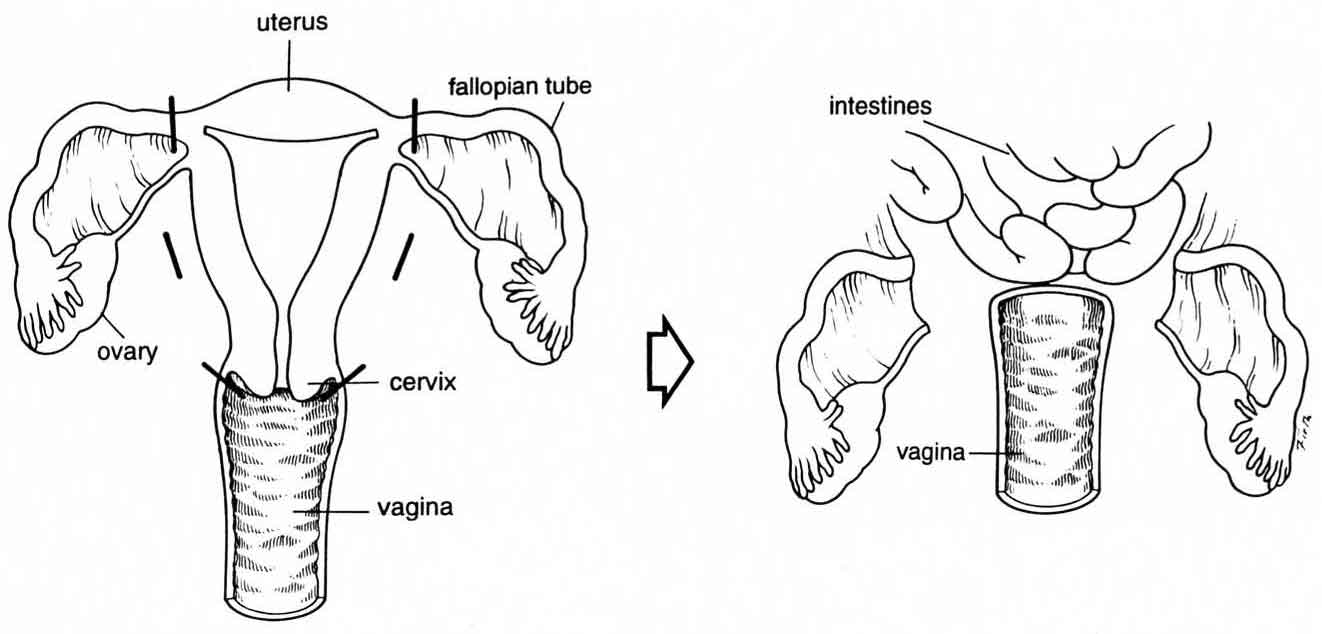
Нарушение мочеиспускания
Почти во многих ситуациях такое вмешательство сопровождается нарушениями мочеиспускания, которые состоят в его учащении или ослаблении тонуса уретры, в итоге может возникнуть недержание мочи. Это связано с общим снижением тонуса малого таза, которое провоцирует появление недержания.
Синяки
Особенно, синяки видны при лапаротомии. Они появляются в месте швов из-за травмирования кровеносной системы в коже и ее сосудов. Они обычно небольшие и поверхностные, затрагивают только кожу. Особого лечения не требуется, они рассасываются сами через пару недель.
Тромбоз на голенях
Тромбоз может появиться из-за неудачной или неправильной перевязки больших сосудов и маточной артерии. Так как артерия принимает участие в кровоснабжении нижних конечностей, ее неправильная перевязка приводит к нарушению кровоснабжения в них, в результате чего может образоваться тромбоз.
Сухость влагалища
Такие последствия удаления матки встречаются тогда, когда был удален орган вместе с придатками, в частности, с яичниками. Эти парные органы вырабатывают женский половой гормон эстроген, который еще отвечает за состояние слизистых оболочек влагалища. При прекращении его синтеза в организме, происходят разные изменения, как при климаксе, когда работа яичников увядает естественным образом.
Среди симптомов такого состояния является сухость влагалища. Лечить это состояние можно при помощи гормональной терапии эстрогенами и иногда прогестеронами. Такое лечение помогает организму более плавно перестроиться в режим работы без эстрогена.
Кровотечение
Кровотечение является одним из самых частых последствий, которые могут появиться при любом хирургическом вмешательстве. Это связано с низкой свертываемостью крови или плохом коагулировании, или легированием сосудов. В этой ситуации оно появляется еще на момент вмешательства или после него.
Если кровотечение появляется через какое-то время после вмешательства, то это может говорить о нарушении целостности швов, к примеру, из-за нарушения рекомендаций в период реабилитации, или при низком качестве швов. Если кровотечение после операции длится долгое время (больше 3 дней) и обильное, то нужно обратиться к доктору.
Если кровотечение после операции длится долгое время (больше 3 дней) и обильное, то нужно обратиться к доктору.
Другие последствия после удаления матки
Возможны и другие серьезные последствия после удаления матки, среди которых можно выделить следующее:
- последствия наркоза вплоть до остановки дыхания;
- заражение инфекциями в момент операции;
- появление воспалительного процесса при низком тканевом иммунитете организма;
- психологическая травма, которая требует помощи психолога;
- снижение сексуальной активности, которое исправляется гормональными средствами.
Также в некоторых ситуациях появляются и другие последствия, которые не зависят от пациента, и отражают профессионализм доктора, к примеру, повреждения органов, находящиеся рядом.
Преждевременный климакс
Состояние, которое появляется при иссечении яичников вместе с маткой. Как было упомянуто выше, яичники формируют женский половой гормон – эстроген. В норме его формирование и содержание в организме постепенно снижается после 40 лет, и в возрасте 55 лет он исчезает.
В норме его формирование и содержание в организме постепенно снижается после 40 лет, и в возрасте 55 лет он исчезает.
Это обусловлено климаксом, который имеет характерные признаки, и окончанием менструации. При иссечении яичников эстроген уходит из организма резко, что приводит к вынужденной и быстрой перестройки, в результате которой появляются неприятные симптомы:
- завершения менструального цикла;
- снижение сексуальной активности;
- стремительный набор массы тела;
- приливы;
- повышенное артериальное давление;
- бессонница;
- уменьшение тонуса мышц малого таза;
- нарушение мочеиспускания;
- скачки настроения, депрессия, апатия.
Такое состояние можно легко исправить при помощи комбинированных оральных контрацептивов, выписанных доктором. Эти лекарства имеют в составе женские половые гормоны: прогестерон и эстроген. Их применение позволяет перейти в климактерический период плавно и менее ощутимо, так как гормоны из них временно заменяются натуральными. Но эти препараты также повышают протяженность этой перестройки.
Но эти препараты также повышают протяженность этой перестройки.
Скачки настроения
Данное явление тесно связано с гормональной перестройкой организма, которая осуществляется из-за преждевременного климакса после удаления матки. Скачки настроения в этой ситуации считаются признаками климакса.
- обидчивость;
- повышенная тревожность;
- раздражительность;
- депрессия и апатия;
- плаксивость.
Часто такие явления дополняются систематическими нарушениями сна, бессонницей, прерывистым сном. Но иногда такое явление сопровождается постоянной сонливостью.
Последствия в зависимости от типа операции
Данная операция может иметь разные виды и объемы. Ниже мы представим возможные схемы проведения операции. В зависимости от того, какой объем имело вмешательство, создаются те или другие характерные последствия.
Субтотальная гистерэктомия
Самое минимальное по объему вмешательство – удаляется только тело матки, при этом сохраняются придатки и шейка. Данное вмешательство не приводит к раннему климаксу или гормональному сбою. Последствия, которые могут появиться, это болевой синдром, тромбоз, кровотечение и синяки.
Данное вмешательство не приводит к раннему климаксу или гормональному сбою. Последствия, которые могут появиться, это болевой синдром, тромбоз, кровотечение и синяки.
Нарушение в мочеиспускании происходит редко. В общем, данная операция имеет короткий период реабилитации и легко переносится пациентами.
Тотальная гистерэктомия
При такой операции иссекается сама полость матки и ее шейка. После него могут появиться такие же последствия, что и в предыдущем варианте. Преждевременного климакса или гормонального сбоя также нет.
Но за счет удаления шейки вероятны некоторые изменения в ощущениях на момент интимного процесса. Такое вмешательство также легко переносится и имеет период реабилитации протяженностью в 2 месяца.
Гистеросальпингоовариэктомия
При такой способе операции удаляется тело матки, маточные трубы, яичники, но не трогают шейку матки. Это одна из самых тяжелых и объемных операций. Время периода реабилитации составляет 3 месяца.
Кроме традиционных вероятных последствий (кровотечение, заражение, тромбоз), может возникнуть сбой в гормональной системе, наступить преждевременный климакс со всеми вытекающими признаками, описанными выше.
Радикальная гистерэктомия
Данная операция немного похожа на предыдущую, но отличается еще большим объемом, так как, кроме тела матки и придатков, удается ее шейка. Здесь присутствуют отрицательные последствия, что и в предыдущем варианте, но также вероятны некоторые изменения ощущений во влагалище из-за иссечения шейки. Период восстановления длительный и с трудом переносится.
Период восстановления после удаления матки после 60 лет
Период реабилитации после удаления матки является длительным и требует соблюдения многих рекомендаций. Это охарактеризовано замедленными процессами восстановления и регенерации в этом возрасте, слабостью мышц, нарушением обмена веществ, сопутствующей патологией и другими причинами.
Период реабилитации делится на ранний и поздний этапы. Ранний этап начинается после вмешательства, его протяженность зависит от объема операции, техники ее проведения, общего состояния пациентки. Чаще всего он составляет 10 дней.
Поздний этап длится до двух месяцев, но его длительность может увеличиться, если пациентка не будет выполнять рекомендации доктора. На протяжении всего периода восстановления женщине нужно:
На протяжении всего периода восстановления женщине нужно:
- носить специальное утягивающее белье и бандаж;
- ограничить тяжелые физические нагрузки и поднятие тяжелых предметов;
- на время воздержаться от интимного контакта;
- больше отдыхать;
- поддерживать тонус мышц с помощью специальных упражнений;
- не ходить в баню, сауну, бассейн;
- соблюдать рацион, который стимулирует работу кишечника;
- следить за своим состоянием и своевременно уведомлять доктора о настораживающих признаках.
Любые вмешательства, которые осуществляются после 60 лет, связаны с серьезными последствиями для здоровья, так как в организме превалируют процессы старения над процессами регенерации. Поэтому, если есть возможность избежать хирургического вмешательства и убрать болезнь другими способами, то нужно их использовать. Особенно, это касается миомы матки.
Современным и продуктивным способом терапии в этом случае считается эмболизация маточных артерий, которая намного проще переносится пациентами. При этом эмболизация помогает устранить отрицательные симптомы миомы, снизить ее размеры, улучшить общее самочувствие и не допустить рецидива миоматозных узлов.
При этом эмболизация помогает устранить отрицательные симптомы миомы, снизить ее размеры, улучшить общее самочувствие и не допустить рецидива миоматозных узлов.
Многих пациентов интересует вопрос стоимости способов лечения. На сайтах часто встречаются запросы: сколько стоит удаление матки. Эмболизация маточных артерий считается современной методикой, при которой применяются дорогие материалы и техника, поэтому стоимость выше других способов лечения.
Хотя цена гистерэктомии может сильно отличаться в различных клиниках и достигать больших значений, но разве стоимость лечения может быть выше вашего собственного здоровья и дальнейшей жизни? Более того, такая объемная серьезная операция после 60 лет не может пройти бесследно.
Выбирая способ лечения, необходимо учитывать все последствия и осложнения, а не только его цену. Принимать решение нужно при наличии достоверной информации обо всех методиках лечения, их прогнозах и результатах.
Рейтинг автора
Написано статей
Лапароскопия миомы матки, гистероскопические операции при миоме матки в Москве
Высокотехнологичные операции
Высокая квалификация специалистов госпиталя позволяет оперативно осваивать и применять самые передовые методы хирургического лечения миомы, среди которых:
Лапароскопическая миомэктомия, при которой удаление миоматозных узлов проводится с помощью лапароскопа (жесткого эндоскопа), обеспечивающего обзор операционного поля на мониторе с многократным увеличением. Операция выполняется всего через четыре небольших (до 1 см) прокола в области передней брюшной стенки.
Операция выполняется всего через четыре небольших (до 1 см) прокола в области передней брюшной стенки.
Гистерорезектоскопия — малоинвазивное удаление миоматозных узлов, расположенных в подслизистом слое матки, под контролем зрения, который обеспечивается путем введения в полость матки эндоскопического инструмента — гистероскопа.
Комбинированная гистерэктомия — удаление матки с помощью двух доступов: вагинального и лапароскопического. Использование комбинированного доступа дает возможность сначала аккуратно и без натяжения выделить в малом тазу матку, после чего извлечь ее влагалищным доступом, лапароскопически зафиксировав культю влагалища и шейки матки к крестцово-маточным и круглым связкам. Так предотвращается послеоперационное опущение органов малого таза (мочевого пузыря, прямой кишки и др.), купола влагалища и образование спаек.
Вагинальная гистерэктомия (без опущения) — удаление матки размерами до 15–16 недель беременности проводится только влагалищным доступом.
Лапароскопическое удаление миомы матки — это самая современная технология оперативного вмешательства с возможностью зрительного контроля, которая имеет ряд преимуществ по сравнению с другими методами:
- малоинвазивный, щадящий характер операции по удалению миоматозных узлов не оставляет на коже значимых послеоперационных шрамов;
- бережная, органосохраняющая технология операции позволяет сократить срок пребывания в стационаре;
- быстрое восстановление снижает срок временной нетрудоспособности;
- существенно снижается риск развития послеоперационных осложнений — кровотечения, кишечной непроходимости, спаечной болезни и др.;
- быстрое восстановление репродуктивной функции: планировать беременность можно через 6 месяцев после операции.
Сочетанные операции
Специалисты Клинического госпиталя на Яузе при лапароскопии по поводу миомы в обязательном порядке проводят одновременный осмотр всех внутренних половых органов и в случае обнаружения сопутствующей патологии применяют меры для устранения проблемы.
Методом лапароскопии при наличии эндометриоза удаляются патологические очаги, при обнаружении спаек проводится их иссечение и восстановление проходимости труб, при выявлении кисты производится ее удаление с сохранением здоровой ткани яичника.
Преимущества лапароскопии в Клиническом госпитале на Яузе
Операционные нашего госпиталя созданы в соответствии со строгими мировыми стандартами качества — устойчивые к инфекциям бесшовные монолитные конструкции, 5 уровней стерильности благодаря специализированной системе вентиляции, обеспечивающей высокий уровень бактериальной защиты.
Операционный блок оснащён инновационным оборудованием: хирургической техникой признанных мировых лидеров в производстве медицинского оборудования — «Karl Storz», «Covidien», «Erbe» и др.
Оснащенность операционных, профессионализм и опыт хирургов гарантируют нашим пациентам быстрое восстановление и возврат к полноценной жизни.
Почему мы
За многолетнюю практику врачи отделения гинекологии и акушерства госпиталя имеют только положительные отзывы пациенток. Выбрав нас, вы получите следующие преимущества нашего отделения:
Выбрав нас, вы получите следующие преимущества нашего отделения:
- Врачи — постоянно практикующие хирурги-гинекологи, среди которых — врачи высшей квалификационной категории, профессора, обладатели докторских ученых степеней, имеют большой опыт в выполнении эндоскопических, комбинированных и влагалищных операций.
- Безопасность — лапароскопические операции минимизируют риски кровотечений, спаечной болезни и других послеоперационных и интраоперационных осложнений.
- Быстрое восстановление — вдвое снижен срок возвращения к нормальной жизни и работе по сравнению с полостными операциями.
- Бережное отношение к тканям — наши хирурги щадяще обращаются со здоровыми тканями, что обеспечивает их быстрое восстановление и заживление.
- Комплексность — в госпитале кроме операций предлагают программы быстрого предоперационного обследования и наблюдение в течение восстановительного периода.

Сотни женщин, которым была проведена лапароскопия в отделении гинекологии и акушерства, сохранили свое женское здоровье и вернулись к полноценной жизни. Записывайтесь на прием к врачу-гинекологу Клинического госпиталя на Яузе, позвонив по указанному на сайте номеру телефона, воспользовавшись сервисами обратной связи или записи на прием.
Миома матки: цена лапароскопии
При выполнении операции «удаление миомы матки» лапароскопическим методом стоимость зависит от размера и количества узлов, а также индивидуальных особенностей каждого клинического случая. На все виды лапароскопии при миоме матки цена указана в прайс-листе . Также цены на услуги можно уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом, д.м.н. Шабадашем В.В., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Рассказ пациентки после удаления миомы матки
В «Скандинавии» делают много сложных операций бесплатно по полису ОМС, но не все об этом знают. Поэтому мы решили пообщаться с пациенткой Натальей из Барнаула и послушать ее историю. Случай особенный: у нее долго подозревали злокачественную опухоль, которая быстро выросла до 18 сантиметров. Наталья испугалась, но решила идти до победного конца, чтобы сохранить возможность родить малыша в будущем. Так она нашла «Скандинавию».
Поэтому мы решили пообщаться с пациенткой Натальей из Барнаула и послушать ее историю. Случай особенный: у нее долго подозревали злокачественную опухоль, которая быстро выросла до 18 сантиметров. Наталья испугалась, но решила идти до победного конца, чтобы сохранить возможность родить малыша в будущем. Так она нашла «Скандинавию».
Как-то утром я осматривала себя и нащупала в области живота припухлость. Я не стала тянуть и быстро обратилась к доктору. Поначалу врачи предполагали, что это саркома (злокачественное образование. ― Прим. ред.) ― из-за быстрого роста опухоли. Психологически это было очень тяжело: мне сорок лет, я ни разу не рожала, но планировала, а тут такое. Конечный диагноз мне поставили в НМИЦ имени академика Е. Н. Мешалкина ― оказалась, что это миома, доброкачественная, но быстрорастущая.
Я стала искать в сети информацию, где мне смогут помочь, звонила, спрашивала. На сайте «Скандинавии» я увидела, что с такими случаями работают. Лечение в «Скандинавии» было последней надеждой на то, что я сохраню матку. Для этого нужно было подтвердить диагноз, сделать всю диагностику и получить направление, а также заполнить специальные формы. Отдел ОМС «Скандинавии» предоставил все требования, и мы все подготовили с лечащим врачом. Формы очень простые, их можно заполнять самостоятельно, а доктор просто визирует. Никаких сложностей с этим нет, главное ― желание и стремление, а в клинике вам пойдут навстречу.
Лечение в «Скандинавии» было последней надеждой на то, что я сохраню матку. Для этого нужно было подтвердить диагноз, сделать всю диагностику и получить направление, а также заполнить специальные формы. Отдел ОМС «Скандинавии» предоставил все требования, и мы все подготовили с лечащим врачом. Формы очень простые, их можно заполнять самостоятельно, а доктор просто визирует. Никаких сложностей с этим нет, главное ― желание и стремление, а в клинике вам пойдут навстречу.
Подготовка к операции
Мной занялись сразу после первого звонка в клинику. Первой задачей стало отправить на электронную почту «Скандинавии» результаты всех анализов и наблюдения моего состояния. Хирург-гинеколог Евгений Николаевич Байлюк быстро их принял и начал изучать. После этого мне назначили дополнительные исследования, которые я сделала по месту жительства, в Барнауле. Результаты рассмотрели сразу же и назначили плановую операцию. В процессе подготовки к ней меня четко инструктировали: когда и какие шаги нужно сделать. Все было очень быстро: между назначением и самой операцией прошло 2,5 недели.
Все было очень быстро: между назначением и самой операцией прошло 2,5 недели.
Конечно, перед операцией мне было очень страшно. Ведь операция ― это всегда риск, что-то может пойти не так. Я это понимала и немного нервничала, но встреча с моим врачом подарила уверенность в том, что все возможно и все будет хорошо.
Операция и восстановление
Когда я прилетела, к операции все было готово. Утром, сразу после того, как я приехала в клинику, меня осмотрел Евгений Николаевич, он поговорил со мной, подробно объяснил, как пройдет операция, и рассказал обо всем, что мне нужно было знать перед тем, как мы пошли в операционную.
Операция была лапароскопической и длилась пять часов. Я понимаю, каких усилий хирургов это потребовало. Вероятность того, что матку получится сохранить вместе с возможностью забеременеть, была очень мала.
Сейчас я чувствую себя прекрасно и хочу сказать, что мое понимание устройства медицины кардинально изменилось здесь, в клинике «Скандинавии». То, что сегодня доступно в регионах, и то, что могут сделать здесь, ― это совершенно разные вещи. Для восстановления есть все условия, а чудесный персонал дарит заботу, за что им огромное спасибо. И отдельное спасибо всей команде, которая присутствовала на операции и готовила меня. Просто прекрасные анестезиологи. По окончании меня каждые полчаса навещали медсестры, внимательно наблюдали за процессом восстановления, питанием.
То, что сегодня доступно в регионах, и то, что могут сделать здесь, ― это совершенно разные вещи. Для восстановления есть все условия, а чудесный персонал дарит заботу, за что им огромное спасибо. И отдельное спасибо всей команде, которая присутствовала на операции и готовила меня. Просто прекрасные анестезиологи. По окончании меня каждые полчаса навещали медсестры, внимательно наблюдали за процессом восстановления, питанием.
Кстати, в клинике очень хорошо готовят повара. В рационе всегда есть вкусное мясо, порции хорошие, а каши ― как будто домашние. Все вкусно, от души ― спасибо! Для меня, как и для всех пациентов, забота, уют и вкусная еда тоже очень важны. Ведь питание ― это также важный и неотъемлемый процесс в реабилитации, который влияет на сроки восстановления.
Всё позади
Я до сих пор не могу осознать, что все в прошлом. Я хочу, чтобы в России знали, что у нас сохранить орган при таких диагнозах, как у меня, возможно. В моем регионе врачи разводили руками ― у них просто не было возможности сделать подобную операцию.
В моем регионе врачи разводили руками ― у них просто не было возможности сделать подобную операцию.
Так что чувство благодарности я буду нести с собой всегда. Красивый животик, швов почти нет. Меня это очень радует… Да вообще все прекрасно, чувствую себя замечательно и выполняю все рекомендации Евгения Николаевича. Он меня продолжает наблюдать дистанционно. Планирую летом прилететь на контрольное обследование. Мы же все таки планируем малыша.
Хочу выразить безмерную искреннюю благодарность Байлюку Евгению Николаевичу, всей операционной бригаде, медицинскому персоналу и, конечно, специалистам по работе с пациентами.
Вы большие молодцы, а в клинике «Скандинавия» живет настоящая медицина.
Комментарий хирурга-гинеколога Евгения Байлюка
Представьте себе размеры головки младенца. Опухоль была в районе 19-20 сантиметров, нетипично располагалась и быстро росла. В связи с этим пациентке долго не рекомендовали органосберегающую операцию, подозревая недоброкачественные процессы. В ходе обследования мы убедились, что саркомы нет и мы можем делать органосберегающую операцию.
В ходе обследования мы убедились, что саркомы нет и мы можем делать органосберегающую операцию.
У нас есть запатентованная технология ― удаление миомы гигантских размеров лапароскопическим доступом, когда опухоль большая, а ее локализация крайне неудобная. Сложно выполнить эту операцию так, чтобы через несколько дней пациентка могла улететь домой. Мы бы отпустили Наталью Владимировну и раньше, если бы ей не надо было лететь пять часов в Барнаул. Поэтому решили перестраховаться и подержать на восстановлении подольше.
Помимо меня, в операции участвовала большая команда ― люди, которые ассистировали и помогали мне. Я снимаю шляпу перед коллегами. Один в поле не воин ― только благодаря командной работе можно справиться с такой задачей. А пациенты нам в этом помогают ― верят в нас и вселяют оптимизм.
В регионе доктора тоже большие молодцы ― подготовили пациентку, назначили ей лечение перед операцией. Когда врачи поняли, что сами не справятся, ― не стали ее оперировать, а помогли с направлением к нам в Петербург по полису ОМС.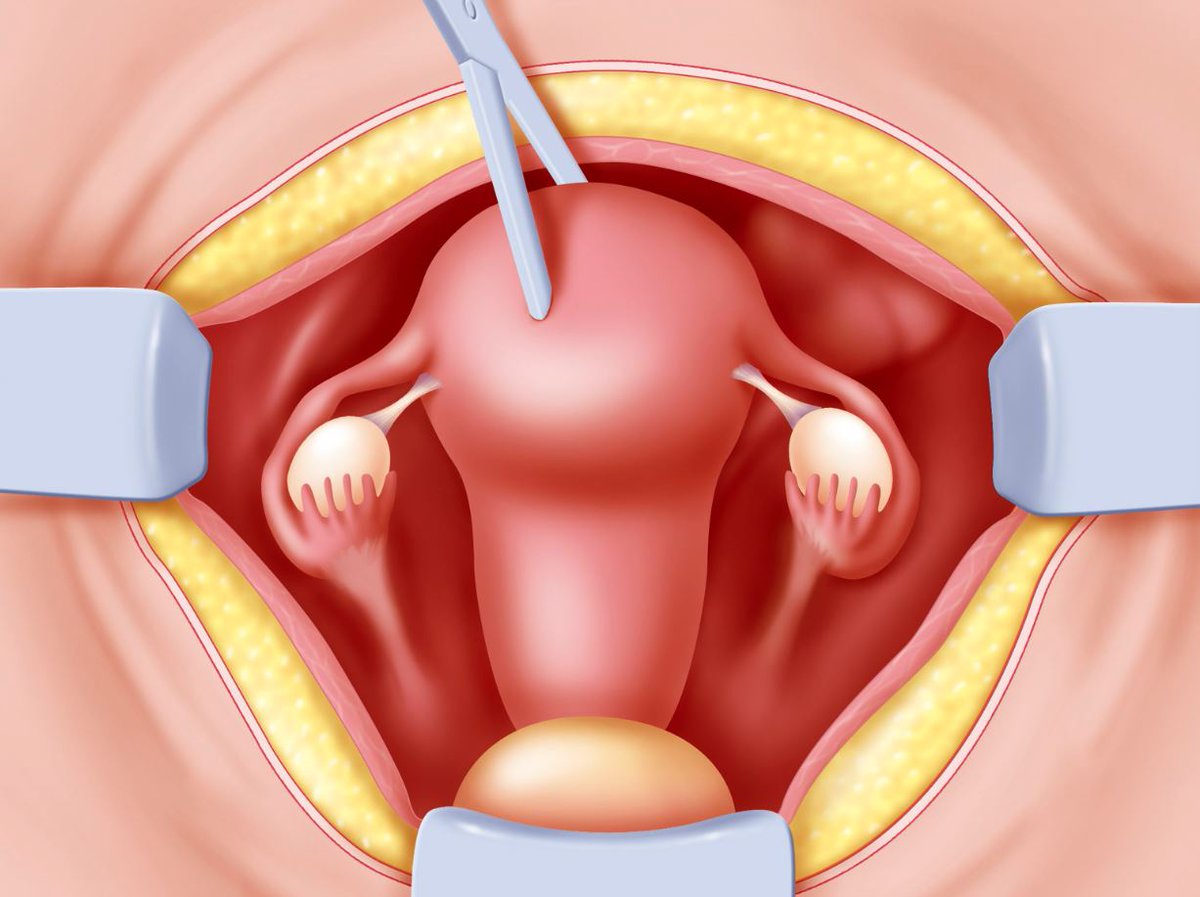 Ведь у нас есть координатор отдела ОМС ― на электронную почту можно легко отправить заявку. Лучше, если это сделает лечащий врач пациентки по месту жительства. В заявке должен быть диагноз, объем выполненных обследований и анализов. Документы мы рассматриваем быстро, в течение нескольких дней, и быстро отвечаем.
Ведь у нас есть координатор отдела ОМС ― на электронную почту можно легко отправить заявку. Лучше, если это сделает лечащий врач пациентки по месту жительства. В заявке должен быть диагноз, объем выполненных обследований и анализов. Документы мы рассматриваем быстро, в течение нескольких дней, и быстро отвечаем.
До какого возраста делают ЭКО?
Нередко в клиники, занимающиеся вопросами репродукции, обращаются пациенты немолодого возраста. Основная причина может быть связана с многочисленными попытками женщины забеременеть без медицинской помощи или с отсутствием подходящего партнера для создания семьи и зачатия здорового малыша. Поэтому неудивительно, что женщинам интересно и полезно знать, до какого возраста можно делать ЭКО.
В современные дни это одна из самых эффективных методик искусственного оплодотворения и возможность зачать здорового ребенка. Благодаря современным технологиям и репродуктивным методикам женщины имеют возможность зачать и выносить малыша в 40 и даже 50 лет. Однако в последнем случае понадобятся донорские яйцеклетки.
Однако в последнем случае понадобятся донорские яйцеклетки.
Какое количество раз можно делать ЭКО?
По мнению медицинских специалистов, оптимальным для зачатия ребенка является возраст от 18 до 35 лет. В этот промежуток времени женский организм хорошо подготовлен к зачатию и вынашиванию плода. Хотя, по сути, репродуктивная функция женщин сохраняется до 55 лет, в течение которых она может забеременеть при отсутствии менопаузы.
Что касается количества раз зачатия ребенка посредством ЭКО, то при отсутствии противопоказаний это можно делать бесконечно. Однако если множество попыток не принесли желаемого результата, то лечащему врачу и самой женщине следует рассмотреть другие варианты оплодотворения. Существует множество способов, подходов и вариантов решения проблем с бесплодием. Согласно статистическим данным, если после 4-5 попыток зачать ребенка при помощи ЭКО не увенчались успехом, то следует попробовать другой метод. Но и здесь есть исключения – известны случаи, когда на 20 раз женщине все-таки удалось забеременеть.
ЭКО с применением яйцеклеток женщины с диагнозом бесплодие
Суть экстракорпорального оплодотворения заключается в искусственном введении оплодотворенной яйцеклетки в матку женщины. Для получения ее половых клеток, которые необходимы для зачатия, проводится пункция яичников. Из этого следует, что возможность проведения ЭКО зависит от овуляторного запаса женщины. С возрастом количество ооцитов сокращается, поэтому сложно получить эмбрионы, пригодные к посадке. Однако даже одна здоровая яйцеклетка увеличивает шансы на зачатие малыша и успешное проведение ЭКО. Среди многочисленных преимуществ использования собственных ооцитов для ЭКО следует выделить:
- возможность проводить процедуру каждый месяц один раз;
- сводится к минимуму вероятность зачатия двойни или тройни;
- отсутствие осложнений из-за приема гормональных медикаментов;
- доступную стоимость процедуры.
К минусам использования собственных ооцитов для ЭКО относят:
- повышается риск попустить период созревания ооцита;
- увеличивается шанс зачать ребенка с низкокачественной яйцеклеткой;
- подходит только тем женщинам, у которых есть активные и плодотворные яйцеклетки.

Возраст женщины – это важный фактор, от которого зависит результат проведения искусственного оплодотворения. Процентное отношение женского возраста и вероятности зачатия выглядит таким образом:
- женщины до 35 лет беременеют в 40% случаях;
- до 40 лет проведение ЭКО является успешным в 20-30% случаев;
- после 40 – от 5 до 12%.
Однако не стоит забывать о том, что успех во многом зависит и от других факторов. Для этого проводится полное медицинское обследование и сдается множество анализов. Проводить ЭКО с применением собственных яйцеклеток можно женщинам до 43 лет. При неоднократных попытках может наступить долгожданная беременность. При диагнозе бесплодие следует обращаться за медицинской помощью и не дожидаться пикового возраста, так как даже после первичного проведения ЭКО можно успешно зачать малыша. Следует помнить о том, что у большинства женщин к 35 годам исчерпывается ресурс собственных яйцеклеток, поэтому они пользуются донорскими клетками.
ЭКО в позднем возрасте
ЭКО в зрелом возрасте отличается от классического экстракорпорального оплодотворения у молодых пациенток. Среди основных особенностей, о которых важно знать, следует отметить:
- для активации овуляции принимают щадящие гормональные препараты и схемы. Это делается для увеличения количества здоровых яйцеклеток;
- женщинам в возрасте от 40 лет чаще всего проводят ИКСИ;
- в позднем возрасте дополнительно назначают ПГД, так как после 40 лет увеличивается риск родить нездорового малыша;
- с течением лет у женщин могут проявляться хронические заболевания, от которых следует избавиться перед проведением ЭКО. На это также требуется время;
- в ряде случаев для ЭКО нельзя использовать собственные яйцеклетки, поэтому прибегают к помощи донора.
Что такое антимюллеров гормон?
В планировании беременности важной составляющей является гормональный фон женщины. За многие процессы, происходящие в нашем организме, отвечают те или другие гормоны, которые выполняют регулирующую функцию и способствуют слаженной работе всех систем и органов. Одним из основных гормонов, концентрация которого свидетельствует о способности к зачатию, является антимюллеров гормон. Это белковая молекула, которая содержится как в женском, так и в мужском организме, где его концентрация выше. Отклонение от нормы нередко указывает на серьезную проблему, вплоть до образования опухоли в яичнике.
Одним из основных гормонов, концентрация которого свидетельствует о способности к зачатию, является антимюллеров гормон. Это белковая молекула, которая содержится как в женском, так и в мужском организме, где его концентрация выше. Отклонение от нормы нередко указывает на серьезную проблему, вплоть до образования опухоли в яичнике.
Антимюллеров гормон (АМГ) вырабатывают яичники с рождения и до наступления климакса. Он принимает активное участие в работе яичников и способствует сохранению количества здоровых яйцеклеток. Наибольший уровень АМГ в организме женщины наблюдается в младенческом возрасте. С возрастом он сокращается и в период климакса вовсе отсутствует.
Среди основных причин снижения уровня АМГ в женском организме отмечают:
- избыточный вес, который часто набирают дамы, особенно после 30 лет;
- наступления климакса в раннем возрасте;
- анорхизм;
- проблемы с половым созреванием;
- нестабильный менструальный цикл.

Низкий уровень АМГ указывает на ограниченный фолликулярный запас в организме женщины. Из этого следует, что нужно как можно быстрее обращаться за медицинской помощью и искать все возможные варианты для скорейшего оплодотворения. Многих женщин интересует вопрос: «Можно ли при низком уровне АМГ прибегать к ЭКО?»
Врачи говорят, что можно, так как этот показать практически не влияет на наступление беременности, причем это касается как искусственного, так и естественного зачатия. Недостаток антимюллерового гормона сигнализирует лишь о том, что запас яйцеклеток на исходе, поэтому женщине следует поторопиться. При низком уровне этого гормона ЭКО проводится по классической схеме.
Проведение ЭКО с донорскими ооцитами
Если у бездетной женщины исчерпан овуляторный запас, то ей могут предложить помощь донора. Имеется в виду применение чужих яйцеклеток для искусственного оплодотворения. В позднем возрасте для проведения этой процедуры применяют свежие или замороженные яйцеклетки донора. Такая схема по сравнению с ЭКО, где принимают участие собственные ооциты, имеет множество преимуществ:
- увеличивается шанс забеременеть;
- снижается риск развития плода с отклонениями, так как для проведения процедуры берутся исключительно здоровые и качественные яйцеклетки;
- женщине не назначают гормональную стимуляцию.
Также огромным достоинством применения донорского материала является возможность проводить ЭКО после 45 лет. Иногда овуляторный запас женщины заканчивается гораздо раньше примерно в 35 лет, поэтому отпадает возможность сделать пункцию полноценных клеток. Каждая женщина, планирующая сделать ЭКО, должна знать несколько фактов:
- с возрастом уровень АМГ постоянно снижается и ухудшается качество яйцеклеток. Поэтому если вы хотите зачать здорового ребенка с применением собственных ооцитов, не нужно затягивать;
- с возрастом количество ЭКО до получения желаемого результата увеличивается. Это связано с сокращением частоты менструальных циклов;
- успех зачатия, независимо от выбранного способа, зависит от возраста женщины.
Проведение ЭКО в зрелом возрасте: имеющиеся противопоказания
В первую очередь отметим общие противопоказания к проведению ЭКО, которые актуальны для любой возрастной категории:
- Имеющиеся проблемы со здоровьем, как психологические, так и физические. Они могут препятствовать вынашиванию здорового малыша.
- Новообразования в яичниках.
- Аномальное строение матки.
- Доброкачественные опухоли в матке, которые нужно удалять хирургическим путем.
- Рак разной степени органов малого таза.
- Воспалительные процессы.
Несмотря на множество показаний, большую часть из них можно устранить разными способами, как медикаментозным вмешательством, так и хирургическим путем. В заключении необходимо отметить, что ЭКО можно проводить даже в пятидесятилетнем возрасте с применением донорских клеток. Однако после 55 лет забеременеть не представляется возможным, хотя в медицинской практике бывали случаи, когда женщина в возрасте 60 лет при помощи ЭКО зачала, выносила и родила вполне здорового малыша.
Отделение репродуктологии Лазарева предлагает свои услуги по проведению ЭКО для женщин разного возраста. Мы уже помогли огромному количеству пациенток, которые стали счастливыми матерями и создали крепкие семьи. У нас работают только высококвалифицированные в сфере репродукции специалисты, имеющие обширный арсенал, необходимый для успешного и качественного проведения ЭКО. Особенностью нашего отделения является постоянное развитие и повышение квалификации врачей. На регулярной основе вводятся инновационные методики искусственного оплодотворения, и перенимается опыт известных во всем мире врачей. Мы поможем вам обрести радость материнства и почувствовать себя настоящей женщиной, способной не только создавать домашний уют, но и производить на свет здоровых малышей.
опущение матки и влагалища, выпадение матки, цена в СПб
Опущение и выпадение органов малого таза (уретры, мочевого пузыря, матки, прямой кишки) возникает при функциональной слабости связок и фасций тазового дна, как правило, вследствие генетической предрасположенности (системной дисплазии соединительной ткани).
Отделение урологии — uroportal.ru
|
Организация госпитализации с целью хирургического лечения осуществляется по принципу «одного окна». |
Опущение (пролапс) органов малого таза — один из наиболее часто встречающихся диагнозов у женщин средней и старшей возрастной группы.
На сегодняшний день проведены обширные популяционные исследования, которые установили истинную распространенность пролапса тазовых органов (ПТО). Так, каждая десятая женщина (10%), доживающая до 50 лет, нуждается в хирургическом лечении той или иной формы опущения. К 80 годам у женщин данный показатель достигает 20%.
Очевидно, что, по мере старения населения, все больше женщин будут нуждаться в помощи по поводу данного заболевания.
В гинекологических стационарах в структуре плановых показаний к оперативному лечению выпадение матки и опущение стенок влагалища занимает третье место после доброкачественных опухолей (миома матки) и эндометриоза. Подобная распространенность и широкая вариабельность ПТО привели к тому, что на сегодняшний день лечением патологии тазового дна занимается отдельная специальность – пельвиоперинеология.
В течение нескольких десятилетий в мире работают специализированные урогинекологические клиники, которые предметно занимаются всеми вопросами, связанными с опущением тазовых органов, недержанием мочи, нейрогенными расстройствами мочеиспускания, урогенитальными свищами и т. п. В нашей клинике уже в течение 5 лет существует Северо-западный центр пельвиоперинеологии на базе урологического отделения.
Тазовый пролапс не несет непосредственную угрозу жизни, однако значительно ухудшает ее качество. Дело в том, что анатомические расстройства, которые являются следствием повреждения структур тазового дна, приводят к многочисленным, порой мучительным, жалобам. Среди них: учащенное мочеиспускание, неудержимые позывы в туалет вплоть до потери мочи, затрудненное мочеиспускание, рецидивирующие циститы, многократные ночные подъемы в туалет, затруднения при дефекации, недержание газов, чувство инородного тела в промежности, боли в нижних отделах живота и крестце.
Многочисленные исследования подтвердили тот факт, что опущение тазовых органов переносится пациентками хуже, чем такие серьезные заболевания как сахарный диабет и ишемическая болезнь сердца. В запущенных формах выпадение тазовых органов (особенно, выпадение мочевого пузыря) может стать причиной хронической задержки мочи и, как следствие, двустороннего гидронефроза с последующим развитием хронической почечной недостаточности.
Опущение тазовых органов – это следствие разрушения связок и фасций тазового дна. Поэтому лечение данной патологии путем тренировки мышц тазового дна (упражнения Кегеля, гимнастика по Юнусову и т. п.) не позволяет сколь либо значимо улучшить ситуацию. Данный подход может помочь лишь при легких формах недержания мочи. По сути, основным методом безоперационного ведения подобных пациенток является установка пессариев. Данная опция зачастую может быть оптимальным выбором (пожилая пациентка, высокие риски хирургического вмешательства, нежелание оперироваться и т.п.). Однако, даже современные пессарии (например, пессарии доктора Арабин) вызывают реакцию слизистой влагалища на инородное тело, что может приводить к раздражениям, выделениям и т.п.
В начальных стадиях опущения (1 и отчасти 2 ст.), как правило, можно воздержаться от хирургического вмешательства. Допустимо ограничение подъема тяжестей, борьба с запорами, отказ от некоторых видов физических упражнений. С эстетической целью на данной фазе заболевания возможно применение лазерной микроперфорации стенки влагалища. Последняя методика,не совсем помогает излечению, однако рубцовая контракция перфорированной лазером стенки влагалища приводит к «сморщиванию» последней и уменьшению площади, что визуально уменьшает опущение.
Операции при опущении и выпадении матки и влагалища
|
Организация госпитализации с целью хирургического лечения осуществляется по принципу «одного окна». |
Основным методом лечения выраженных форм опущения и выпадения тазовых органов является операция. На сегодняшний день предложено множество способов хирургического лечения опущения тазовых органов (матки, мочевого пузыря, прямой кишки). Каждый из них, наряду с определенными преимуществами, имеет недостатки, что в основном выражается в рецидивах заболевания, болевом синдроме, нарушениях при половой жизни, расстройствах функции тазовых органов. Так, изолированное применение кольпоррафии («подшивания влагалища», «пластики» собственными (нативными) тканями) при опущениях 3-4 ст., приводит к рецидивам более чем в 40-50% случаев, что, конечно, недопустимо в современных условиях. Расхожее мнение о том, что если «все отрезать» (имеется в виду матка), то и «выпадать будет нечему» тоже является заблуждением. Сама матка никакого влияния на опущение не оказывает, являясь таким же «заложником» ситуации (дефекта связок тазового дна), как и другие органы малого таза. Последние же почему-то никто удалить не предлагает… Удаление здоровой матки при использовании современных технологий совершенно необязательно и не имеет под собой никаких (в том числе онкологических) оснований. Вместе с тем, нужно понимать, что удаление данного органа может привести к повреждению нервных окончаний, регулирующих мочеиспускание, нарушить кровоснабжение всех органов малого таза и, наконец, привести к выпадению купола влагалища (когда матка уже удалена) с вероятностью от 7 до 25% (см. Рис. 2.).
Еще в середине 80-х годов XX в. началось широкое применение эндопротезов (сеток) из монофиламентного полипропилена в хирургическом лечении грыж живота. Данный подход видоизменил эту область хирургии до неузнаваемости. Частота рецидивов снизилась почти в десять раз. На сегодняшний день представить эту область хирургии без «сеток» невозможно.
Данная технология в середине 90-х годов XX века мигрировала в реконструктивную урогинекологию: была предложена методика TVT или «синтетический субуретральный слинг без натяжения». Данный подход оказался намного проще, безопаснее и эффективнее, чем все применявшиеся в то время технологии. На сегодня слинговая операция является «золотым стандартом» в лечении недержания мочи при напряжении. В нашей клинике не только широко применяется эта методика (более 600 операций в год), но и разрабатываются модификации используемых имплантов и технологий их применения. К сожалению, даже «золотой стандарт» не лишен заметных недостатков.
«Сеточки» влагалищным доступом стали массово ставить те, кто зачастую совершенно не владел вопросом: не разбирался в показаниях/противопоказаниях, нюансах техники, не был способен справляться с «неожиданностями» во время операции и т.д., полагаясь на логотип известной фирмы на коробке с имплантатом. Результат не заставил себя долго ждать – появились довольно многочисленные осложнения и побочные эффекты технологии: эрозии слизистой влагалища, повреждения соседних органов, болевой синдром, расстройства мочеиспускания и половой жизни и др. При тщательном анализе большинства подобных проблем становится очевидно – причина страданий пациентки не сетка, а безграмотный подход к ее применению. В практике нашей клиники (а мы занимаемся лечением осложнений у пациентов из других стационаров) почти все пациентки, которых пришлось избавлять от «сеточных страданий» путем сложных хирургических вмешательств, изначально ВООБЩЕ НЕ ИМЕЛИ ПОКАЗАНИЙ для использования сеток или нуждались в совершенно другом варианте имплантата (способе его установки). Поэтому приходится согласиться с одним из ведущих в США специалистов по реконструкции тазового дна Робертом Муром, который еще в 2010 году писал: «Необходим не столько правильный отбор пациенток для этой хирургии, сколько правильный отбор хирургов…». Как бы то ни было, технология применения имплантов в лечении пролапса тазовых органов понесла значительные репутационные потери, несмотря на выдающиеся, недостижимые ранее результаты, которые она обеспечивала (и обеспечивает) в руках грамотных специалистов, работающих в экспертных центрах. Но, вместе с тем, был получен импульс к дальнейшему интенсивному совершенствованию методики, с одной стороны, и к «уходу из искусства» абсолютного большинства дилетантов, с другой. Сегодняшние технологии реконструкции тазового дна в ведущих клиниках имеют «пациенто-ориентированный» подход, когда, по сути, не существует стандартной методики, импланта или технологии. Существует набор международно признанных подходов, которые комбинируются для достижения наилучшего результата у конкретной пациентки. Так, одним из наиболее прогрессивных методов является комбинированная (гибридная) реконструкция тазового дна, когда сочетаются модифицированные техники восстановления тазового дна собственными тканями с селективным эндопротезированием отдельных связок с применением синтетики (Рис. 9 и 10).
При таком подходе имеет место суммация плюсов и нивелирование минусов обеих методик. Наша клиника является одним из пионеров этого направления. В своей практике мы чаще всего применяем материалы производства отечественного предприятия «Линтекс» (Санкт-Петербург), так как уже убедились в высоком качестве их имплантов и имеем возможность напрямую влиять на усовершенствование всех элементов данной продукции, благодаря долгосрочному научно-техническому сотрудничеству.
На сегодняшний день Северо-Западный центр пельвиоперинеологии на базе урологического отделения Университетской клиники СПбГУ ежегодно оказывает помощь более чем 2000 пациенткам с различными патологиями тазового дна из всех регионов России, СНГ и ближнего зарубежья. Данные обо всех женщинах, получивших помощь в наших стенах, заносятся в единый регистр, позволяющий достоверно отслеживать результаты лечения на различных сроках (1 месяц, 6 месяцев, 1 год и далее – ежегодно). Уже имеются данные о 5-ти летнем сроке наблюдения, указывающие на то, что, например, частота эрозий при применении «синтетики» у нас не превышает 0,2 %, а рецидивы имеют место не более, чем в 9% случаев. Но, безусловно, есть и нерешенные проблемы. Мы продолжаем развиваться и стремимся достичь наилучших результатов в каждом конкретном клиническом случае. Одним из основных наших принципов является постоянное отслеживание лучших мировых тенденций, обмен опытом и быстрое внедрение достижений в практику.
Восстановление и долгосрочное воздействие
Краткосрочные побочные эффекты гистерэктомии могут включать боль, кровотечение и гормональные колебания. Побочные эффекты зависят от того, какой тип гистерэктомии у человека и от того, удаляет ли хирург его яичники.
Гистерэктомия — это операция по удалению матки. По данным Американского колледжа акушеров и гинекологов (ACOG), врач может порекомендовать гистерэктомию, если у человека есть:
Врач также может выполнить гистерэктомию при пролапсе тазовых органов и генетических заболеваниях, которые делают некоторые виды рака более вероятными, например Синдром Линча.
В этой статье мы сосредоточимся на гистерэктомии по гинекологическим причинам и объясним:
- типы гистерэктомии
- побочные эффекты каждого из них
- потенциальные риски и осложнения
- вопросы, которые следует задать врачу
Согласно ACOG, существует три основных типа гистерэктомии:
- Полная гистерэктомия: Эта операция включает полное удаление матки и шейки матки.
- Супрацервикальная гистерэктомия: Во время этой процедуры хирурги удаляют матку, но не шейку матки. Врач также может называть эту процедуру субтотальной или частичной гистерэктомией.
- Радикальная гистерэктомия: Эта операция удаляет матку, шейку матки и окружающую опорную ткань. Врачи часто рекомендуют этот вид гистерэктомии онкологическим больным.
Кроме того, гистерэктомия с овариэктомией — это когда хирурги удаляют матку и один или оба яичника во время одной операции.
Гистерэктомия с сальпингоофорэктомией включает удаление маточных труб.
Также хирурги могут выполнять гистерэктомию несколькими способами. Они могут удалить органы через брюшную полость или через влагалище.
При лапароскопической гистерэктомии хирург выполняет часть операции через брюшную полость, но удаляет матку через влагалище, комбинируя оба доступа.
Люди часто испытывают боль, кровотечение, выделения из влагалища и запор после гистерэктомии.Обезболивающие и использование гигиенических прокладок могут помочь с этими побочными эффектами.
Какие другие краткосрочные побочные эффекты могут возникнуть у человека, зависят от типа перенесенной гистерэктомии.
Гистерэктомия без овариэктомии
Гистерэктомия без удаления яичников может повлиять на яичники.
Согласно обзору 2020 года, научные исследования обнаружили некоторые доказательства того, что некоторые гистерэктомии с сохранением яичников могут ускорить наступление менопаузы.
Небольшое, более раннее исследование, проведенное в 2006 году, показало, что гистерэктомия может влиять на кровоснабжение яичников, что является одной из теорий, объясняющих, почему это могло произойти.
Однако доказательства этого все еще очень неоднозначны и зависят от типа гистерэктомии, а также от того, какие органы и окружающие ткани хирург удаляет.
Ученые все еще изучают долгосрочные эффекты гистерэктомии, и им необходимо провести дальнейшие исследования влияния гистерэктомии на функцию яичников.
Гистерэктомия с овариэктомией
Если человек перенес гистерэктомию с овариэктомией, это означает, что у него больше нет яичников.
Яичники вырабатывают гормон эстроген. Без этих органов человек, который еще не пережил менопаузу, будет испытывать симптомы менопаузы.
Эти побочные эффекты гистерэктомии с овариэктомией включают:
- приливы
- ночные поты
- сухость влагалища
- трудности со сном
- перепады настроения и раздражительность
- увеличение веса
- выпадение волос
- сухость кожи
- недержание мочи
- потеря плотности костей
- учащенное сердцебиение
Продолжительность этих симптомов будет варьироваться от человека к человеку.Из-за внезапного падения уровня эстрогена люди, перенесшие овариэктомию, могут испытывать преувеличенные симптомы.
Врач может назначить заместительную гормональную терапию (ЗГТ) для уменьшения симптомов менопаузы людям в пременопаузе.
По данным Управления по охране здоровья женщин, обычно требуется 3-4 недели для восстановления после вагинальной или лапароскопической гистерэктомии.
Восстановление после абдоминальной гистерэктомии может занять 4–6 недель.
Возраст и общее состояние здоровья человека также влияют на время его восстановления.
Институт рака Дана-Фарбер сообщает, что после гистерэктомии человек:
- не может водить машину в течение 2 недель
- не может поднимать предметы тяжелее пакета с продуктами в течение 6 недель
- может испытывать усталость в течение первых 6 недель
- может видеть кровянистые выделения и выделения из влагалища в течение 8 недель
- не может ничего вводить во влагалище в течение 8 недель
Человек может помочь своему выздоровлению:
- выполняя легкие упражнения, такие как ходьба
- много отдыхая
- поддерживать чистоту и сухость любых хирургических разрезов
- избегать тесной одежды
- регулярно проверять разрезы на наличие признаков инфекции
- избегать прямого попадания воды в разрез в душе
- осторожно очищать область
- правильно принимать прописанные лекарства
Человек будет обычно остаются в больнице в течение 1-2 дней после процедуры, прежде чем вернуться домой в р. ecover.Это время может варьироваться в зависимости от типа гистерэктомии. Абдоминальная хирургия может потребовать пребывания в больнице на 2–3 дня.
Если кому-то сделали гистерэктомию из-за рака, ему, возможно, придется остаться здесь дольше.
Согласно ACOG, риски абдоминальной гистерэктомии включают:
- инфекция
- кровотечение из раны
- сгустки крови
- повреждение нерва или ткани
Вагинальная или лапароскопическая гистерэктомия обычно имеет более низкий риск осложнений.Однако любой тип гистерэктомии потенциально может вызвать эти проблемы.
Согласно исследованию 2018 года, гистерэктомия в возрасте до 35 лет также увеличивает фактор риска у человека по ряду заболеваний, в том числе:
Помимо физических изменений, человек, перенесший гистерэктомию, также может испытывать изменения в своем психическом состоянии. здоровье.
Гистерэктомия означает, что человек больше не может забеременеть. У некоторых это вызывает горе и печаль, особенно если они надеялись завести еще детей.
У человека больше не будет менструаций, из-за которых женщина может почувствовать, что она потеряла часть своей идентичности или женственности.
Для других потеря месячных может быть облегчением. Если у кого-то болезненное или тяжелое состояние здоровья, его симптомы могут улучшиться, а также качество жизни.
Люди, которые не хотят детей, также могут чувствовать облегчение от того, что они не могут забеременеть.
Исследование женщин, перенесших гистерэктомию без удаления яичников в 1980–2002 гг., Показало, что у них было 6.На 6% выше риск новых диагнозов депрессии и на 4,7% выше риск диагноза тревожности в течение 20 лет после операции.
Исследователи не уверены, почему это произошло, поэтому ученым необходимо провести дополнительные исследования, чтобы понять эту тенденцию.
Гистерэктомия необратима, поэтому людям рекомендуется запрашивать столько информации, сколько им необходимо, чтобы быть уверенными в своем решении.
Можно задать следующие вопросы:
- Вылечит ли процедура состояние или только симптомы?
- Существуют ли альтернативы гистерэктомии, которые могут помочь при симптомах?
- Улучшит ли естественная менопауза симптомы, и если да, то нужна ли гистерэктомия?
- Могут ли симптомы вернуться после процедуры, и если да, то что тогда?
- Есть ли способ сохранить яйцеклетки, если я хочу иметь ребенка в будущем, например, через суррогатную мать?
- Какой вид гистерэктомии вы бы порекомендовали?
- Удаляете ли вы шейку матки, маточные трубы или окружающие ткани?
- Что мне ожидать во время и после процедуры?
По данным Института рака Дана-Фарбер, человек должен связаться со своим врачом или поставщиком медицинских услуг, если у него возникнут какие-либо из следующих симптомов после операции:
- сильное вагинальное кровотечение, при котором прокладка пропитается менее чем за 1 час
- фол вагинальный запах
- изменения частоты мочеиспускания или невозможность мочеиспускания
- лихорадка на уровне 100 или выше.4 o F
- постоянный запор
- диарея
- рвота или тошнота
- опухоль, боль или болезненность вокруг разреза
- любые отверстия в месте разреза
- боли в груди или затрудненное дыхание
- сильная боль, которая не проходит улучшить с облегчением боли
Краткосрочные побочные эффекты гистерэктомии могут включать боль, кровотечение, выделения и запор. Человек также может временно испытывать симптомы менопаузы, такие как приливы.Они исчезнут, когда человек выздоровеет.
В долгосрочной перспективе человек может испытывать чувство утраты или печали или, возможно, облегчение после процедуры. Люди, которым также удалили яичники, будут испытывать менопаузу и могут получить пользу от ЗГТ.
Гистерэктомия сопряжена с определенным риском, а также означает, что человек не может забеременеть. Перед операцией пациент может поговорить со своим врачом обо всех возможных вариантах.
Профилактическая овариэктомия: профилактика рака путем хирургического удаления яичников
Профилактическая овариэктомия: предотвращение рака путем хирургического удаления яичников
Профилактическая овариэктомия (oh-of-uh-REK-tuh-me) значительно снижает ваши шансы на развитие рака груди и рака яичников, если вы находитесь в группе высокого риска.Взвесьте все за и против этого варианта профилактики рака.
Персонал клиники МэйоПрофилактическая операция по удалению яичников может быть вариантом, который люди с высоким риском рака яичников и рака груди могут рассмотреть для снижения своего риска. Профилактическая (профилактическая) двусторонняя овариэктомия несет в себе преимущества и риски, которые необходимо тщательно взвешивать при выборе этой процедуры.
Что такое овариэктомия?
При овариэктомии хирург удаляет оба яичника — миндалевидные органы с каждой стороны матки.Ваши яичники содержат яйца и выделяют гормоны, контролирующие репродуктивный цикл.
Если у вас не было менопаузы, удаление яичников значительно снижает количество гормонов эстрогена и прогестерона, циркулирующих в вашем организме. Эта операция может остановить или замедлить развитие рака груди, для роста которого необходимы эти гормоны.
Женщинам с мутациями гена BRCA обычно удаляют фаллопиевы трубы одновременно с удалением яичников (двусторонняя сальпингоофорэктомия, снижающая риск), поскольку у них также повышен риск рака маточной трубы.
Профилактическая операция для людей с синдромом Линча, также известным как наследственный неполипозный колоректальный рак, также может включать удаление матки (гистерэктомия), поскольку у них повышен риск рака эндометрия.
Кто может рассмотреть вопрос о профилактической овариэктомии?
Профилактическая овариэктомия обычно предназначена для пациентов с:
Наследственные мутации генов. Люди со значительно повышенным риском рака груди и рака яичников из-за наследственной мутации в гене BRCA1 или BRCA2 — двух генах, связанных с раком груди, раком яичников и другими видами рака, которые завершили деторождение, могут рассмотреть эту процедуру.
Люди с другими наследственными мутациями генов, повышающими риск рака яичников, в том числе с синдромом Линча, также могут рассмотреть эту процедуру.
- Сильная семейная история. Профилактическая овариэктомия также может быть рекомендована, если у вас есть серьезный семейный анамнез рака груди и рака яичников, но нет известных генетических изменений. Его также можно рекомендовать, если у вас есть высокая вероятность переноса генной мутации на основании вашего семейного анамнеза, но вы решили не проводить генетическое тестирование.
Обсудите со своим врачом факторы риска рака груди и рака яичников. Ваш врач может порекомендовать вам обратиться к генетическому консультанту, чтобы обсудить вашу семейную историю рака, чтобы помочь вам решить, следует ли вам рассматривать генетическое тестирование и какие гены должны быть включены в тестирование.
Насколько овариэктомия снижает риск рака?
Если у вас мутация BRCA, профилактическая овариэктомия может снизить ваш:
Риск рака груди у женщин в пременопаузе достигает 50 процентов. В качестве примера, если у женщины с высоким риском рака груди был 60-процентный шанс быть диагностированным с раком груди в какой-то момент ее жизни, двусторонняя овариэктомия могла бы снизить ее риск до 30 процентов.
Другими словами, на каждые 100 женщин, подобных ей, можно было ожидать, что у 60 будет диагностирован рак груди без овариэктомии. Ожидается, что у 30 человек будет диагностирован рак груди после овариэктомии.
Риск рака яичников от 80 до 90 процентов. В качестве примера, если женщина с высоким риском рака яичников имела 30-процентный шанс быть диагностированным с раком яичников в какой-то момент ее жизни, овариэктомия могла бы снизить ее риск до 6 процентов, предполагая снижение риска на 80 процентов.
Другими словами, на каждые 100 женщин, подобных ей, можно было ожидать, что у 30 будет диагностирован рак яичников без овариэктомии. Ожидается, что у шести будет диагностирован рак яичников после овариэктомии.
Согласно исследованиям, риск рака груди и рака яичников варьируется в зависимости от конкретных генных мутаций, которые у вас есть.И ваш индивидуальный риск рака груди и рака яичников варьируется в зависимости от многих факторов, включая ваш возраст, семейный анамнез, ваш образ жизни и другие стратегии, которые вы используете для снижения риска рака.
Для некоторых овариэктомия может значительно снизить риск. Для других риски хирургического вмешательства и потенциальные побочные эффекты могут не стоить снижения риска рака.
Каковы риски овариэктомии?
Овариэктомия — это в целом безопасная процедура, которая сопряжена с небольшим риском осложнений, включая инфекцию, непроходимость кишечника и повреждение внутренних органов.Риск осложнений зависит от того, как проводится процедура.
Но больше беспокоит потеря гормонов, поставляемых яичниками. Если у вас еще не наступила менопауза, овариэктомия вызывает раннюю менопаузу. Ранняя менопауза несет в себе множество рисков, в том числе:
- Истончение костей (остеопороз). Удаление яичников снижает количество эстрогена, который вырабатывает ваш организм. Это может увеличить риск перелома кости.
- Дискомфорт при климаксе. Приливы, сухость влагалища, сексуальные проблемы, нарушение сна, а иногда и когнитивные изменения могут возникать во время менопаузы. Удаление яичников не означает, что у вас немедленно возникнут эти проблемы, но это означает, что любые симптомы менопаузы, которые у вас развиваются, проявятся раньше и с большей вероятностью снизят качество вашей жизни, чем если бы они возникли во время естественной менопаузы.
- Повышенный риск сердечных заболеваний. Ваш риск сердечных заболеваний может увеличиться, если вам удалили яичники.
- Сохраняющийся риск рака. Профилактическая овариэктомия не устраняет полностью риск рака груди или рака яичников. Тип рака, который выглядит и действует так же, как рак яичников, может развиться после удаления яичников и маточных труб. Риск этого типа рака, называемого первичным раком брюшины, невелик — намного ниже, чем пожизненный риск рака яичников, если яичники остаются неповрежденными.
Профилактическая овариэктомия может во многом избавить вас от беспокойства по поводу развития рака, но этот тип операции также может нанести вам эмоциональный урон.Даже если вы не планировали заводить детей, вы можете оплакивать потерю фертильности.
Вам нужна гормональная терапия в постменопаузе после овариэктомии?
Использование низких доз гормонов после овариэктомии является спорным. Хотя исследования показали, что использование гормональной терапии после менопаузы может увеличить риск рака груди, другие исследования показывают, что ранняя менопауза может вызвать серьезные риски.
Женщины, перенесшие профилактическую овариэктомию и не принимающие гормональную терапию до 45 лет, имеют более высокий уровень преждевременной смерти, сердечных и неврологических заболеваний.По этой причине врачи обычно рекомендуют молодым женщинам, у которых менопауза вызвана хирургическим вмешательством, рассмотреть возможность кратковременного приема низких доз гормонов и прекратить прием гормонов примерно в возрасте 51 года.
Не совсем ясно, какое влияние гормональная терапия может иметь на риск рака. Несколько исследований показали, что краткосрочная гормональная терапия не увеличивает риск рака груди у людей с мутациями BRCA, перенесших профилактическую овариэктомию. Спросите своего врача о вашей конкретной ситуации.Если вы решите принимать низкие дозы эстрогена, планируйте прекратить это лечение примерно в возрасте 51 года.
Вы можете выбрать удаление матки во время операции овариэктомии, чтобы пройти гормональную терапию (гормональную терапию только эстрогеном), которая может быть более безопасной для людей с высоким риском рака груди. Обсудите преимущества и риски гистерэктомии со своим хирургом.
Существуют ли альтернативы овариэктомии для предотвращения рака яичников?
Исследователи изучают другие способы снижения риска рака яичников у людей с высоким риском этого заболевания.Но не доказано, что эти другие способы предотвращения рака яичников снижают риск так сильно, как овариэктомия. По этой причине большинство врачей рекомендуют овариэктомию.
Но овариэктомия подходит не всем с высоким риском рака груди или рака яичников. Поэтому поговорите об альтернативах со своим врачом, чтобы лучше понять, как они могут повлиять на ваш риск. Варианты включают:
Расширенный скрининг на рак яичников. Вы можете проходить скрининг на рак яичников один или два раза в год для выявления ранних признаков рака.Скрининг обычно включает анализ крови на раковый антиген (CA) 125 и ультразвуковое исследование яичников.
Теоретически, усиление скрининга должно помочь врачам выявлять рак яичников на самых ранних стадиях, но неясно, возможно ли это при нынешних методах скрининга. Скрининговые тесты неинвазивны, но нет никаких доказательств того, что они спасают жизни.
Противозачаточные таблетки. Исследования показывают, что прием противозачаточных таблеток снижает риск рака яичников у женщин среднего риска.Есть убедительные доказательства того, что противозачаточные таблетки также могут быть полезны для женщин из группы высокого риска, например, с мутациями BRCA.
Есть опасения, что новые формы противозачаточных таблеток связаны с очень небольшим увеличением риска рака груди. Однако преимущества снижения риска рака яичников перевешивают небольшой риск рака груди.
Разве мастэктомия не способствует большему снижению риска рака груди?
Да.Операция по удалению груди (двусторонняя мастэктомия) может снизить риск рака груди на 90 процентов. Например, если ваш риск развития рака груди в какой-то момент вашей жизни составляет 50 процентов, профилактическая мастэктомия может снизить ваш риск до 5 процентов.
Другими словами, из каждых 100 женщин с таким же уровнем риска, которые подвергаются профилактической мастэктомии, у пяти может быть диагностирован рак груди в какой-то момент их жизни.
Почему человек может предпочесть овариэктомию мастэктомии?
Причины, по которым вы можете выбрать овариэктомию вместо мастэктомии, включают:
- Овариэктомия снижает риск двух видов рака. Для тех, кто еще не пережил менопаузу, овариэктомия снижает риск рака груди и рака яичников, а мастэктомия снижает только риск рака груди.
- Существует не так много способов предотвратить рак яичников. Рак яичников иногда рассматривается как более серьезная угроза, чем рак груди, потому что его нелегко обнаружить и его можно обнаружить на более поздней стадии при постановке диагноза. Хотя не существует проверенного метода обнаружения рака яичников на ранней стадии, существуют тесты, такие как маммография и МРТ груди, для выявления рака груди на ранней стадии у женщин с очень высоким риском.
- Удаление яичников не влияет на ваш внешний вид. Некоторых женщин беспокоит, как они будут выглядеть, если им удалили грудь. Овариэктомия никак не повлияет на вашу внешность.
Эти преимущества должны быть сбалансированы с учетом риска овариэктомии и ранней менопаузы, возникающей в результате.
Какие вопросы следует задать врачу?
Решение о профилактической овариэктомии — сложное и трудное решение, на которое нет однозначно правильного или неправильного ответа.Все сводится к личному выбору, который вы можете сделать самостоятельно, но совет генетика, специалиста по здоровью груди или гинеколога-онколога может помочь вам принять более осознанное решение.
Вопросы, которые следует задать своему врачу или другому поставщику медицинских услуг, включают:
- Каков мой риск рака груди?
- Каков мой риск рака яичников?
- Какие у меня есть возможности снизить риск рака груди?
- Какие у меня есть возможности снизить риск рака яичников?
- Каковы преимущества и риски каждого варианта?
- Каковы хорошие источники информации о снижении риска рака?
- Сколько времени я могу потратить на изучение возможных вариантов и принятие решения?
- Если я решу, что профилактическая овариэктомия мне сейчас не подходит, могу ли я передумать позже?
- Какой совет вы дали бы своему другу или члену семьи, если бы они оказались в моей ситуации?
Определение того, подходит ли вам профилактическая овариэктомия — и когда она может быть подходящей для вас — зависит от вашего индивидуального риска рака и от того, насколько агрессивно вы хотите быть в своих усилиях по профилактике рака.
11 августа 2020 г. Показать ссылки- Muto MG. Снижающая риск двусторонняя сальпингоофорэктомия у женщин с высоким риском развития эпителиального рака яичников и рака маточных труб. https://www.uptodate.com/contents/search. По состоянию на 11 января 2018 г.
- AskMayoExpert. Двусторонняя сальпингоофорэктомия, снижающая риск. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2017.
- AskMayoExpert. Генетическое тестирование на мутации BRCA1 и BRCA2. Рочестер, Миннесота.: Фонд Мэйо медицинского образования и исследований; 2017.
- AskMayoExpert. Скрининг рака яичников. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2015.
- Rocca WA, et al. Преждевременная менопауза или ранняя менопауза и риск ишемического инсульта. Менопауза. 2012; 19: 272.
- De Felice F, et al. Снижающая риск сальпингоофорэктомия у пациентов с мутациями BRCA1 и BRCA2: научно обоснованный подход, основанный на том, что женщины должны знать. Обзоры лечения рака.2018; 61: 1.
- Mørch LS, et al. Современные гормональные контрацептивы и риск рака груди. Медицинский журнал Новой Англии. 2017; 377: 2228.
.
Возрастное влияние эстрогенов у женщин с удалением яичников или без него
Бостон — Возраст, по-видимому, имеет значение при определении пользы от терапии эстрогенами для женщин, которым удалили яичники, а также для тех, кто этого не сделал, согласно новое исследование.В отчете в Annals of Internal Medicine указывается, что женщины, начавшие лечение эстрогеном в возрасте старше 60 лет, не получали преимущества в отношении смертности и испытывали более неблагоприятные эффекты независимо от того, были ли у них удалены яичники. По словам исследователей, возглавляемых Бригамом и женской больницей, это особенно характерно для людей в возрасте 70 лет и старше.
С другой стороны, даже несмотря на то, что в начальный средний период последующего наблюдения продолжительностью 7 лет статистически значимого улучшения не наблюдалось, женщины в возрасте от пятидесяти лет, перенесшие гистерэктомию и удаленные яичники, по-видимому, демонстрируют повышение смертности от терапии эстрогенами во время долгосрочное наблюдение, i.е. в среднем 18 лет. Согласно рандомизированному двойному слепому исследованию, они также не оказали вредного воздействия на здоровье.
Исходная информация в исследовании отмечает, что примерно от одной трети до половины женщин, перенесших гистерэктомию, также одновременно удаляют яичники с помощью двусторонней сальпингоофорэктомии, чтобы снизить риск будущего рака яичников. Процедуры приводят к ранней менопаузе и потере эстрогена, что связано с другими рисками для здоровья.
Авторы рекламируют свое исследование как первое, в котором в рамках рандомизированного исследования оценивается, различаются ли результаты лечения эстрогенами в менопаузе у женщин с яичниками или без них.
В исследование были включены 9 939 женщин в возрасте от 50 до 79 лет, перенесших гистерэктомию в анамнезе. Исследователи стремились изучить, различались ли результаты терапии эстрогенами в зависимости от того, были ли также удалены яичники участников, и был ли эффект разным в зависимости от возраста, в котором женщины начали терапию эстрогенами.
Пациенты были случайным образом распределены для приема добавок гормона эстрогена или плацебо, при этом исследовательская группа документировала, среди прочего, развились ли у них сердечные заболевания, рак груди или смерть от какой-либо причины.
Исследовательская группа определила, что терапия только эстрогенами в период менопаузы в течение медианы 7,2 года была связана со снижением смертности в долгосрочной перспективе (18 лет) и имела в целом благоприятный профиль безопасности, когда начиналась до 60 лет у женщин, у которых яичники удалены. Тем не менее, они обнаружили, что пожилые женщины не получали этого преимущества, независимо от того, были ли их яичники неповрежденными. Хуже того, по мнению авторов, женщины, которым удалили яичники и были старше 70 лет, испытали неблагоприятные последствия лечения.
« Щелкните здесь, чтобы вернуться к еженедельным новостям.
У пожилых людей может быть более высокий риск осложнений и смерти после абдоминальной хирургии — ScienceDaily
Риск осложнений и ранней смерти после часто выполняемых абдоминальных хирургических вмешательств, по-видимому, выше среди пожилых людей, согласно отчету, опубликованному в декабре. выпуск Archives of Surgery, один из журналов JAMA / Archives.
По оценкам, к 2020 году каждый шестой американец будет в возрасте 65 лет и старше, а 15 процентов этого населения будут старше 85 лет, согласно справочной информации в статье.«Примерно 2 миллиона пожилых американцев ежегодно подвергаются хирургическим операциям на брюшной полости», — отмечают авторы. «Для клиницистов, пациентов и их семей, рассматривающих абдоминальные хирургические вмешательства, принятие информированного решения является сложной задачей из-за ограниченности данных о рисках неблагоприятных периоперационных событий, связанных с пожилым возрастом».
Надер Н. Массарве, доктор медицины, и его коллеги из Медицинской школы Вашингтонского университета, Сиэтл, изучили уровень осложнений и смертности у 101318 взрослых в возрасте 65 лет и старше, перенесших общие абдоминальные процедуры, такие как холецистэктомия (удаление желчного пузыря), гистерэктомия и колэктомия 1987 по 2004 год.Осложнения регистрировались в течение 90 дней после выписки, а летальные исходы регистрировались в течение 90 дней после госпитализации.
Уровень 90-дневных осложнений составил 17,3 процента, а 90-дневный уровень смертности составил 5,4 процента. «Пожилой возраст был связан с увеличением частоты осложнений (от 65 до 69 лет, 14,6 процента; от 70 до 74 лет, 16,1 процента; от 75 до 79 лет, 18,8 процента; от 80 до 84 лет, 19,9 процента; от 85 до 89 лет, 22,6 процента). ; и 90 лет и старше, 22,7 процента) и смертность (от 65 до 69 лет, 2.5 процентов; От 70 до 74 лет — 3,8 процента; От 75 до 79 лет — 6 процентов; От 80 до 84 лет — 8,1 процента; От 85 до 89 лет — 12,6 процента; и 90 лет и старше, 16,7 процента) », — отмечают авторы.« После поправки на демографические, пациенты и хирургические характеристики, а также на объем больниц, шансы на раннюю послеоперационную смерть значительно увеличивались с каждым повышением в возрастной категории. Эти ассоциации были обнаружены среди пациентов с диагнозом как рака, так и нераковых заболеваний, а также как при плановой, так и при неизбирательной госпитализации.«
«Пожилые люди могут быть менее способны адаптироваться к стрессу от операции или дополнительному стрессу, связанному с любыми послеоперационными осложнениями, что значительно увеличивает риск ранней смертности», — заключают авторы. «Эти эффекты кажутся дополнительными, подчеркивая необходимость вмешательств как для предотвращения ухудшения состояния пожилых пациентов, так и для избежания послеоперационных осложнений».
Это исследование было поддержано грантом Национального института здравоохранения США и Хартфордской / Американской федерации исследований старения при поддержке многопрофильного гранта на развитие карьеры в области клинических исследований.
История Источник:
Материалы предоставлены JAMA и Archives Journals . Примечание. Содержимое можно редактировать по стилю и длине.
ответов специалиста по гистерэктомии и мазку Папаниколау
Q1. Мне сказали, что мне нужна гистерэктомия, но мне 74 года. Возможно ли это в моем возрасте? Есть ли возраст, после которого вы не должны его получать? Есть ли какие-либо более серьезные проблемы с этой процедурой, когда вы становитесь старше?
Есть несколько причин, по которым врач может порекомендовать гистерэктомию человеку вашего возраста — самый важный шаг — просто спросить его или ее, почему рекомендуется гистерэктомия.Около 10 процентов гистерэктомий выполняются по поводу рака, а остальные — по поводу доброкачественных заболеваний. При отсутствии рака следует тщательно обдумать решение о гистерэктомии. Некоторые причины для гистерэктомии включают:
- Рак эндометрия. Рак эндометрия — это рак слизистой оболочки матки. Это самый распространенный гинекологический рак. Средний возраст на момент постановки диагноза составляет 60 лет, поэтому ваш возраст не делает невозможным наличие у вас этого рака.
- Рак шейки матки. Хотя средний возраст при постановке диагноза рака шейки матки составляет 50 лет, 10 процентов случаев рака шейки матки диагностируются у женщин старше 70 лет. Гистерэктомия может быть подходящим лечением в зависимости от стадии рака.
- Аномальное кровотечение после менопаузы. Кровотечение после менопаузы не является нормальным и может указывать на рак. Возможно, вам сделали биопсию эндометрия и / или D&C (дилатацию и выскабливание) с подозрительными клетками или предраковыми клетками, для которых следующим разумным шагом будет гистерэктомия.
- Стойкая миома матки. Миома — это доброкачественное образование в мышце матки. Обычно после менопаузы миома уменьшается в размерах. Если в возрасте 74 лет у вас все еще остается большая миома, ваш врач может порекомендовать гистерэктомию, чтобы убедиться, что это не рак матки, например лейомиосаркома или стромальная саркома эндометрия. Хотя эти виды рака чаще встречаются у женщин несколько более молодого возраста, иногда они диагностируются у женщин старше 70 лет.
- Выпадение матки. Выпадение матки — доброкачественное заболевание, при котором ослабление мышц тазового дна позволяет матке соскользнуть во влагалище. Это может быть неудобно. Иногда нехирургические вмешательства могут помочь поддержать матку (например, гормональная терапия или введение во влагалище кольца, называемого пессарием, для дополнительной поддержки), но если пролапс серьезный и вызывает проблемы, может быть рекомендована гистерэктомия.
- Постоянная тазовая боль. Если единственной проблемой является боль в области таза и все оценки для определения причины боли были отрицательными, вам следует внимательно обсудить с врачом, сможет ли гистерэктомия облегчить боль.
Ваш врач должен быть в состоянии ответить на ваши вопросы о том, почему вам рекомендуется гистерэктомия, а также обсудить связанные с этим риски. Вы можете запросить некоторые детали, например, будет ли ваш хирург использовать «открытую» процедуру (называемую тотальной абдоминальной гистерэктомией), процедуру с использованием лапароскопа для удаления матки через влагалище (называемую лапароскопической вагинальной гистерэктомией или LAVH) , или если процедура может быть проведена полностью через влагалище (вагинальная гистерэктомия).Еще один вопрос, который следует задать, — рекомендует ли он или она одновременно удалять и яичники, и маточные трубы.
Если вы решите пройти гистерэктомию, ваш врач, скорее всего, заранее сделает несколько анализов, чтобы убедиться, что ваше сердце и легкие в целом пригодны для проведения общей анестезии. Если вас беспокоят риски, связанные с операцией, знайте, что большинство операций по удалению матки сопряжены с довольно низким риском. Однако существует некоторый риск кровотечения и низкий риск инфицирования и травмы других органов, расположенных в вашем тазу — мочевого пузыря и частей кишечника — во время операции.Также существует низкий риск снижения способности контролировать мочеиспускание (недержание мочи). Вам следует сказать, что вы ожидаете некоторой степени послеоперационной боли, но это не должно быть продолжительным. Наконец, если у вас открытая процедура, вам, вероятно, также сообщат о возможности плохого заживления ран из-за открытого разреза в брюшной полости. Большинство разрезов заживают легко; плохое заживление и инфекция чаще встречаются у женщин с избыточным весом. Все женщины после операций на брюшной полости и тазу проходят тщательное наблюдение на предмет наличия тромбов в ногах, которые являются довольно частым и потенциально серьезным осложнением операции.Они чаще встречаются у женщин, которым делают операцию по поводу рака. Эти сгустки обычно образуются в течение короткого периода времени, когда пациенты еще не встают с постели после операции. Вы можете снизить риск образования этих сгустков, если захотите начать двигаться, как только хирург скажет вам, что встать с постели безопасно. Наконец, многие женщины спорят, следует ли удалять яичники одновременно с маткой. Поскольку менопауза уже прошла, у вас вряд ли будут симптомы, похожие на симптомы менопаузы (приливы, сухость влагалища и т. Д.).) после операции, даже если вам удалили яичники. Однако наблюдается снижение интереса к удалению яичников во время гистерэктомии, если операция проводится по поводу доброкачественного состояния. Яичники вырабатывают небольшое количество эстрогена и тестостерона после менопаузы, и некоторые врачи и женщины считают, что удаление яичников даже после менопаузы может негативно повлиять на сексуальную функцию.
2 кв. Мне всегда делали безболезненный мазок Папаниколау, но мой последний опыт был самым болезненным и травмирующим в моей жизни.Я кричал от боли на протяжении всей части обследования, связанной с зеркалом. Врач не прекращал процедуру. Является ли боль побочным эффектом менопаузы? И что может сделать врач, чтобы не вызвать эту боль? Могу ли я что-нибудь сделать, чтобы избежать подобного опыта в будущем? Наступит ли время, когда мне больше не понадобятся зеркало и мазок Папаниколау? Спасибо.
Это отличный вопрос, который действительно затрагивает две проблемы: почему ваш Пап-тест был таким неудобным и каковы рекомендации по Пап-тесту у женщин в период менопаузы? Вполне вероятно, что ваш Пап был болезненным из-за состояния, которое медики называют атрофией влагалища (я предпочитаю PMV или постменопаузальное влагалище).Это состояние является следствием низкого уровня эстрогена и, помимо прочего, включает истончение кожи влагалища и уменьшение смазки. Он вызывает больше инфекций мочевыводящих путей и болезненный половой акт у женщин в постменопаузе. Это состояние можно успешно лечить с помощью местного эстрогена в различных препаратах (кремы, таблетки и силиконовое кольцо, которое вводится во влагалище и меняется каждые три месяца). Возможно, нет необходимости использовать эти продукты, если единственная трудность заключается в сдаче мазка Папаниколау.В следующий раз обязательно предупредите своего врача, что это может быть неудобно для вас, и он / она может использовать небольшое зеркало и действовать осторожно!
Есть несколько других вульвовагинальных состояний, при которых Пап-тест может вызывать дискомфорт, но они встречаются гораздо реже, чем ПМВ. Для получения дополнительной информации см. Замечательную книгу Элизабет Стюарт под названием The V Book .
Что касается того, как часто женщине в постменопаузе нужен мазок Папаниколау, существует несколько мнений, и это частично зависит от вашего риска рака шейки матки (это именно то, что нужно при проведении мазка Папаниколау).Факторы риска включают наличие нескольких или новых сексуальных партнеров, предыдущие аномальные результаты мазка Папаниколау, иммунную недостаточность (например, прохождение химиотерапии или ВИЧ-статус), положительный результат на вирус папилломы человека высокого риска или воздействие препарата DES (диэтилстильбестрол) в утробе матери.
Целевая группа профилактических служб США рекомендует прекращать мазок Папаниколау в возрасте 65 лет, в то время как Американское онкологическое общество рекомендует женщинам из группы низкого риска возраст 70 лет. Американский колледж акушеров и гинекологов не устанавливает возраст.Кроме того, многие люди не знают, что, если женщина старше 30 лет, имеет низкий риск рака шейки матки и у нее три раза в год были отрицательные результаты Пап, она может перебивать ее каждые два-три года.
3 кв. Нужен ли мне ежегодный мазок Папаниколау, даже если у меня была гистерэктомия и частичное удаление шейки матки? Если да, то как теперь будет работать этот тест? Могу ли я заболеть раком шейки матки?
Потребность в мазке Папаниколау после гистерэктомии зависит от того, полностью ли вам удалили шейку матки.Это вам скажет ваш врач. Многие профессиональные организации сейчас занимают позицию, согласно которой женщине, у которой полностью удалена шейка матки, нет необходимости продолжать сдавать мазки Папаниколау. Целью мазка Папаниколау является проверка шейки матки на рак шейки матки, риск, который не повлияет на женщину, у которой полностью удалена шейка матки. Другим женщинам будет проведена гистерэктомия, при которой шейка матки останется нетронутой, и этим пациентам необходимо продолжать сдавать мазки Папаниколау. Если после гистерэктомии остается даже часть шейки матки, что, по-видимому, так и есть у вас, то вам необходимо продолжить получение мазков Папаниколау.Вам следует обсудить этот вопрос с врачом, который выполнял вашу гистерэктомию, или с вашим текущим врачом, чтобы вы могли быть уверены, что вы точно понимаете, что это за процедура.
Еще один аспект, который следует учитывать — независимо от того, была ли удалена ваша шейка матки — это были ли вам удалены яичники. Если ваши яичники остались нетронутыми, вам следует продолжить ручное обследование яичников (тазовое обследование). Осмотр органов малого таза может помочь обнаружить рак яичников, который представляет серьезную угрозу для здоровья женщин, хотя это не идеальный скрининговый тест.Во многих случаях гистерэктомия не означает, что вам также удалили яичники; Если это верно для вас, вы должны регулярно проходить обследование органов малого таза, даже если ваш врач разрешит вам прекратить сдавать мазки Папаниколау.
4 кв. Что вы можете рассказать мне о жизни после гистерэктомии? У меня еще один яичник, так почему же мне все время жарко? Какие еще изменения я могу ожидать теперь, когда мне сделали гистерэктомию?
Поскольку у вас все еще есть один яичник, вы, вероятно, вырабатываете некоторое количество эстрогена и, возможно, переживаете менопаузу.Я не знаю вашего возраста, но приливы могут быть связаны с менопаузой.
Первое, что вам следует сделать, это выяснить, нет ли у вас менопаузы, особенно если приливы мешают вам спать. Поскольку у вас была гистерэктомия, вам может потребоваться тест на ФСГ, который измеряет уровень фолликулостимулирующего гормона в вашей крови, чтобы подтвердить, находитесь ли вы в менопаузе.
Если вы на самом деле находитесь в менопаузе, трудно сказать, чего именно вы как личность можете ожидать. Женщины в период менопаузы имеют очень широкий спектр переживаний — некоторые женщины переживают менопаузу и не имеют серьезных симптомов, ухудшающих качество их жизни, в то время как у других женщин есть неприятные симптомы.Около 70 процентов женщин в период менопаузы испытывают приливы и ночную потливость, хотя только 20 процентов женщин имеют симптомы от умеренных до тяжелых или достаточно тревожные, чтобы требовать гормональной терапии. У большего процента женщин, которым удалили яичники, наблюдаются симптомы из-за быстрого снижения уровня эстрогена. Ночная потливость может нарушить сон и привести к усталости, потере концентрации и трудностям в повседневной деятельности.
Если ваши симптомы ухудшают качество вашей жизни, существуют варианты лечения.Гормональная терапия — лучший способ лечения этих симптомов, и ее преимущества и риски кажутся хорошо сбалансированными для более молодых женщин, недавно начавших менопаузу, у которых наблюдаются приливы от умеренных до сильных и ночная потливость. Есть и другие способы облегчения, если вы не являетесь кандидатом на гормональную терапию, например, антидепрессанты типа SSRI (селективный ингибитор обратного захвата серотонина), противосудорожный препарат габапентин, черный кохош, соя и изменение образа жизни (например, как отказ от кофеина, алкоголя и острой пищи).
Многие женщины также набирают вес после менопаузы, но это не неизбежно.Чтобы избежать увеличения веса, вам следует следить за потреблением калорий, регулярно быть физически активным, а также выполнять некоторые силовые тренировки и упражнения с весовой нагрузкой (см. Ответ выше). После менопаузы также может наблюдаться некоторая потеря костной массы, поэтому этот фитнес-режим может помочь с этим. Не забудьте также получать достаточно кальция (1200 мг в день) и витамина D (от 600 до 800 МЕ). Наконец, риск сердечных заболеваний и инсульта у женщин увеличивается после менопаузы, поэтому помимо физической активности и соблюдения здоровой диеты важно регулярно проходить медицинские осмотры и проверять свое кровяное давление, уровень холестерина и уровень сахара в крови.
Для более подробного обсуждения того, чего ожидать, вы можете найти мою книгу Приливы, Гормоны и ваше здоровье (McGraw-Hill).
5 кв. В 2002 году в возрасте 41 года мне сделали гистерэктомию (яичники остались нетронутыми) из-за выпадения матки. Как это влияет на менопаузу? Я чувствую, что у меня сейчас симптомы, но я не уверен. Когда должна начаться менопауза после гистерэктомии моего типа и как долго она продлится? Спасибо за ваше понимание!
Средний возраст наступления естественной менопаузы составляет 51 год, хотя диапазон колеблется от 40 до 60 лет.Сейчас считается, что в результате гистерэктомии у женщины переходный период менопаузы наступает в среднем на один-два года раньше, чем в противном случае. Это может быть связано с влиянием операции на кровоснабжение яичников.
Отсутствие менструаций после гистерэктомии затрудняет определение того, где вы находитесь в переходном периоде менопаузы. Но если у вас наблюдаются типичные симптомы, такие как ночная потливость и приливы жара, вы, вероятно, уже там. Это подтвердил тест на ФСГ.Даже если результаты нормальные, вы все равно можете находиться в перименопаузе, в годы гормональных взлетов и падений до наступления менопаузы, когда яичники женщины почти полностью перестают вырабатывать эстроген.
Перименопауза может длиться до восьми лет, а у женщины симптомы, связанные с менопаузой, могут сохраняться еще несколько лет. Если ваши симптомы очень беспокоят, я предлагаю вам поговорить со своим врачом.
Узнайте больше в Центре повседневного здоровья при менопаузе.
Гистерэктомия: следует ли удалять яичники?
Возможно, вы захотите повлиять на это решение, или вы можете просто последовать рекомендациям своего врача.В любом случае эта информация поможет вам понять, какой у вас выбор, и вы сможете обсудить их со своим врачом.
Гистерэктомия: нужно ли мне удалять яичники?
Получите факты
Ваши возможности
- Удалите матку и яичники (гистерэктомия с овариэктомией).
- Удалите матку, но оставьте яичники (только гистерэктомия).
Ключевые моменты, о которых следует помнить
- Основная причина, по которой врачи рекомендуют удалять яичники во время гистерэктомии, — это снизить риск рака яичников.Исследования показывают, что если вы относитесь к группе высокого риска, операция значительно снижает ваш риск.
- Если вы не подвержены высокому риску заболевания раком, удаление яичников не рекомендуется.
- Важно знать свой риск рака при принятии решения об удалении яичников во время гистерэктомии. Ваш врач поможет вам выяснить ваш риск, поговорив с вами о вашей истории болезни и вашей семейной истории. Удаление яичников, если вы находитесь в группе риска, — это другое решение, чем если вы не входите в группу риска.
- Удаление яичников может увеличить риск сердечных заболеваний и остеопороза.
- Если вам удалили яичники до наступления менопаузы, у вас наступит ранняя менопауза. У вас могут появиться приливы и другие симптомы.
Часто задаваемые вопросы
Операция по удалению яичников называется овариэктомией (скажем «о-э-фу-РЕК-тух-ми»). Яичники — важная часть женской репродуктивной системы. Они хранят яйца и производят половые гормоны, в том числе эстроген.
Примерно половине женщин, перенесших гистерэктомию, одновременно удалили яичники. сноска 1 Основная причина, по которой врачи рекомендуют удалять яичники вместе с маткой, заключается в снижении риска рака яичников. Исследования показывают, что если вы относитесь к группе высокого риска, операция значительно снижает ваш риск.
Для женщин со средним риском — это означает отсутствие личного или семейного анамнеза рака яичников или груди — нет явной пользы от удаления яичников в любом возрасте. Сама по себе гистерэктомия может снизить риск рака яичников. сноска 1
Если у вас тяжелый предменструальный синдром (ПМС), удаление яичников может остановить гормональные изменения.Это может помочь вам почувствовать себя лучше.
Если у вас высокий риск рака груди или яичников, удаление яичников может значительно снизить ваш риск. Женщины с высоким риском развития этих видов рака включают тех, кто:
- Имеют изменение гена BRCA (BRCA означает BReast CAncer).
- Имеют семейный анамнез рака яичников в возрасте до 50 лет.
Если вы не знаете, подвержены ли вы высокому риску рака груди или яичников, поговорите со своим врачом. Если ваш врач считает, что вы подвергаетесь риску, вы можете подумать о генном тестировании.
Когда ваши яичники удаляются, вы теряете эстроген, который они производят. Без эстрогена у вас начнется ранняя менопауза. Это может вызвать приливы и другие симптомы.
Удаление яичников в возрасте до 65 лет может увеличить ваши шансы на получение: сноска 1
- Остеопороз, который может привести к переломам костей и переломам бедра.
- Болезнь сердца, которая является основной причиной смерти женщин в США.
Женщины, решившие удалить яичники, могут принимать терапию эстрогенами.Это лечение не предотвращает сердечные заболевания, но помогает снизить риск остеопороза. Если у вас уже есть потеря костной массы, другие лекарства могут помочь защитить ваши кости.
Ваш врач может порекомендовать вам удалить яичники при гистерэктомии, если:
- У вас есть изменение гена BRCA.
- У вас сильная семейная история раннего рака яичников. У вас повышенный риск рака яичников, если у близкого члена семьи, особенно у вашей матери или сестры, был рак груди.
- У вас рак груди, вызванный эстрогеном.
- У вас тяжелый предменструальный синдром, от которого можно избавиться, если удалили яичники.
- У вас была тазовая боль, затрагивающая яичники.
Сравните ваши варианты
Сравните Вариант 1 Удалите яичники вместе с гистерэктомией Только гистерэктомию
Сравните Вариант 2 Удалите яичники вместе с гистерэктомией Только гистерэктомию
Что обычно задействовано? | ||
|---|---|---|
Какие преимущества? | ||
Каковы риски и побочные эффекты? |
- Яичники удаляются через тот же разрез, что и при гистерэктомии.
- Вы находитесь в больнице 1-2 дня. Некоторые женщины остаются на срок до 4 дней.
- Вы можете проходить терапию эстрогенами.
- Если вы подвержены высокому риску рака груди или рака яичников, удаление яичников значительно снижает ваш риск.
- Если у вас тяжелый ПМС, вы можете почувствовать себя лучше после удаления яичников.
- Удаление яичников увеличивает риск сердечных заболеваний и остеопороза.
- Если вам удалили яичники до наступления менопаузы, у вас наступит ранняя менопауза.Это может вызвать приливы и другие симптомы.
- Удаление яичников во время гистерэктомии не представляет дополнительных хирургических рисков, чем только гистерэктомия.
- Вы находитесь в больнице 1-2 дня. Некоторые женщины остаются на срок до 4 дней.
- Для женщин со средним риском:
- Преимущества сохранения яичников обычно перевешивают риски, особенно для молодых женщин.
- Гистерэктомия сама по себе может снизить риск рака яичников.
- Если вы подвержены высокому риску рака груди или рака яичников, вы все равно будете в группе риска.
Моя мать умерла от рака яичников, когда ей было 48 лет, так что это всегда было одним из моих самых больших опасений. У меня тяжелый ПМС, детей не планирую, поэтому решила сделать гистерэктомию. И одновременно с этим мне удалят яичники. Зная, что у меня снижен риск рака яичников, я буду спокойнее.
У меня очень большая миома, поэтому я решила сделать гистерэктомию, чтобы удалить ее.Но я планирую сохранить яичники, чтобы у меня не наступила ранняя менопауза.
Моя мать и две ее сестры заболели раком груди, когда им было за 40. Я еврей-ашкенази, поэтому, хотя у меня не было теста BRCA, я знаю, что у меня есть хорошие шансы, что у меня есть ген рака груди. Я решила сделать гистерэктомию, чтобы положить конец многолетнему обильному менструальному кровотечению. Я также собираюсь сделать овариэктомию, чтобы снизить риск рака груди и яичников.
Я собираюсь сделать гистерэктомию для лечения выпадения матки.Когда моей старшей сестре сделали гистерэктомию, у нее удалили яичники. Но мой врач сказал, что, вероятно, это хорошая идея — спасти мои яичники, тем более, что у меня тонкая кость, а у моей матери остеопороз.
Что для вас важнее всего?
Ваши личные ощущения так же важны, как и медицинские факты. Подумайте о том, что для вас важнее всего в этом решении, и покажите, что вы думаете по поводу следующих утверждений.
Причины удаления яичников во время гистерэктомии
Причины отказа от удаления яичников во время гистерэктомии
Я буду меньше беспокоиться о раке, если мне удалят яичники.
Я не особо беспокоюсь о раке.
Важнее
Не менее важно
Важнее
Я не против ранней менопаузы.
Я не хочу, чтобы у меня была ранняя менопауза.
Важнее
Не менее важно
Важнее
Я думаю, что удаление яичников поможет мне с тяжелыми симптомами ПМС.
У меня нет серьезных симптомов ПМС.
Важнее
Не менее важно
Важнее
Я считаю, что удаление яичников дает больше преимуществ, чем их сохранение.
Я считаю, что сохранение яичников приносит больше пользы, чем их удаление.
Важнее
Не менее важно
Более важно
Другие мои важные причины:
Другие мои важные причины:
Более важные
Не менее важные
Более важные
Куда вы сейчас склоняетесь?
Теперь, когда вы обдумали факты и свои чувства, у вас может быть общее представление о том, на каком основании вы стоите в этом решении.Покажите, в какую сторону вы сейчас наклоняетесь.
С удалением яичников
Яичники НЕ удаляли
Наклоняюсь к
Затрудняюсь ответить
Наклоняясь к
Что еще нужно вам, чтобы принять решение?
1.1, Если у вас высокий риск рака яичников, принесет ли вам пользу удаление яичников во время гистерэктомии? 2.2. Может ли у вас наступить менопауза в обычное время жизни, если вам удалили яичники? 3.3. Может ли удаление яичников увеличить ваши шансы на сердечно-сосудистые заболевания и остеопороз? 1.1. Понимаете ли вы доступные вам варианты? 2.2. Понимаете ли вы, какие преимущества и побочные эффекты наиболее важны для вас? 3.3. Достаточно ли у вас поддержки и советов от других, чтобы сделать выбор?1. Насколько вы сейчас уверены в своем решении?
Совершенно не уверен
Скорее уверен
Совершенно уверен
2.2. Проверьте, что вам нужно сделать, прежде чем принять это решение.Используйте следующее пространство, чтобы перечислить вопросы, проблемы и следующие шаги.
Резюме
Вот запись ваших ответов. Вы можете использовать его, чтобы обсудить свое решение со своим врачом или близкими.
Следующие шаги
Куда вы наклоняетесь
Насколько вы уверены?
Ваши комментарии
Ключевые понятия, которые вы поняли
Ключевые концепции, которые могут потребовать проверки
Кредиты
| Автор | Здоровый посох |
|---|---|
| Главный медицинский эксперт | Кэтлин Ромито, доктор медицины, семейная медицина, |
| Главный медицинский эксперт | Киртли Джонс, доктор медицины — акушерство и гинекология |
Ссылки
Ссылки
- Parker WH, et al.(2005). Консервация яичников во время гистерэктомии по поводу доброкачественного заболевания. Акушерство и гинекология, 106 (2): 219–226.
Возможно, вы захотите повлиять на это решение, или вы можете просто последовать рекомендациям своего врача. В любом случае эта информация поможет вам понять, какой у вас выбор, и вы сможете обсудить их со своим врачом.
Гистерэктомия: следует ли удалять яичники?
Вот запись ваших ответов.Вы можете использовать его, чтобы обсудить свое решение со своим врачом или близкими.
- Получите факты
- Сравните ваши варианты
- Что для вас важнее всего?
- Куда ты сейчас склоняешься?
- Что еще нужно для принятия решения?
1. Получите факты
Ваши возможности
- Удалите матку и яичники (гистерэктомия с овариэктомией).
- Удалите матку, но оставьте яичники (только гистерэктомия).
Ключевые моменты, о которых следует помнить
- Основная причина, по которой врачи рекомендуют удалять яичники во время гистерэктомии, — это снизить риск рака яичников. Исследования показывают, что если вы относитесь к группе высокого риска, операция значительно снижает ваш риск.
- Если вы не подвержены высокому риску заболевания раком, удаление яичников не рекомендуется.
- Важно знать свой риск рака при принятии решения об удалении яичников во время гистерэктомии.Ваш врач поможет вам выяснить ваш риск, поговорив с вами о вашей истории болезни и вашей семейной истории. Удаление яичников, если вы находитесь в группе риска, — это другое решение, чем если вы не входите в группу риска.
- Удаление яичников может увеличить риск сердечных заболеваний и остеопороза.
- Если вам удалили яичники до наступления менопаузы, у вас наступит ранняя менопауза. У вас могут появиться приливы и другие симптомы.
Часто задаваемые вопросы
Что такое овариэктомия?
Операция по удалению яичников называется овариэктомией (скажите «о-у-фу-РЕК-тух-ми»).Яичники — важная часть женской репродуктивной системы. Они хранят яйца и производят половые гормоны, в том числе эстроген.
Примерно половине женщин, перенесших гистерэктомию, одновременно удалили яичники. 1 Основная причина, по которой врачи рекомендуют удалять яичники вместе с маткой, — это снизить риск рака яичников. Исследования показывают, что если вы относитесь к группе высокого риска, операция значительно снижает ваш риск.
Каковы преимущества овариэктомии?
Для женщин со средним риском — это означает отсутствие личного или семейного анамнеза рака яичников или груди — нет явной пользы от удаления яичников в любом возрасте.Сама по себе гистерэктомия может снизить риск рака яичников. 1
Если у вас тяжелый предменструальный синдром (ПМС), удаление яичников может остановить гормональные изменения. Это может помочь вам почувствовать себя лучше.
Если у вас высокий риск рака груди или яичников, удаление яичников может значительно снизить ваш риск. Женщины с высоким риском развития этих видов рака включают тех, кто:
- Имеют изменение гена BRCA (BRCA означает BReast CAncer).
- Имеют семейный анамнез рака яичников в возрасте до 50 лет.
Если вы не знаете, подвержены ли вы высокому риску рака груди или яичников, поговорите со своим врачом. Если ваш врач считает, что вы подвергаетесь риску, вы можете подумать о генном тестировании.
Каковы риски удаления яичников?
Когда ваши яичники удаляются, вы теряете эстроген, который они производят. Без эстрогена у вас начнется ранняя менопауза. Это может вызвать приливы и другие симптомы.
Удаление яичников в возрасте до 65 лет может увеличить ваши шансы на: 1
- Остеопороз, который может привести к переломам костей и переломам бедра.
- Болезнь сердца, которая является основной причиной смерти женщин в США.
Женщины, решившие удалить яичники, могут принимать терапию эстрогенами. Это лечение не предотвращает сердечные заболевания, но помогает снизить риск остеопороза. Если у вас уже есть потеря костной массы, другие лекарства могут помочь защитить ваши кости.
Почему ваш врач может порекомендовать удаление яичников?
Ваш врач может порекомендовать вам удалить яичники при гистерэктомии, если:
- У вас есть изменение гена BRCA.
- У вас сильная семейная история раннего рака яичников. У вас повышенный риск рака яичников, если у близкого члена семьи, особенно у вашей матери или сестры, был рак груди.
- У вас рак груди, вызванный эстрогеном.
- У вас тяжелый предменструальный синдром, от которого можно избавиться, если удалили яичники.
- У вас была тазовая боль, затрагивающая яичники.
2. Сравните ваши варианты
| Удаляли яичники вместе с гистерэктомией | Делали только гистерэктомию | |
|---|---|---|
| Что обычно вовлекается? |
|
|
| Какие преимущества? |
|
|
| Каковы риски и побочные эффекты? |
|
|
Личные истории
Личные истории об овариэктомии с гистерэктомией
Эти истории основаны на информации, полученной от медицинских работников и потребителей.Они могут быть полезны при принятии важных решений, связанных со здоровьем.
«Моя мать умерла от рака яичников, когда ей было 48 лет, так что это всегда было одним из моих самых больших опасений. У меня тяжелый ПМС, и я не планирую иметь детей, поэтому я решила сделать гистерэктомию. И я собираюсь одновременное удаление яичников. Знание о том, что у меня снижен риск рака яичников, даст мне больше спокойствия «.
«У меня очень большая миома, поэтому я решила сделать гистерэктомию, чтобы удалить ее. Но я планирую сохранить яичники, чтобы у меня не наступила ранняя менопауза.»
» Моя мать и две ее сестры заболели раком груди, когда им было за 40. Я еврей-ашкенази, поэтому, хотя у меня не было теста BRCA, я знаю, что у меня есть хорошие шансы, что у меня есть ген рака груди. Я решила сделать гистерэктомию, чтобы положить конец многолетнему обильному менструальному кровотечению. Я также собираюсь сделать овариэктомию, чтобы снизить риск рака груди и яичников. «
» Я собираюсь пройти гистерэктомию для лечения выпадения матки. Когда моей старшей сестре сделали гистерэктомию, у нее удалили яичники.Но мой врач сказал, что, вероятно, это хорошая идея — спасти мои яичники, тем более что у меня тонкокостный, а у моей матери остеопороз ».
3. Что для вас важнее всего?
Ваши личные чувства так же важны, как и медицинские Факты. Подумайте о том, что для вас наиболее важно в этом решении, и покажите, что вы думаете по поводу следующих утверждений.
Причины удаления яичников во время гистерэктомии
Причины, по которым не следует удалять яичники во время гистерэктомии
Я буду меньше беспокоиться о раке, если мне удалили яичники.
Я не особо беспокоюсь о раке.
Важнее
Не менее важно
Важнее
Я не против ранней менопаузы.
Я не хочу, чтобы у меня была ранняя менопауза.
Важнее
Не менее важно
Важнее
Я думаю, что удаление яичников поможет мне с тяжелыми симптомами ПМС.
У меня нет серьезных симптомов ПМС.
Важнее
Не менее важно
Важнее
Я считаю, что удаление яичников дает больше преимуществ, чем их сохранение.
Я считаю, что сохранение яичников приносит больше пользы, чем их удаление.
Более важно
Не менее важно
Более важно
Другие мои важные причины:
Мои другие важные причины:
Более важные
Не менее важные
Более важные
4. К чему вы сейчас склоняетесь?
Теперь, когда вы обдумали факты и свои чувства, у вас может быть общее представление о том, на каком основании вы стоите в этом решении.Покажите, в какую сторону вы сейчас наклоняетесь.
С удалением яичников
Яичники НЕ удаляли
Наклоняюсь к
Затрудняюсь ответить
Наклоняясь к
5. Что еще вам нужно, чтобы принять решение?
Проверить факты
1. Если вы подвержены высокому риску рака яичников, будет ли вам полезно удалить яичники во время гистерэктомии?
Вы правы. Исследования показывают, что если вы подвержены высокому риску рака яичников, операция по удалению яичников может значительно снизить ваш риск.
2. Может ли у вас наступить менопауза в обычное время жизни, если вам удалили яичники?
Вы правы. Если вам удалили яичники до наступления менопаузы, у вас наступит ранняя менопауза. Это может вызвать приливы и другие симптомы.
3. Может ли удаление яичников увеличить ваши шансы на сердечно-сосудистые заболевания и остеопороз?
Вы правы. Удаление яичников до 65 лет может увеличить ваши шансы на сердечные заболевания и остеопороз.
Решите, что дальше
1. Вы понимаете доступные вам варианты?
2. Вы понимаете, какие преимущества и побочные эффекты наиболее важны для вас?
3. Достаточно ли у вас поддержки и советов от окружающих, чтобы сделать выбор?
Достоверность
1. Насколько вы сейчас уверены в своем решении?
Совершенно не уверен
Скорее уверен
Совершенно уверен
2. Проверьте, что вам нужно сделать, прежде чем принять это решение.
Используйте следующее место, чтобы перечислить вопросы, проблемы и следующие шаги.Кредиты
| От | Здоровый посох |
|---|---|
| Главный медицинский эксперт | Кэтлин Ромито, доктор медицины, семейная медицина, |
| Главный медицинский эксперт | Киртли Джонс, доктор медицины — акушерство и гинекология |
Ссылки
Ссылки
- Parker WH, et al.(2005). Консервация яичников во время гистерэктомии по поводу доброкачественного заболевания. Акушерство и гинекология, 106 (2): 219–226.
Примечание. Документ «для печати» не будет содержать всю информацию, доступную в онлайн-документе, некоторая информация (например, перекрестные ссылки на другие темы, определения или медицинские иллюстрации) доступна только в онлайн-версии.
По состоянию на 17 июля 2020 г.
Parker WH, et al.(2005). Консервация яичников во время гистерэктомии по поводу доброкачественного заболевания. Акушерство и гинекология, 106 (2): 219-226.
Безопасность и переносимость радикальной гистерэктомии при раке шейки матки у пожилых людей
Gynecol Oncol. Авторская рукопись; доступно в PMC 2015 1 июля 2015 г.
Опубликован в окончательной редакции как:
PMCID: PMC4158005
NIHMSID: NIHMS589145
, MD, 1 , MD, MPD, 1, 3, 4 , PhD, MPH, 1, 3 , MD, 1 , MD, 1, 4 , MS, 1 , MD, PhD, 2, 3, 4 , MD, 2, 3, 4 и, MD 1, 3, 4Эрин М.Джордж
1 Кафедра акушерства и гинекологии Колледжа врачей и хирургов Колумбийского университета
Ана И. Тергас
1 Кафедра акушерства и гинекологии Колледжа врачей и хирургов Колумбийского университета
Эпидемиология, Школа общественного здравоохранения им. Почтальона, Колумбийский университет
4 Комплексный онкологический центр Герберта Ирвинга, Колледж врачей и хирургов Колумбийского университета
Канде В.Анант
1 Кафедра акушерства и гинекологии, Колледж врачей и хирургов Колумбийского университета
3 Кафедра эпидемиологии, Школа общественного здравоохранения Мэйлмана, Колумбийский университет
Уильям М. Берк
1 Кафедра акушерства и гинекологии, Колледж врачей и хирургов Колумбийского университета
Шарин Н. Левин
1 Кафедра акушерства и гинекологии, Колледж врачей и хирургов Колумбийского университета
4 Комплексный онкологический колледж Герберта Ирвинга, Колледж врачей Колумбийского университета и хирурги
Эри Прендергаст
1 Кафедра акушерства и гинекологии, Колледж врачей и хирургов Колумбийского университета
Альфред И.Neugut
2 Медицинский факультет Колледжа врачей и хирургов Колумбийского университета
3 Департамент эпидемиологии, Школа общественного здравоохранения им. Мэйлмана, Колумбийский университет
4 Комплексный онкологический центр Герберта Ирвинга, Колледж врачей Колумбийского университета и хирурги
Дон Л. Хершман
2 Медицинский факультет Колледжа врачей и хирургов Колумбийского университета
3 Департамент эпидемиологии Школы общественного здравоохранения им. Почтальона Колумбийского университета
4 Герберт Ирвинг Комплексный рак Центр, Колледж врачей и хирургов Колумбийского университета
Джейсон Д.Wright
1 Кафедра акушерства и гинекологии, Колледж врачей и хирургов Колумбийского университета
3 Кафедра эпидемиологии, Школа общественного здравоохранения Мэйлмана, Колумбийский университет
4 Центр комплексного онкологического колледжа Герберта Ирвинга врачей и хирургов
1 Кафедра акушерства и гинекологии Колледжа врачей и хирургов Колумбийского университета
2 Медицинский факультет Колледжа врачей и хирургов Колумбийского университета
3 Департамент эпидемиологии Mailman Общественное здравоохранение, Колумбийский университет
4 Комплексный онкологический центр Герберта Ирвинга, Колледж врачей и хирургов Колумбийского университета
Автор для корреспонденции: Джейсон Д.Райт, доктор медицины, отделение гинекологической онкологии, отделение акушерства и гинекологии, Колледж врачей и хирургов Колумбийского университета, 161 Fort Washington Ave, 8 th Floor, New York, NY 10032, Телефон: (212) 305-3410, факс : (212) 305-3412, ude.aibmuloc@9542wj Окончательная отредактированная версия этой статьи издателем доступна в Gynecol Oncol. См. Другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Предпосылки
Несмотря на институциональные исследования, которые предполагают, что радикальная гистерэктомия по поводу рака шейки матки хорошо переносится пожилыми людьми, имеется мало данных на уровне населения о результатах процедуры у пожилых женщин.Мы провели популяционный анализ, чтобы определить заболеваемость, смертность и использование ресурсов радикальной гистерэктомии у пожилых женщин с раком шейки матки.
Методы
Были проанализированы пациенты с инвазивным раком шейки матки, включенные в Общенациональную стационарную выборку, которым в период 1998–2010 гг. Была выполнена радикальная абдоминальная гистерэктомия. Пациенты были разделены по возрасту: <50, 50–59, 60–69 и ≥70 лет. Мы исследовали связь между возрастом и интересующими результатами, используя критерии хи-квадрат и многомерные обобщенные оценочные уравнения.
Результаты
Всего было выявлено 8199 женщин, в том числе 768 (9,4%) женщин в возрасте 60–69 лет и 462 (5,6%) женщины в возрасте ≥70 лет. Заболеваемость по всем причинам увеличилась с 22,1% у женщин <50 лет до 24,7% в возрастной группе 50–59 лет, 31,4% у пациентов 60–69 лет и 34,9% у женщин старше 70 лет (P <0,0001). По сравнению с женщинами <50, у женщин> 70 была более высокая вероятность интраоперационных осложнений (4,8% против 9,1%, P = 0,0003), осложнений после операции (10,9% против 17,5%, P <0,0001) и медицинских осложнений (9 .9% против 19,5%, P <0,0001). Риск внеплановой выписки (в учреждение сестринского ухода) составлял 0,5% у женщин <50 лет по сравнению с 12,3% у женщин ≥70 лет (P <0,0001). Периоперационная смертность у женщин ≥70 лет была в 30 раз выше, чем у женщин <50 (P <0,0001)
Заключение
Периоперационная заболеваемость и смертность значительно выше у пожилых женщин, перенесших радикальную гистерэктомию по поводу рака шейки матки. Этим пациентам следует рассмотреть возможность безоперационного лечения.
Ключевые слова: Рак шейки матки, карцинома шейки матки, радикальная гистерэктомия, гистерэктомия, пожилые люди, хирургия, ранняя стадия
Введение
Рак шейки матки остается основной причиной связанной с раком заболеваемости и смертности среди женщин 1 .По оценкам, в США в 2013 году произошло около 12 000 новых случаев рака шейки матки и 4 000 случаев смерти от этого заболевания. 2 Хотя эффективное лечение рака шейки матки доступно, целенаправленная лечебная терапия часто связана со значительной заболеваемостью. 3
Для женщин с опухолями стадии IB-IIA лечение состоит из хирургического вмешательства с радикальной гистерэктомией или первичной лучевой терапии. 3 Хотя выживаемость одинакова для обоих методов лечения, радикальная гистерэктомия часто считается лечением выбора, когда это возможно.Радикальная гистерэктомия состоит из удаления матки в сочетании с резекцией единым блоком верхней части влагалища, параметрия и маточно-крестцовых связок. Несмотря на онкологические преимущества процедуры, радикальная гистерэктомия связана со значительными осложнениями, включая кровопотерю, дисфункцию мочевого пузыря, лимфедему и сексуальную дисфункцию. 3
Рак шейки матки имеет бимодальный пик и часто встречается у пожилых людей. Обилие данных свидетельствует о том, что исходы у пожилых женщин с раком шейки матки хуже, чем у более молодых пациентов. 4 Предыдущие исследования показали, что пожилые женщины реже получают лечебную терапию, реже подвергаются хирургическому вмешательству и реже получают адъювантную лучевую и химиотерапию. 5–9 Однако даже после поправки на неравенство в уходе пожилые женщины с раком шейки матки с большей вероятностью умрут от своих опухолей. 4
Оптимальное лечение пожилых женщин с раком шейки матки на ранней стадии остается неизвестным. Пациенты пожилого возраста часто имеют значительную сопутствующую патологию, низкую работоспособность и нарушение функциональных способностей, что подвергает их повышенному риску периоперационных осложнений.Хотя пожилые пациенты подвержены повышенному риску периоперационной заболеваемости, несколько наблюдательных исследований, проведенных в одном учреждении, показали, что процедура хорошо переносится пожилыми женщинами. 10–15 Учитывая ограниченные данные, доступные для руководства лечением пожилых женщин с раком шейки матки, мы провели популяционный анализ, чтобы определить заболеваемость, смертность и использование ресурсов радикальной гистерэктомии у пожилых женщин с инвазивным раком шейки матки.
Материалы и методы
Для анализа использовалась общенациональная стационарная выборка (NIS).NIS — это общенациональный источник данных, поддерживаемый Агентством исследований и качества в области здравоохранения (AHRQ), который фиксирует госпитализации в стационаре. Каждый год NIS собирает случайную выборку примерно из 20% выписанных из медицинских учреждений по всей территории Соединенных Штатов. Основа выборки для ННГ включает нефедеральные, общие и специализированные больницы в США. В ННГ входят академические и общественные больницы и больницы всех размеров. Схема выборки представляет собой примерно 97% больниц в США.S. and NIS — крупнейшая база данных по стационарному лечению всех плательщиков. 16 В 2007 году НИШ зарегистрировали 8 миллионов госпитализаций из 40 штатов. Освобождение институционального наблюдательного совета было получено от Колумбийского университета.
Были отобраны пациенты с диагнозом «инвазивный шейный отдел матки» (МКБ-9 180.x), перенесшие операцию в период с 1998 по 2010 год. В когорту вошли только женщины, перенесшие радикальную гистерэктомию (МКБ-9 68.6, 68.60, 68.69). Женщины, перенесшие лапароскопическую радикальную гистерэктомию или вагинальную гистерэктомию, были исключены.Пациенты были разделены по возрасту на следующие группы: <50 лет, 50–59 лет, 60–69 лет и ≥70 лет. У каждого пациента отмечалось выполнение сопутствующей лимфаденэктомии на момент операции.
Проанализированные клинические и демографические данные включали расу (белые, черные, латиноамериканцы, другие, неизвестны), семейный доход (низкий, средний, высокий, высокий, неизвестный) и плательщика первичного страхования (частный, Medicare, Medicaid, самостоятельная оплата и другие , и неизвестно). 16 Географические различия были зафиксированы по региону страны, в которой проживал пациент (северо-восток, средний запад, юг, запад), и по месту жительства (столичный и неметропольный).Также были записаны характеристики больниц, включая размер больницы (маленький, средний или большой) и статус преподавателя (преподаватель, не преподаватель, неизвестен). Корректировка риска сопутствующих заболеваний проводилась с использованием индекса коморбидности Эликсхаузера. Пациенты были классифицированы по количеству сопутствующих заболеваний на следующие группы: 1, 2, ≥3. 17 Объем госпитальных процедур оценивался как годовое количество выполненных радикальных гистерэктомий и сгруппировано в приблизительно равные квартили на основе объема.Наконец, мы сообщаем категоризацию госпитализации, в течение которой была выполнена радикальная гистерэктомия (плановая, экстренная, срочная).
Представляющими интерес исходами были периоперационная заболеваемость и смертность, а также использование ресурсов. Заболеваемость была классифицирована на основе ранее описанной системы, в которой осложнения были классифицированы по следующим категориям: i) интраоперационные осложнения (мочевой пузырь, мочеточник, кишечник, сосудистая или другая операционная травма), ii) осложнения на месте хирургического вмешательства (раневые осложнения, абсцесс, кровотечение, кишечная непроходимость и кишечная непроходимость) и iii) медицинские осложнения (венозная тромбоэмболия, инфаркт миокарда, остановка сердца и легких, дыхательная недостаточность, почечная недостаточность, инсульт, бактериемия / сепсис, шок, пневмония). 18–21 Составная категория любого осложнения также регистрировалась как любое из вышеперечисленных осложнений. 18–21 Показатели использования ресурсов включали переливание крови, повторную операцию и продолжительность пребывания в больнице ≥4 дней. Под нестандартной выпиской понималась выписка в учреждение квалифицированного сестринского ухода, дом престарелых, отделение неотложной или подострой реабилитации. Периоперационная смертность определялась как смерть во время индексной госпитализации. 18–21
Распределение частот по возрастным группам сравнивалось с использованием критериев χ 2 .Чтобы изучить независимую связь между возрастом и заболеваемостью, смертностью и использованием ресурсов, мы разработали многовариантные обобщенные оценочные уравнения (GEE). Эти модели включали представляющие интерес клинические и демографические характеристики и учитывали кластеризацию пациентов в больницах. Данные представлены в виде соотношений рисков с доверительным интервалом 95%. Все анализы были выполнены с использованием SAS версии 9.4 (SAS Institute Inc, Кэри, Северная Каролина). Все статистические тесты были двусторонними. P-значение <0.05 считали статистически значимым.
Результаты
Всего было идентифицировано 8199 женщин, перенесших радикальную гистерэктомию по поводу рака шейки матки. В когорту вошли 5551 (67,7%) в возрасте до 50 лет, 1418 (17,3%) в возрасте 50–59 лет, 768 (9,4%) в возрасте 60–69 лет и 462 (5,6%) в возрасте ≥70 лет.
отображает клинические и демографические характеристики популяции пациентов. По сравнению с более молодыми женщинами те ≥70 лет, которые перенесли радикальную гистерэктомию, чаще были белыми (P <0.0001) и имели более высокие семейные доходы (P = 0,006). У пожилых женщин чаще наблюдается большее количество сопутствующих заболеваний; среди женщин старше 70 лет 56,9% имели оценку сопутствующей патологии ≥3 по сравнению с 16,1% женщин моложе 50 лет (P = 0,01). Пожилые женщины чаще подвергались хирургическому вмешательству в больнице без обучения (26,2% для женщин ≥70 лет против 15,6% для женщин <50) (P <0,0001) и в центрах с небольшим объемом (33,8% женщин ≥70 лет). лет против 22,4% для детей <50) (P = 0.004) и реже подвергается лимфаденэктомии (88,1% против 94,8%) (P <0,0001).
Таблица 1
Клинико-демографические характеристики стратифицированной по возрасту когорты.
| <50 лет | 50–59 лет | 60–69 лет | ≥70 лет | |||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| (%) | N | (%) | N | (%) | Значение P | |||||||||||||||||||
| 5551 | (67.7) | 1418 | (17,3) | 768 | (9,4) | 462 | (5,6) | |||||||||||||||||
| Год | 8 | 9508 | 0,12 | |||||||||||||||||||||
| 1998 | 357 | (6,4) | 79 | (5,6) | 45 | (5,9) | 18 | 1999 | 9 | 9 | 9 | 9 | 9 | 9 451 | (8.1) | 102 | (7,2) | 49 | (6,4) | 35 | (7,6) | |||
| 2000 | 373 | (6,7) | 0 820 8252 | (6,8) | 26 | (5,6) | ||||||||||||||||||
| 2001 | 411 | (7,4) | 79 | (5,6) | 52 | 52 | 6(6,9) | |||||||||||||||||
| 2002 | 494 | (8.9) | 110 | (7,8) | 69 | (9,0) | 45 | (9,7) | ||||||||||||||||
| 2003 | 389 | (7,0) | 57 | (7,4) | 29 | (6,3) | ||||||||||||||||||
| 2004 | 491 | (8,9) | 129 | (9,1) | 61 | 61 | (8,0) | |||||||||||||||||
| 2005 | 506 | (9.1) | 124 | (8,7) | 62 | (8,1) | 49 | (10,6) | ||||||||||||||||
| 2006 | 436 | (7,9) | 127 | 127 (7,9) | 127 (7,9) | 127 | 68 | (8,9) | 49 | (10,6) | ||||||||||||||
| 2007 | 452 | (8,1) | 119 | (8,4) | 62 | 5062 | (7,4) | |||||||||||||||||
| 2008 | 394 | (7.1) | 118 | (8,3) | 52 | (6,8) | 29 | (6,3) | ||||||||||||||||
| 2009 | 392 | (7,1) | 0 1040 10471 | (9,2) | 36 | (7,8) | ||||||||||||||||||
| 2010 | 405 | (7,3) | 133 | (9,4) | 68 | 68 | (9,3) | |||||||||||||||||
| Гонка | <0.0001 | |||||||||||||||||||||||
| Белый | 2735 | (49,3) | 701 | (49,4) | 389 | (50,7) | 242 | (52,4) | (52,4) | (7,4) | 122 | (8,6) | 80 | (10,4) | 39 | (8,4) | ||||||||
| Латиноамериканцы | 670 | (12,1) | (12,1) | (12,1) | (12,1) | 976 | (9.9) | 34 | (7,4) | |||||||||||||||
| Прочие | 330 | (5,9) | 120 | (8,5) | 68 | (8,9) | 0 37 9068||||||||||||||||||
| Неизвестно | 1404 | (25,3) | 319 | (22,5) | 155 | (20,2) | 110 | (23,8) | 068 9152680.05 | |||||||||||||||
| Низкий | 137 | (2,5) | 21 | (1,5) | 20 | (2,6) | * | * | 9067 Средний 56686 | 9067 | (10,1) | 136 | (9,6) | 75 | (9,8) | 47 | (10,2) | |||||||
| Высокий | 707 | ) 1468695 | (12,4) | 66 | (14,3) | |||||||||||||||||||
| Наивысший | 985 | (17,8) | 227 | (16,0) 14686 | (16,0) | (16,0) | 977 | (16,7) | ||||||||||||||||
| Неизвестно | 3161 | (56,9) | 892 | (62,9) | 466 | (60,7) | *||||||||||||||||||
| Страхование | <0.0001 | |||||||||||||||||||||||
| Частный | 3801 | (68,5) | 970 | (68,4) | 336 | (43,8) | 31 | (6,7) | (1,4) | 48 | (3,4) | 272 | (35,5) | 399 | (86,4) | |||||||||
| Medicaid | 1034 | (18,6) 20684 | 4)85 | (11,1) | * | * | ||||||||||||||||||
| Самостоятельная оплата | 302 | (5,4) | 93 | * | * | |||||||||||||||||||
| Другое | 316 | (5,7) | * | * | 4,750* | |||||||||||||||||||
| Неизвестно | 20 | (0.4) | * | * | 0 | — | * | * | ||||||||||||||||
| <0,0001 | | |||||||||||||||||||||||
| 1 | 3024 | (54,5) | 467 | (32,9) | 179 | (23.3) | 73 | (15,8) | ||||||||||||||||
| 2 | 1632 | (29,4) | 453 | (31,9) | 237 | (31,0) 126686 | (31,0) 126686 27,3 | |||||||||||||||||
| ≥3 | 892 | (16,1) | 498 | (35,2) | 351 | (45,7) | 263 | (56,9) | (56,9) | 950 | 290 | 0.01 | ||||||||||||
| Северо-восток | 852 | (15,4) | 231 | (16,3) | 131 | (17,1) | 80 | (17,3) | 915612686 | (17,3) | 96860 9686 | (22,4) | 251 | (17,7) | 146 | (19,0) | 88 | (19,1) | ||||||
| Южный | 2109 | (386,050) | 1)293 | (38,2) | 182 | (39,4) | ||||||||||||||||||
| Западный | 1347 | (24,3) | 381 | (26,96) | 112 | (24,2) | ||||||||||||||||||
| Зона проживания | 0 | 1397 | (98,5) | 755 | (98,3) | 451 | (97,6) | |||||||||||||||||
| Неметропольский | 75 | 91562150 2150 ) | 13 | (1,7) | 11 | (2,4) | ||||||||||||||||||
| Размер больницы | 8 | |||||||||||||||||||||||
| Малый | 462 | (8,3) | 123 | (8,7) | 63 | (8,2) | 46 | (10,0) | 950 средний | |||||||||||||||
| 277 | (19,5) | 149 | (19,4) | 94 | (20,4) | |||||||||||||||||||
| Большой | 4030 | (726,650) 1050 | 556 | (72.4) | 322 | (69,7) | ||||||||||||||||||
| Статус преподавания в больнице | — 867 | (15,6) | 241 | (17,0) | 140 | (18,2) | 121 | (26,2) | ||||||||||||||||
| Обучение | 3234 93) | 856 | (60,4) | 428 | (55,7) | 241 | (52,2) | |||||||||||||||||
| Неизвестно | 1450 | (26,150 9156) | 200 | (26,0) | 100 | (21,7) | ||||||||||||||||||
| Объем больницы | 50.004 | |||||||||||||||||||||||
| Самый низкий | 1356 | (24,4) | 360 | (25,4) | 187 | (24,4) | 156 | (33,8) | 91569156 | (25,1) | 349 | (24,6) | 205 | (26,7) | 108 | (23,4) | ||||||||
| Третий | 1385 | (25,0) | (25,0) | 2)202 | (26,3) | 99 | (21,4) | |||||||||||||||||
| Наивысший | 1419 | (25,6) | 352 | (2415,850)4 | 99 | (21,4) | ||||||||||||||||||
| Тип допуска | 0 | 1039 | (73,3) | 568 | (74,0) | 344 | (74,5) | |||||||||||||||||
| Emergent | 584 | ( | (10,5) | (10,5) | 77 | (10,0) | 42 | (9,1) | ||||||||||||||||
| Неизвестно | 789 | (14,2) | 231 | (16,3) | (16,3) | 123(16.5) | ||||||||||||||||||
| Лимфаденэктомия | <0,0001 | <0,0001 | 6,5) | 53 | (6,9) | 55 | (11,9) | |||||||||||||||||
| Да | 5262 | (94,8) | 1326 | (93,5) 715686 | (93,5) 715686 | (93,5) 715686 | 1) | 407 | (88,1) | |||||||||||||||
Осложнения усиливаются с возрастом (,). Общая частота осложнений составила 22,1% для женщин моложе 50 лет, 24,7% для пациентов в возрасте 50–59 лет, 31,4% для пациентов в возрасте 60–69 лет и 34,9% для пациентов в возрасте ≥70 лет (P <0,0001). Скорректированный коэффициент риска любой заболеваемости у женщин ≥70 по сравнению с женщинами моложе 50 лет составил 1,23 (95% ДИ, 1,07–1,41). Частота интраоперационных осложнений составила 4,8% для женщин <50 против 9.1% для лиц старше 70 лет (P = 0,003) (скорректированный RR = 1,62; 95% ДИ 1,14–2,30) (). Точно так же осложнения в области хирургического вмешательства были отмечены у 10,9% пациентов моложе 50 лет по сравнению с 17,5% у женщин ≥70 лет (P <0,0001) (скорректированный RR = 1,19; 95% ДИ, 0,95–1,48). Наконец, частота медицинских осложнений выросла с возрастом с 9,9% у пациентов <50 до 19,5% у женщин ≥70 лет (P <0,0001) (скорректированный ОР = 1,45; 95% ДИ 1,18–1,77).
Не скорректированная частота осложнений, стратифицированная по возрасту.
Таблица 2
Периоперационная заболеваемость, смертность и использование ресурсов у пациентов, перенесших радикальную гистерэктомию по поводу рака шейки матки с разбивкой по возрасту.
| <50 лет | 50–59 лет | 60–69 лет | > 70 лет | |||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| (%) | N | (%) | N | (%) | Значение P | |||||||||||||||||
| 5551 | (6715,750) 1450 1750 | .3)768 | (9,4) | 462 | (5,6) | |||||||||||||||||
| Любые осложнения | 1229 | (22,1) | 350 | 31,4) | 161 | (34,9) | <0,0001 | |||||||||||||||
| Интраоперационные осложнения | 265 | (4,8) | 74 | (5,2) | (5,2) | 650 51(9.1) | 0,003 | |||||||||||||||
| Осложнения в области хирургического вмешательства | 604 | (10,9) | 156 | (11,0) | 113 | (14,7) | 81 171550 | (14,7) | 810 | |||||||||||||
| Медицинские осложнения | 549 | (9,9) | 184 | (13,0) | 130 | (16,9) | 90 | (19,5) | 90 | (19,5) | (19,5) | Переливание крови | 611 | (11.0) | 191 | (13,5) | 137 | (17,8) | 107 | (23,2) | <0,0001 | |
| Продолжительность пребывания ≥ 4 дней | 3300 | 911 | (64,3) | 534 | (69,5) | 370 | (80,1) | <0,0001 | ||||||||||||||
| Внеплановая выписка | 25 | (0,5) | (0,5) | (0,5) | (0,5) | (0,5) | ) | 18 | (2.3) | 57 | (12,3) | <0,0001 | ||||||||||
| Смерть | * | * | * | *| | * | | * | * | <0,0001 | |||||||||||||
Таблица 3
Многовариантные модели связи между возрастом и заболеваемостью и смертностью.
| Любое осложнение | Интраоперационное осложнение | Место операции Осложнение | Медицинское осложнение | Переливание | Внеплановое 9676 | 1 | Референт | Референт | Референт | Референт |
|---|---|---|---|---|---|---|---|
| 50–59 лет | 0.98 (0,88–1,10) | 1,03 (0,79–1,33) | 0,86 (0,72–1,03) | 1,11 (0,93–1,31) | 0,94 (0,80–1,10) | 1,92 (1,02–3,60) * | |
| 60–69 лет | 1,17 (1,03–1,33) * | 1,27 (0,92–1,74) | 1,07 (0,87–1,32) | 1,32 (1,09–1,59) * | –1,40) | 3,15 (1,65–6,01) * | |
| ≥70 лет | 1,23 (1.07–1,41) * | 1,62 (1,14–2,30) * | 1,19 (0,95–1,48) | 1,45 (1,18–1,77) * | 1,41 (1,17–1,70) * |
Частота периоперационных трансфузий выросла с возрастом с 11,0% у женщин <50 до 13,5% для женщин в возрасте 50–59 лет, 17,8% для женщин 60–69 лет и 23,2% для лиц ≥70 (P <0,0001) (). Скорректированный коэффициент риска для женщин ≥70 по сравнению с женщинами <50 составлял 1.41 (95% ДИ 1,17–1,70). Внеплановые выписки выросли с 0,5% до 12,3% у женщин в возрасте ≥70 лет (P <0,0001) (скорректированный ОР = 13,74; 95% ДИ, 7,96–23,71). Общий уровень смертности для когорты составил 0,2%. Смертность для женщин ≥70 лет была в 30 раз выше, чем у женщин <50 (P <0,0001) (исходные данные подавлены, поскольку количество клеток <10 пациентов).
Обсуждение
Наши результаты показывают, что радикальная гистерэктомия по поводу рака шейки матки связана со значительной заболеваемостью.По сравнению с более молодыми женщинами пожилые пациенты, перенесшие радикальную гистерэктомию, имеют повышенный риск периоперационной заболеваемости. Уровень госпитальной смертности среди женщин старше 70 лет, перенесших эту процедуру, в 30 раз выше, чем у более молодых женщин.
Пожилых женщин с раком шейки матки лечат менее агрессивно, чем их более молодых сверстниц. 4–9,22 При анализе более 28000 женщин, зарегистрированных в базе данных «Эпидемиология, эпидемиология и конечные результаты», Шарма и его коллеги отметили, что женщины с раком шейки матки моложе 50 лет (82%) чаще заболевают. подвергаются первичному хирургическому вмешательству, чем люди в возрасте 70–79 лет (55%) и люди в возрасте ≥80 лет (33%).Среди тех женщин, которым было проведено хирургическое лечение, эффективность как радикальной гистерэктомии, так и лимфаденэктомии снижалась с возрастом, а женщины более старшего возраста реже получали рекомендованную в руководствах адъювантную терапию. Даже после учета различий в лечении это исследование показало, что пожилые женщины с раком шейки матки чаще умирают от рака, чем более молодые пациенты. 4 В других отчетах также отмечалось, что пожилые женщины с раком шейки матки на ранней стадии реже переносят операцию. 5,22
Предыдущие одно- и многопрофильные обсервационные исследования сообщили о результатах радикальной гистерэктомии у пожилых женщин. В целом, эти исследования показали, что процедура хорошо переносится и что результаты у пожилых женщин аналогичны их более молодым коллегам. 10–15,23 Анализ, сравнивавший 22 пациента в возрасте ≥60 лет с более молодой когортой из 128 пациентов, перенесших радикальную гистерэктомию по поводу рака шейки матки на ранней стадии, показал, что, хотя сопутствующие заболевания чаще встречались у пожилых людей, не было существенной разницы в показателях. серьезные или незначительные послеоперационные осложнения.Авторы сообщили, что средняя продолжительность госпитализации (5 дней по сравнению с 3 днями) и продолжительность катетеризации мочевого пузыря были больше у пожилых пациентов. 15 Аналогичным образом, сравнительное исследование «случай-контроль» с участием 62 женщин> 65 лет и 124 <50 лет с раком шейки матки стадии IB, перенесших радикальную гистерэктомию и лимфаденэктомию, не обнаружило разницы в периоперационной заболеваемости или смертности между группами. 13
Для женщин с раком шейки матки на ранней стадии первичная лучевая терапия является альтернативной стратегией лечения.Рандомизированное контролируемое исследование, сравнивающее лучевую терапию с радикальной гистерэктомией у женщин с раком шейки матки IB-IIA стадии, показало аналогичную выживаемость для двух методов лечения. 3 Лучевая терапия, как дистанционная лучевая, так и брахитерапия, хорошо переносятся пожилыми людьми. 24–29 В когорте из более чем 1600 пациентов со злокачественными новообразованиями органов малого таза, получавших лучевую терапию в рамках терапевтических испытаний Европейской организации по исследованию и лечению рака (EORTC), не было различий ни в ранней, ни в поздней токсичности в зависимости от возраста. 28 Также оказывается, что комбинированная химиолучевая терапия хорошо переносится пожилыми женщинами. 24 Несмотря на переносимость лучевой терапии, пожилые женщины часто получают неоптимальные терапевтические курсы. Один отчет показал, что среди женщин старше 75 лет почти треть не завершила предписанный курс, а 42% испытали сбои в лечении. 30
Наши данные, описывающие радикальную гистерэктомию у пожилых людей, аналогичны многим другим онкологическим процедурам с высоким риском, в которых популяционные данные противоречат ряду лечебных учреждений и предполагают, что исходы у пожилых пациентов хуже. 20,21,31,32 Ранее мы сообщали, что заболеваемость и смертность были выше у пожилых женщин с раком эндометрия и рака яичников, перенесших операцию, по сравнению с их более молодыми сверстницами. 20,21 Подобные данные были описаны для других операций по поводу солидных опухолей, включая колэктомию и панкреатэктомию. 31,32 Несопоставимые результаты могут быть частично связаны с недостаточной мощностью небольших исследований для выявления возрастных различий в результатах. С другой стороны, исследования, сообщающие об исходах тщательно отобранных пожилых пациентов из опытных центров, не могут быть распространены на население в целом.
Хотя радикальная гистерэктомия остается хирургической процедурой выбора при раке шейки матки стадии IB-IIA, новые хирургические альтернативы могут снизить заболеваемость, связанную с операцией. Во-первых, при раке шейки матки сообщалось о минимально инвазивной радикальной гистерэктомии, как лапароскопической, так и роботизированной. Несмотря на отсутствие данных об отдаленных исходах, эти минимально инвазивные методы снижают острую периоперационную заболеваемость. 19,33 Во-вторых, в отчетах исследовались менее радикальные хирургические альтернативы радикальной гистерэктомии, включая местное иссечение и простую гистерэктомию. 34 Эти более консервативные подходы основаны на том факте, что параметрий редко поражается у женщин с небольшими опухолями, в то время как удаление параметрия во время радикальной гистерэктомии значительно увеличивает осложнения. 34,35 Эти хирургические альтернативы требуют дальнейшего исследования у пожилых людей.
Хотя наше исследование выиграло от включения большой выборки женщин со всех концов США, мы признаем ряд важных ограничений. Во-первых, в NIS отсутствуют данные о характеристиках опухоли, включая стадию, которая могла повлиять как на выбор лечения, так и на результат.Во-вторых, в NIS отсутствуют данные длительного наблюдения, и поэтому мы не можем зафиксировать долгосрочную токсичность, 30-дневную смертность или оценить влияние возраста на получение адъювантной терапии. В-третьих, хотя мы включили измеримую сопутствующую патологию в наш анализ, мы не смогли зафиксировать более субъективные показатели физического функционирования, такие как статус работоспособности. Наконец, неизмеримые смешивающие факторы, включая предпочтения пациента и врача, несомненно, повлияли на назначение лечения.
Наши данные показывают, что лечение рака шейки матки на ранней стадии у пожилых должно быть индивидуальным.Помимо предпочтений пациента и хронологического возраста, для пожилых женщин важны сопутствующие заболевания и функциональный статус. 36 Комплексная гериатрическая оценка (CGA) — это многомерный и мультидисциплинарный диагностический инструмент для определения курса лечения, описанного для пожилых пациентов с другими солидными опухолями. 37 Несмотря на данные, описывающие использование CGA в гинекологической онкологии и гинекологической хирургии, инструмент может быть полезен для пожилых пациентов с раком шейки матки и заслуживает дальнейшего изучения. 38–40 Несмотря на то, что наша когорта, вероятно, представляет собой избранную группу пожилых женщин, выбранных для хирургического вмешательства, периоперационная заболеваемость и смертность были значительно выше, чем у более молодых женщин. Учитывая, что выживаемость одинакова для лучевой терапии и хирургического вмешательства, у пожилых женщин с раком шейки матки следует рассмотреть варианты безоперационного лечения.
Основные данные исследований
—
Периоперационная заболеваемость и смертность значительно выше у пожилых женщин, перенесших радикальную гистерэктомию по поводу рака шейки матки.
—
Этим пациентам следует рассмотреть возможность безоперационного лечения.
Благодарности
Д-р Райт (NCI R01CA169121-01A1) и д-р Хершман (NCI R01CA166084) являются получателями грантов, а д-р Тергас — стипендиатом (NCI R25 CA094061-11) Национального института рака. .
Сноски
Заявление издателя: Это PDF-файл неотредактированной рукописи, принятой к публикации.В качестве услуги для наших клиентов мы предоставляем эту раннюю версию рукописи. Рукопись будет подвергнута копированию, верстке и рассмотрению полученного доказательства, прежде чем она будет опубликована в окончательной форме для цитирования. Обратите внимание, что во время производственного процесса могут быть обнаружены ошибки, которые могут повлиять на содержание, и все юридические оговорки, относящиеся к журналу, имеют отношение.
У авторов нет конфликта интересов или разглашения информации.
 Ситуация довольно редкая, но имеет место быть
Ситуация довольно редкая, но имеет место быть


